Número Atual: Outubro-Dezembro 2024 - Volume 8 - Número 3
- Imprimir
- Indicar
- Estatísticas
- (0)
Comentários - Como Citar
- Download da Citação
- Artigos Relacionados
-
Outros dos
Autores
ARTIGO ESPECIAL
Manejo da anafilaxia perioperatória sob a visão dos anestesiologistas
Management of perioperative anaphylaxis from the anesthesiologist perspective
Iara Victória dos Santos Moura; Maria Eduarda Pontes Cunha-de Castro; Aynoa Cristianne Lima Macedo; Bianca Barbosa Oliveira Falheiros
Universidade Federal de Sergipe, Departamento de Medicina - Lagarto, SE, Brasil
Endereço para correspondência:
Iara Victória dos Santos Moura
E-mail: iavicra@academico.ufs.br
Submetido em: 21/04/2024
Aceito em: 02/11/2024.
Não foram declarados conflitos de interesse associados à publicação deste artigo.
RESUMO
A anafilaxia perioperatória é uma reação sistêmica grave que pode ocorrer em qualquer período durante as etapas cirúrgicas, geralmente minutos após a indução anestésica, podendo ocorrer também com agentes administrados por outras vias (como clorexidina, látex e azul de metileno). A epidemiologia global sugere um aumento na incidência da anafilaxia induzida por drogas, destacando a necessidade de melhoria no diagnóstico e manejo de tal condição. O objetivo deste artigo é descrever o conhecimento sobre o manejo da anafilaxia perioperatória pelos anestesiologistas. Trata-se de um estudo descritivo, exploratório, quantitativo, realizado de maio a outubro de 2023. Os dados foram coletados via questionário online e visou avaliar o conhecimento dos anestesiologistas sobre agentes desencadeantes, fatores de risco, manifestações clínicas, diagnóstico, tratamento e prevenção da anafilaxia perioperatória. O questionário foi construído após revisão da literatura sobre as principais informações acerca do tema. Participaram da pesquisa 29 anestesiologistas. Apesar de haver conhecimento acerca de determinados agentes etiológicos envolvidos na anafilaxia, 10,3% dos anestesiologistas não assinalou os bloqueadores neuromusculares e apenas 48,3% considerou a clorexidina como opção. Apenas 27,6% e 6,9% indicou o sexo feminino e o uso de medicamentos betabloqueadores como fatores de risco relevantes. A hipotensão foi descrita como principal manifestação clínica por 93,7% dos participantes. O uso de adrenalina no tratamento foi afirmado por 89,7% e, apesar de não haver evidências convincentes, 48,3% dos médicos indicou o uso de corticoide. Não houve diferença significativa de pontuação entre formados em anestesiologia há mais de 5 anos e formados há menos de 5 anos, nem em relação à idade, primeiro contato com o tema ou tempo de atuação como especialista. Não foram encontradas diferenças significativas nas pontuações relativas às variáveis avaliadas. Muitos participantes apresentaram déficits no conhecimento sobre anafilaxia perioperatória, representando um risco potencial para os pacientes.
Descritores: Anafilaxia, hipersensibilidade, anestesia, complicações intraoperatórias, período perioperatório.
Introdução
A segurança dos procedimentos anestésicos aumentou significativamente nas últimas décadas, porém eles ainda são considerados de alto risco. Isto decorre do fato de que são administrados diversos medicamentos simultaneamente em um curto intervalo de tempo. Entre as complicações relacionadas à anestesia, merecem destaque as reações de hipersensibilidade imediata causadas por fármacos, que podem ser de natureza alérgica ou não. Quando estas ocorrem de forma imediata e grave durante o período perioperatório são chamadas de anafilaxias intraoperatórias ou perioperatórias1.
A anafilaxia perioperatória é uma reação de hipersensibilidade rara que ocorre em qualquer período durante a experiência cirúrgica do paciente, geralmente minutos após a administração intravenosa do anestésico, podendo ocorrer também com agentes administrados por outras vias (como clorexidina, látex e azul de metileno) devido à absorção pela pele, mucosa ou remoção de torniquete2-4.
Estas reações representam um desafio, tanto do ponto de vista clínico quanto diagnóstico, devido à diversidade de manifestações clínicas e aos múltiplos mecanismos subjacentes envolvidos. Somado a isso, o ambiente perioperatório acaba por amplificar a complexidade do diagnóstico devido às limitações técnicas deste ambiente. A aplicação da anestesia acaba restringindo a capacidade de análise objetiva para identificar as reações de hipersensibilidade5,6.
Os dados epidemiológicos indicam um aumento na incidência global da anafilaxia induzida por drogas, ressaltando a urgência de aprimorar os sistemas de notificação de alergias. A incidência da anafilaxia é estimada em um intervalo de 1 a cada 386 até 1 a cada 13.000 procedimentos anestésicos3, sendo traduzido em 1 caso para cada 7 anos de atuação profissional, com taxas de mortalidade variando entre aproximadamente 3% e 10%. A ampla variação nas taxas de ocorrência se deve principalmente à falta de critérios clínicos e testes diagnósticos uniformes, bem como à diversidade das populações estudadas3,6-8.
Devido à baixa incidência da anafilaxia perioperatória, esta grave condição frequentemente é inesperada pelos médicos anestesiologistas, sendo em alguns momentos negligenciada por aqueles que não a identificam e não realizam o tratamento adequado de imediato, o que justifica assim a sua elevada taxa de mortalidade. Somado à dificuldade no reconhecimento desta condição, a ausência de protocolos hospitalares para guiar a abordagem da anafilaxia perioperatória dificulta o manejo extremamente complexo deste distúrbio9.
A análise do conhecimento dos anestesiologistas sobre anafilaxia perioperatória pode fornecer importantes subsídios informacionais para a comunidade científica acerca de como tem sido realizado o diagnóstico e o manejo dessa doença. Além disso, incentiva uma abordagem precoce da anafilaxia.
Dada a complexidade para se diagnosticar clinicamente uma anafilaxia perioperatória, somada à ausência de protocolos que auxiliem os anestesistas para manejar tal complicação, o objetivo deste estudo é descrever o conhecimento de anestesiologistas atuantes em rede privada e pública sobre o diagnóstico e manejo de pacientes com anafilaxia perioperatória.
Métodos
Trata-se de um estudo descritivo, exploratório, quantitativo, realizado exclusivamente por meio virtual, durante o período de maio a outubro de 2023. Os dados foram coletados por questionário (Anexo 1) através da plataforma Google Forms e visou avaliar o conhecimento dos anestesiologistas sobre anafilaxia perioperatória. O questionário foi construído após revisão da literatura sobre as principais informações.
A pesquisa foi realizada com os anestesiologistas atuantes no estado de Sergipe. Os participantes demonstraram interesse em participar da pesquisa através da assinatura do Termo de Consentimento Livre e Esclarecido (TCLE) e o contato com eles ocorreu por meio da Cooperativa de Anestesiologistas de Sergipe (Coopanest-SE), que mantém o registro e as informações dos referidos anestesiologistas do estado.
O estudo foi iniciado após aprovação do Comitê de Ética em Pesquisa da Universidade Federal de Sergipe (CAAE 66854822.2.0000.0217). A pesquisa está de acordo com as diretrizes da Resolução CNS nº 466/12 do Conselho Nacional de Saúde. Ademais, a participação no estudo só ocorreu mediante concordância do TCLE pelos anestesiologistas. Foi garantida a não identificação nominal no formulário nem no banco de dados, a fim de assegurar o anonimato. Também foi mantido total sigilo sobre as informações adquiridas e a livre escolha do paciente de se recusar a participar da pesquisa caso sinta-se constrangido de alguma forma.
O link da pesquisa no Google Forms foi dividido em seções. Na primeira seção, inicialmente foi apresentado o TCLE com a opção "concordo" para prosseguir com a pesquisa e "não concordo" para finalizar e negar a participação. Na segunda seção, iniciou-se nosso questionário (Anexo 1), sendo composta por sete perguntas para identificação da amostra, enquanto as terceira e quarta seções abordaram sobre fisiopatologia, quadro clínico e tratamento da anafilaxia perioperatória.
A terceira seção contou com três perguntas. A questão 1 tratou sobre os diversos agentes relacionados à anafilaxia perioperatória e continha 10 itens. A questão 2 apresentou os fatores de risco desta condição e continha 15 itens. A questão 3 questionou sobre as possíveis manifestações clínicas da anafilaxia perioperatória e continha 15 itens. Nesta terceira seção os participantes marcaram as opções que acreditaram estarem relacionados à anafilaxia perioperatória, sendo necessário que marcassem pelo menos 1 item em cada questão. Já a quarta seção do questionário apresentava 8 questões de múltipla escolha sobre diagnóstico, tratamento e prevenção da anafilaxia perioperatória.
O nível de conhecimento foi expresso baseado na pontuação das duas últimas seções. A terceira seção variou de 3 a 40 pontos, a quarta seção variou de 0 a 80 pontos. Com isso, a avaliação final do nível de conhecimento foi realizada baseada na soma dos pontos da seção três e quatro, sendo o mínimo 3 pontos e o máximo 120 pontos.
Após a coleta de dados, estes foram tabulados no software Microsoft for Excel (versão 16.3) e analisadas no software Jamovi (Version 2.3). Foram geradas medidas de frequência absoluta (n) e relativa (%) e realizado o teste de Shapiro-Wilk para verificação de distribuição de normalidade entre as variáveis. Variáveis quantitativas sem distribuição de normalidade foram avaliadas por meio do teste de correlação de Spearman.
A comparação do conhecimento em relação ao tempo de formação foi realizada pelo teste de Mann- Whitney após divisão da amostra em dois grupos (mais de 5 anos ou menos de 5 anos de formados). O Teste de Kruskal-Wallis foi utilizado para analisar o primeiro momento de estudo sobre anafilaxia perioperatória.
Resultados
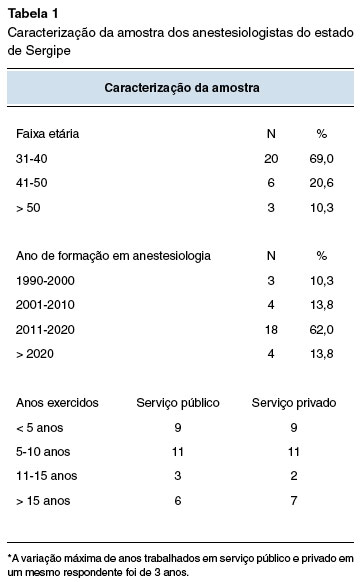
Foram enviados convites aos 261 anestesiologistas que se encaixavam nos critérios de inclusão e apenas 29 (11%) destes aceitaram participar do estudo, sendo 20 (69%) menores de 40 anos e com menos de 10 anos de formação. Os dados acerca da caracterização da amostra podem ser vistos na Tabela 1.
A maioria dos participantes atuava como anestesiologista há pelo menos 5 anos (96,6%) e havia diagnosticado pelo menos um caso de anafilaxia perioperatória (65,5%). A residência médica foi o primeiro local de contato com o tema para 21 (72,4%) participantes.
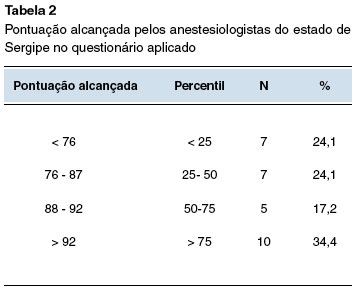
Em relação ao conhecimento específico sobre anafilaxia perioperatória, considerou-se uma pontuação máxima de 120 pontos, e obteve-se uma variação de 64 a 114 pontos dentre os participantes, com pontuação média encontrada de 85,9.
Os resultados encontrados foram divididos em percentis, sendo o percentil 25 (p25) delimitado por 76 pontos, o percentil 50 (p50) por 88 pontos e o percentil 75 (p75) por 92 pontos. A Tabela 2 demonstra a distribuição de pontuação entre os percentis descritos.
A amostra foi dividida em anestesiologistas com mais de 5 anos de formação e com menos de 5 anos de formação em anestesiologia com a intenção de avaliar se o tempo de formação interferiria na pontuação alcançada. Os anestesiologistas com mais de 5 anos de formação apresentaram média de pontuação de 84, enquanto os anestesiologistas com menos de 5 anos apresentaram média de pontuação de 90, não havendo diferença estatisticamente relevante (p = 0,21), esta análise foi também dificultada devido ao baixo N da amostra com < 5 anos de formação. A pontuação média entre os anestesiologistas que estudaram pela primeira vez sobre anafilaxia perioperatória na residência médica foi de 86,28, enquanto o grupo que entrou em contato na faculdade foi 86,57 (p = 0,5). Os anos exercidos como anestesiologista em serviço público e/ou privado, ano de formação em anestesiologia e a idade não influenciaram na pontuação alcançada.
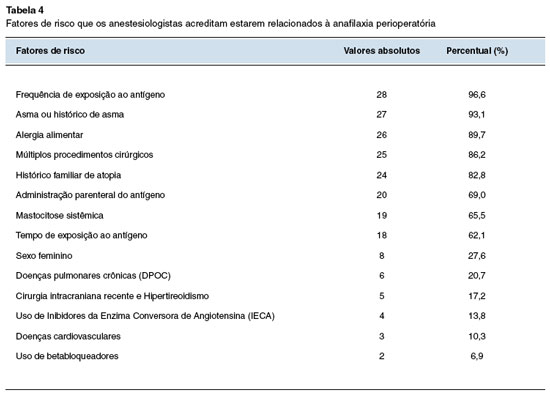
Em relação aos possíveis agentes relacionados à anafilaxia perioperatória, todos os participantes responderam os antibióticos e produtos derivados do látex, enquanto 28 (96,6%) relataram antiinflamatórios não-esteroidais, 26 (89,7%) relataram agentes bloqueadores neuromusculares e 17 (58,6%) assinalaram os opioides. Os fatores de risco mais conhecidos foram frequência de exposição, por 28 participantes (96,6%); asma, por 27 participantes (93,1%); e alergia alimentar, por 26 (89,7%). Demais agentes e fatores de risco relatados podem ser vistos nas Tabelas 3, 4 e 5.
Já em relação ao diagnóstico da anafilaxia, a totalidade dos participantes referiu estar ciente de que o ambiente cirúrgico pode mascarar as manifestações da anafilaxia perioperatória, e a grande maioria (96,6%) afirmou que o diagnóstico de anafilaxia perioperatória é clínico. Com relação aos exames complementares laboratoriais, 16 (55,1%) relataram não conhecer ou não saber se a elevação da triptase poderia ocorrer na anafilaxia.
Quando questionados acerca do tratamento da anafilaxia, 26 (89,7%) responderam que a adrenalina seria a primeira medicação a ser administrada, enquanto 3 (10,3%) responderam ser reposição de fluidos cristaloides. A dose de adrenalina seria escolhida de acordo com a gravidade do quadro clínico por 23 (79,3%) dos participantes e 14 (48,3%) descreveram que a administração precoce de esteroides e anti-histamínicos poderia melhorar resultados clínicos dos pacientes.
Sobre o manejo preventivo em pacientes que tiveram episódios recentes de anafilaxia perioperatória, 27 (93,1%) afirmaram que a conduta correta seria encaminhar para imunologista para realização de teste cutâneo, e apenas 2 (6,9%) realizariam um teste cutâneo imediatamente após a recuperação do paciente. Já com relação à conduta após o diagnóstico e a reversão do quadro inicial de anafilaxia perioperatória, 22 (75,9%) optaram pela internação em unidade de terapia intensiva e observação por 24 horas, e 7 (24,1%) manteriam o paciente em observação por 6 horas em leito de enfermaria.
Discussão
Este trabalho é o primeiro a avaliar e descrever o conhecimento dos anestesiologistas sobre o diagnóstico e manejo da anafilaxia perioperatória no Brasil, tema que por muitas vezes acaba por ser negligenciado e pouco discutido, inclusive pelas diversas instituições acadêmicas e especialistas. Estudos similares foram realizados em Petrópolis - RJ10 e Maceió - AL11, estes, no entanto, avaliaram o conhecimento médico sobre o manejo da anafilaxia (não se limitaram à anafilaxia perioperatória) nas urgências/emergências e focaram os questionamentos avaliando apenas a conduta frente a um caso de anafilaxia.
As reações anafiláticas mediadas por IgE podem ser desencadeadas por diversos agentes. Os bloqueadores neuromusculares são os mais frequentemente relatados na maioria dos estudos, seguidos pelos látex e antibióticos2,12. Apesar de a maioria dos respondentes terem relatado que os bloqueadores neuromusculares são uma causa de anafilaxia, uma parcela dos anestesiologistas (10,3%) não assinalou esta opção, deixaram de lado um dos principais envolvidos nas reações imunomediadas do período perioperatório13. Não foram encontrados dados de outros estudos para comparar se anestesistas de outras regiões também apresentam essa percepção.
Os AINEs são uma causa reconhecida de anafilaxia medicamentosa, embora rara no contexto perioperatório14. O 6th National Audit Project (NAP 6), o maior estudo sobre anafilaxia relacionada à anestesia e cirurgia, encontrou apenas um caso de anafilaxia induzida por ibuprofeno em 356 hospitais europeus14. No entanto, apesar de incomum causa de anafilaxia perioperatória, os AINES possuem grande papel na anafilaxia. Na literatura latino-americana, estes são frequentemente citados como principais responsáveis por reações anafiláticas não alérgicas.
Em um estudo da Sociedade Latino-Americana de Alergia, Asma e Imunologia (SLAAI) com 634 participantes de 15 países latino-americanos, 31,2% das reações anafiláticas sistêmicas foram causadas por medicamentos, com 22,7% desses casos sendo atribuídos aos AINEs15. Em um grande estudo brasileiro, aspirina, dipirona e diclofenaco foram os principais medicamentos envolvidos nas reações anafiláticas não alérgicas16. Diante de tal epidemiologia, justificase que 28 (96,6%) dos anestesiologistas avaliados consideraram os AINEs como possíveis causadores de anafilaxia perioperatória16.
Ademais, com relação à clorexidina, o NAP 6 relatou um aumento da participação deste e de agentes contrastados nas anafilaxias perioperatórias. No Reino Unido, a clorexidina foi apontada como terceira etiologia relacionada à anafilaxia perioperatória. Já na Ásia e na Bélgica esta foi a quarta causa17. E, mesmo com o considerável número de reações associadas a esta substância, apenas 14 (48,3%) participantes acreditam que a clorexidina está envolvida nas reações de hipersensibilidade imediata do período perioperatório.
Devido à grande quantidade de possíveis agentes, em aproximadamente metade dos casos, não é possível identificar o fator causal, o que acarreta implicações na prevenção subsequente dessas reações3. Além disso, existem ainda desencadeantes muito raros de uma reação anafilática, como a heparina2,13,18, que apesar de ser relatada em poucos casos, foi assinalada por 11 (37,9%) respondentes da pesquisa.
O sexo feminino é um dos principais fatores de risco mencionados, tendo uma incidência três vezes maior de anafilaxia perioperatória neste grupo quando comparado com o sexo masculino. Esta diferença ocorre apenas durante o período reprodutivo, sugerindo uma relação com os hormônios sexuais19-21. Apesar de tamanha importância, tal fator foi reconhecido por apenas 8 (27,6%) participantes.
Antecedentes de asma, alergias alimentares, múltiplas cirurgias, histórico familiar de atopia e frequência de exposição ao antígeno foram reconhecidos por mais de 80% dos anestesiologistas da pesquisa. Estes também constituem importantes fatores, porém com maior relevância na população pediátrica14,19-21. A mastocitose sistêmica, tempo de exposição ao antígeno e a administração parenteral do medicamento, são também associadas ao aumento do risco de anafilaxia perioperatória14,21, porém menos de 70% dos respondentes as assinalaram.
Dentre as comorbidades que podem contribuir para uma maior gravidade do quadro, incluem-se as doenças cardiovasculares, doenças pulmonares crônicas, hipertireoidismo e cirurgia intracraniana recente2. Esta última, apesar de ser citada em artigos, carece de evidências robustas comprovando sua relação com pior prognóstico. A fisiopatologia sugerida é que tais cirurgias podem romper a integridade da barreira hematoencefálica, podendo aumentar a permeabilidade a diversas substâncias22, predispondo então, a uma resposta inflamatória exacerbada e maior risco de edema cerebral. Além disso, a liberação de mediadores inflamatórios como bradicinina, histamina e substância P pode comprometer as junções da barreira hematoencefálica, facilitando a passagem de agentes potencialmente nocivos23,24.
Somado às comorbidades, o uso de medicamentos como inibidores da ECA e betabloqueadores também são trazidos como potencializadores da gravidade dos sintomas e por reduzirem a resposta ao tratamento19-21,25. Ademais, estudos apontam que a razão de chance de desenvolver anafilaxia com betabloqueadores é de 6,8 e a de inibidores de ECA é de 13, todavia há outros que indicam que eles são fatores de risco significativos apenas quando usados simultaneamente, sendo necessários mais estudos para a análises do impacto desses medicamentos como fatores de risco21,26,27.
Apesar das muitas citações na literatura que trazem os fatores acima citados como associados à gravidade da anafilaxia perioperatória, as comorbidades foram assinaladas por menos de 25%, e o uso de medicamentos foi indicado por menos de 15%, sendo o uso de betabloqueadores reconhecido como fator de risco por apenas 2 (6,9%) participantes. É possível que parte da amostra tenha deixado de assinalá-los por ainda haver discussões acerca do real impacto desses fármacos.
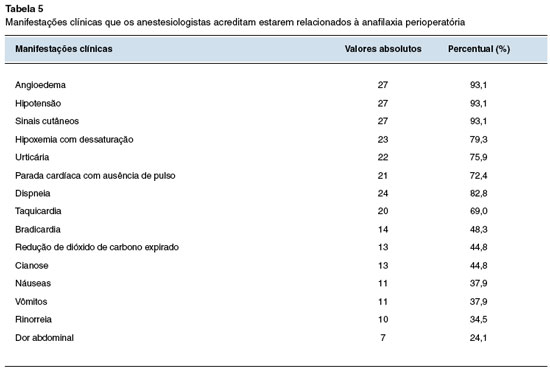
Quando avaliamos os principais sinais e sintomas de anafilaxia e os critérios diagnósticos objetivos para o seu diagnóstico, vemos que há uma ampla gama de apresentações possíveis, sendo que as principais alterações são cardiovasculares, respiratórias e cutâneas. A hipotensão encontra-se na maioria dos pacientes com quadro de anafilaxia perioperatória, senão em todos eles25. Esse sinal foi assinalado por 93,7% dos participantes da pesquisa, juntamente com os sinais cutâneos e o angioedema. Estes últimos, apesar de estarem ausentes em alguns casos, ou ainda, passarem despercebidos no paciente coberto pelos campos cirúrgicos, estiveram presentes em 70% das reações mediadas por IgE e em 95% das reações não IgE em um estudo francês de 201113,28. Questionando-os, 27 dos 29 participantes da pesquisa assinalaram que as manifestações cutâneas estão entre as mais implicadas.
Um estudo publicado em 2015 descreveu que a parada cardíaca é o único sinal presente na reação em 51,7% dos casos2, embora não seja replicado em outros, e 72,4% dos participantes estão cientes de que esta é uma possível apresentação da condição estudada. Já o broncoespasmo é outro sinal comum, presente em 49% dos casos no Reino Unido e 43% nos EUA, podendo se manifestar com cianose, dispneia, hipoxemia, além de redução do dióxido de carbono expirado2,25,29. Ao questionarmos os nossos participantes, 79,3% afirmaram que a hipoxemia com dessaturação, 69% assinalaram dispneia, e apenas 44,8% consideraram a cianose e a redução do dióxido de carbono expirado como possíveis sinais da anafilaxia perioperatória.
A hipotensão, taquicardia e bradicardia podem ser apenas efeitos colaterais dos anestésicos e, apesar de comum, a taquicardia pode não aparecer nas reações anafiláticas em usuários de betabloqueadores. Além disso, os pacientes também podem não apresentar taquicardia com hipotensão, mas sim bradicardia, devido ao reflexo Bezold-Jarisch em hipovolemias severas19,30. Intuitivamente, a taquicardia por ser uma manifestação mais comum, foi assinalada por 69% dos participantes, porém menos da metade (48,3%) acredita que a bradicardia está entre os sintomas mais implicados nesta condição.
Afirmado por diversos autores e muito bem consolidado na literatura, o mascaramento das manifestações clínicas da anafilaxia perioperatória pelo ambiente cirúrgico18,25 foi reconhecido por 100% dos integrantes desta pesquisa. Somado a isso, o conceito de que o diagnóstico desta condição é clínico18 também foi referido por boa parte da amostra (96,6%).
Embora o diagnóstico seja baseado em sinais e sintomas apresentados pelo paciente, existem instrumentos laboratoriais que podem auxiliar na investigação, como por exemplo, a triptase. Já que ela é um dos mediadores liberados pelos mecanismos da anafilaxia induzida por drogas, seja o imunológico ou não imunológico, devido à degranulação de mastócitos e basófilos25. Porém, seus valores podem se elevar em outras condições e, portanto, pode apresentar resultados falso-positivos2.
Quando avaliado o conhecimento acerca dessa maneira alternativa de diagnóstico, viu-se que 37,9% dos respondentes sequer conheciam este exame, e apenas 37,9% apresentaram uma resposta condizente com a literatura. Tais porcentagens justificam o baixo conhecimento pelos anestesistas, visto que as diretrizes concordam que os exames laboratoriais não são úteis para o diagnóstico da anafilaxia, devido à demora na medição de mediadores, como a triptase total sérica. Além disso, soma-se a indisponibilidade destes exames na prática clínica tanto no meio público quanto privado, haja vista que não há cobertura pelas seguradoras no Brasil31.
No que concerne ao tratamento da anafilaxia, 89,7% indicou a adrenalina como medicamento de primeira escolha, e 10,3% afirmou que a reposição de fluidos cristaloides endovenosos seria a primeira medida a ser realizada. Em Petrópolis, 63,4% dos anestesistas citaram a adrenalina como medicação de primeira escolha10, e, em Maceió, 78,9% também tiveram a mesma resposta11, corroborando com o dado apresentado. Além disso, pela literatura, a adrenalina deve ser utilizada como primeira droga em casos de anafilaxia, visto que seus efeitos alfa e beta-adrenérgicos possuem ampla atuação nos mecanismos fisiopatológicos da anafilaxia, como a diminuição do edema, da urticária e da obstrução das vias aéreas superiores, e promoção da broncodilatação e supressão dos mediadores provenientes da degradação de mastócitos e basófilos, respectivamente32.
Apesar de apresentar uma janela terapêutica estreita, o não uso da adrenalina de maneira adequada supera os seus efeitos adversos, até em pacientes cardiopatas, visto que o coração é um órgão-alvo da anafilaxia - os mediadores liberados podem causar infarto do miocárdio e/ou arritmias -, mesmo sem a administração da droga, logo não há a contraindicação do uso dela31.
Outras medidas incluem a ressuscitação volêmica com fluidoterapia, embora esta não deva ser a primeira ação a ser tomada18,25. Dentre os resultados do estudo, 89,7% dos participantes indicaram a adrenalina como medicamento de primeira escolha, e 10,3% afirmaram que a reposição de fluidos cristaloides endovenosos seria a primeira medida a ser realizada. Em Petrópolis, 63,4% dos anestesistas citaram a adrenalina como medicação de primeira escolha10, e, em Maceió, 78,9% também tiveram a mesma resposta11, corroborando o dado apresentado.
Nos estudos mais recentes sobre o manejo da anafilaxia, não há evidências de que o uso de corticoides e anti-histamínicos melhore o desfecho clínico dos pacientes, não sendo, portanto, uma prioridade32. Os anti-histamínicos têm a capacidade de reduzir o prurido e o edema, mas, apesar de provocar o relaxamento da musculatura lisa, não reduzem o broncoespasmo. Os corticoides possuem um efeito anti-inflamatório com início de ação entre 4-6 horas, não sendo eficaz em uma emergência anafilática33. Além disso, uma revisão sistemática de 31 estudos aponta a não recomendação do uso de corticoides para prevenção de reações bifásicas, por não haver evidências convincentes e por conta dos seus efeitos adversos32.
Ainda assim, 48,3% dos anestesiologistas afirmaram que estas medicações melhoram os resultados clínicos, estando em desacordo com o que foi encontrado de evidência na literatura. Estas drogas podem ser utilizadas para reduzir sintomas após a estabilização do pacientes, devendo ser frisado que não existem estudos que comprovem seu benefício e que foram relatados efeitos colaterais como a piora da hipotensão.
Após estabilização do paciente, 22 anestesistas (75,9%) escolheriam pela internação em unidade de terapia intensiva e observação por 24 horas, e 7 (24,1%) manteriam o paciente em observação por 6 horas em leito de enfermaria. Segundo a literatura, o paciente deve permanecer sob observação em unidades de terapia intensiva (UTI) por pelo menos 6-8 horas se o quadro for de sintomas respiratórios, e por 12- 24 horas, em caso de distúrbios cardiovasculares. Afinal, podem ocorrer casos de reações bifásicas, que são o ressurgimento dos sintomas sem nova exposição, já que ocorrem em até 20% dos casos e não podem ser previstas, além disso, esta condição pode durar até 36 horas18.
Com base nos dados coletados, a maioria dos participantes apresentou uma pontuação alta no questionário acerca da anafilaxia perioperatória. No entanto, parte considerável da amostra demonstrou desatualização sobre o tema, uma vez que não reconheceram o principal agente responsável pelas reações anafiláticas e indicaram o uso de corticosteroides e anti-histamínicos, o que ainda é controverso. Ademais, a possível não identificação de alguns fatores de risco e a não utilização de adrenalina como medicação de primeira escolha podem piorar o prognóstico e manejo dos pacientes.
Este artigo enfrentou a limitação do baixo índice de respostas ao questionário, o que pode não refletir de maneira precisa o conhecimento dos anestesistas sobre o tema. Apesar da amostra reduzida e da utilização de um questionário ainda não validado, os resultados ressaltam a necessidade urgente de maior atenção à anafilaxia perioperatória. É imperativo que se realizem novos estudos e se desenvolvam estratégias de atualização contínua para minimizar os riscos associados a essa condição no ambiente intraoperatório. Além disso, a promoção de uma colaboração mais efetiva entre especialidades médicas é crucial para o avanço e aprofundamento do conhecimento sobre o tema.
Referências
1. Aun MV, Garro LS, Ribeiro MR, Motta AA, J Kalil, Giavina-Bianchi P. Anafilaxia perioperatória: A experiência brasileira. Rev Port Imunoalergol. 2016 Jun;24(2):99-106.
2. Valencia MIB. Anafilaxia perioperatoria. Rev Bras Anestesiol. 2015;65(4):292-7. doi: https://doi.org/10.1016/j.bjan.2014.09.002.
3. Kosciuczuk U, Knapp P. What do we know about perioperative hypersensitivity reactions and what can we do to improve perioperative safety? Ann Med. 2021 Jan;53(1):1772-8.
4. Garvey LH, Ebo DG, Mertes PM, Dewachter P, Garcez T, Kopac P, et al. An EAACI position paper on the investigation of perioperative immediate hypersensitivity reactions. Allergy. 2019 Oct;74(10):1872- 84. doi: https://doi.org/10.1111/all.13820.
5. Ebo DG, Mertes PM, Garvey LH, Dewachter P, Scherer K, Luyckx J, et al. Molecular mechanisms and pathophysiology of perioperative hypersensitivity and anaphylaxis: a narrative review. Br J Anaesth. 2019 Jul;123(1):49.
6. Di Leo E, De Gregorio C, Cavaliere G, De Re V. Focus on the agents most frequently responsible for perioperative anaphylaxis. Clin Mol Allergy. 2018;16(1):19.
7. Vorobeichik L, Weber EA, Tarshis J. Misconceptions Surrounding Penicillin Allergy. Anesth Analg. 2018 Sep;127(3):642-9.
8. Villén FE, Navas SS. Anafilaxia en anestesia. Rev Esp Anestesiol Reanim. 2013;60:55-64.
9. Laguna J, Archilla J, Doña I, Corominas M, Gastaminza G, Mayorga C, et al. Practical guidelines for perioperative hypersensitivity reactions. J Investig Allergol Clin Immunol. 2018 Aug;28(4):216-32.
10. Fonseca CSBM, Moraes IC, Contin IN, Maeda LH, Uehara MK, Almeida MEC, et al. Anafilaxia: conhecimento médico sobre o manejo em anafilaxia. Estudo em urgentistas na cidade de Petrópolis - RJ. Rev Bras Alerg Imunopatol. 2009;32(1):9-12.
11. Santos TP, Almeida GRF, Lins LC, Moreira IFM. Atendimento a pacientes com anafilaxia: conhecendo as principais condutas médicas nos setores de urgência e emergência dos hospitais da cidade de Maceió, Alagoas. Braz J Allergy Immunol. 2014;2:231-4.
12. Silva WA, Macêdo Pinheiro A. Reações anafiláticas em anestesia. J Surg Clin Res. 2020 May 22;11(1):66-72.
13. Tacquard C, Iba T, Levy JH. Perioperative anaphylaxis: reply. Anesthesiology. 2023 May 29;139(3):362-4.
14. Filho AAMT, Castro MEPC de. Perfil epidemiológico das principais drogas e substâncias relacionadas à etiologia da anafilaxia perioperatória no Brasil e no mundo: uma revisão literária. Braz J Health Rev. 2021 May 17;4(3):10695-716.
15. Solé D, Ivancevich JC, Borges MS, Coelho MA, Rosário NA, Ardusso LRF, et al. Anaphylaxis in Latin America: a report of the online Latin American survey on anaphylaxis (OLASA). Clinics. 2011 Jun;66(6):943-7.
16. Aun MV, Blanca M, Garro LS, Ribeiro MR, Kalil J, Motta AA, et al. Nonsteroidal anti-inflammatory drugs are major causes of drug-induced anaphylaxis. J Allergy Clin Immunol Pract. 2014 Jul- Aug;2(4):414-20. doi: 10.1016/j.jaip.2014.03.014.
17. Cook TM, Harper NJN, Farmer L, Garcez T, Floss K, Marinho S, et al. Anaesthesia, surgery, and life-threatening allergic reactions: protocol and methods of the 6th National Audit Project (NAP6) of the Royal College of Anaesthetists. Br J Anaesth. 2018 Jul;121(1):124-33.
18. Yim R. World Federations Societier of Anesthesiologists. ATOTW tutorial. 2016;324:1-6.
19. Caffarelli C, Stringari G, Pajno GB, Peroni DG, Franceschini F, Iacono ID, et al. Perioperative allergy: risk factors. Int J Immunopathol Pharmacol. 2011 Jul;24(3 Suppl):27-34.
20. Mirone C, Preziosi D, Mascheri A, Micarelli GL, Farioli L, Balossi LG, et al. Identification of risk factors of severe hypersensitivity reactions in general anaesthesia. Clin Mol Allergy. 2015 Jun 22;13(1):16.
21. Solé D, Spindola MAC, Aun MV, Azi LA, Bernd LAG, Bianchi D, et al. Abordagem das reações de hipersensibilidade perioperatória: orientações da Sociedade Brasileira de Anestesiologia e da Associação Brasileira de Alergia e Imunologia - Parte II: etiologia e diagnóstico. Arq Asma Alerg Imunol. 2020;4(3):112-29.
22. Oldfield EH, Merrill MJ. Blood-brain barrier disruption in the treatment of brain tumors: clinical implications. J Neurosurg. 1996 Dec;85(6):1056-64. doi: 10.3171/jns.1996.85.6.1056.
23. Kadry H, Noorani B, Cucullo L. A blood-brain barrier overview on structure, function, impairment, and biomarkers of integrity. Fluids Barriers CNS. 2019 Dec 18;16(1):6. DOI: https://doi.org/10.1186/s12987-019-0134-6.
24. Lee J, Rabai F. Blood-Brain Barrier. OpenAnesthesia [Internet]. 2023 Mar 4. Disponível em: https://www.openanesthesia.org/keywords/ blood-brain-barrier/. Accessado em: 09/09/2024.
25. Long E, Kaufman D, Clark P, McLeod M. Recognition, treatment, and prevention of perioperative anaphylaxis: a narrative review. AIMS Med Sci. 2022;9(1):32-50.
26. Smith MA, Newton LP, Blanch MAB, Cuervo-Pardo L, Cho L, Newton D, et al. Risk for anaphylactic reaction from cardiac catheterization in patients receiving beta-adrenergic blockers or angiotensin-converting enzyme-inhibitors. J Allergy Clin Immunol Pract. 2020;8(6):1900-5. doi: 10.1016/j.jaip.2019.10.020.
27. Huang W, Li X, Xiang Y, Li J, Zhou X, Zheng X, et al. Risk factors and prevention for perioperative anaphylaxis: a nested case-control study. Int J Clin Pharm. 2019 Dec;41(6):1442-50. doi: 10.1007/ s11096-019-00902-7.
28. Mertes PM, Alla F, Tréchot P, Auroy Y, Jougla E. Anaphylaxis during anesthesia in France: an 8-year national survey. J Allergy Clin Immunol. 2011 Aug;128(2):366-73.
29. LoVerde D, Iweala OI, Eginli A, Krishnaswamy G. Anaphylaxis. Chest. 2018 Feb;153(2):528-43.
30. Kalangara J, Vanijcharoenkarn K, Lynde GC, McIntosh N, Kuruvilla M. Approach to perioperative anaphylaxis in 2020: updates in diagnosis and management. Curr Allergy Asthma Rep. 2021 Jan;21(1):4.
31. Simons FER, Ardusso LRF, Bilo MB, Cardona V, Ebisawa M, El- Gamal YM. International consensus on anaphylaxis. World Allergy Organ J. 2014;7:9.
32. Sociedade Brasileira de Pediatria, Departamento Científico de Alergia. Guia Prático de Atualização - Anafilaxia: atualização 2021 [Internet]. 2021. Disponível em: https://www.sbp.com.br/fileadmin/user_upload/22970c-GPA-Anafilaxia_-_Atualizacao_2021.pdf
33. Figueira MCBS, Sarinho ESC. Uso de corticoides e anti-histamínicos na prevenção da anafilaxia: uma revisão bibliométrica. Arq Asma Alerg Imunol. 2017;1(4):335-41.