Número Atual: Outubro-Dezembro 2018 - Volume 2 - Número 4
- Imprimir
- Indicar
- Estatísticas
- (0)
Comentários - Como Citar
- Download da Citação
- Artigos Relacionados
-
Outros dos
Autores
Artigo Original
Soluções salinas em diferentes temperaturas e concentrações melhoram o pico de fluxo inspiratório nasal em escolares?
Do saline solutions at different temperatures and concentrations improve peak nasal inspiratory flow in students?
Jaime Olbrich-Neto1; Sandra Regina Leite Rosa Olbrich2; Natalia Leite Rosa Mori2; José Eduardo Corrente3
DOI: 10.5935/2526-5393.20180061
1. Faculdade de Medicina de Botucatu - UNESP, Disicplina de Alergia e Imunologia Departamento de Pediatria - Botucatu, SP
2. Faculdade de Medicina de Botucatu - UNESP, Departamento de Enfermagem - Botucatu, SP
3. Instituto de Biociências, Departamento de Estatísitca - Botucatu, SP
Endereço para correspondência:
Jaime Olbrich Neto
jolbrich@fmb.unesp.br
Submissão em: 19/11/2018
Aceite em: 21/12/2018
Não foram declarados conflitos de interesse associados à publicação deste artigo.
RESUMO
INTRODUÇÃO: A higiene nasal com solução salina mostrou aliviar a congestão, manter a cavidade nasal limpa e úmida e reduzir o espessamento do muco. Evidências que apoiam solução salina aquecida ou solução salina à temperatura ambiente, em diferentes concentrações, são controversas.
OBJETIVO: Avaliar se soluções salinas aquecidas, em diferentes concentrações, são melhores que soluções salinas em temperatura ambiente para aumentar o fluxo inspiratório nasal em crianças saudáveis.
MÉTODOS: Estudantes entre 8 e 12 anos de idade foram submetidos a quatro procedimentos com soluções salinas em diferentes concentrações e temperaturas. O pico de fluxo inspiratório nasal foi medido antes e 30 minutos após cada procedimento. A análise estatística foi realizada por meio do teste t de Student, considerando p < 0,05.
RESULTADOS: Avaliamos 46 crianças em todas as etapas, cada criança foi controle de si mesma. Solução salina a 3% apresentou melhores resultados, mas não houve diferença significativa no pico de fluxo inspiratório nasal quando comparadas solução salina a 0,9% e solução salina a 3%, aquecida ou em temperatura ambiente. Quando perguntado, as crianças prefeririam solução salina a 0,9% e aquecida.
CONCLUSÃO: A solução salina a 3% apresentou maiores médias de pico de fluxo inspiratório nasal, mas não foi significativamente superior à solução salina a 0,9%. A solução salina aquecida não foi superior à solução salina em temperatura ambiente. É importante oferecer várias opções aos pacientes.
Descritores: Estudantes, lavagem nasal, solução salina hipertônica.
INTRODUÇÃO
Soluções salinas têm sido indicadas para a higiene nasal, para aliviar a congestão, reduzir o espessamento do muco e, desta forma, manter a cavidade nasal úmida e limpa, ao facilitar o transporte de muco, partículas, irritantes e microrganismos em direção à nasofaringe, através de ação física direta, e por aumento do batimento ciliar1-3. Nas crianças, o nariz é mais estreito que o dos adultos, e o frio, a poluição e processos alérgicos ou infecciosos obstruem com mais facilidade as narinas, e a higiene nasal pode ser realizada de modo natural e fisiológico, ou como um procedimento complementar às terapias de base1,4,5.
Os benefícios das aplicações de solução salina nasal, e fatores como concentração da solução, temperatura e forma de dispensação, vêm sendo discutidos há décadas por diversos autores6-8.
O uso de soluções com maior concentração de sódio tem sido relacionado à melhor resposta da função mucociliar em pacientes com rinossinusites crônicas, quando comparadas com solução isotônica, porém, na prática, o uso de soluções salinas para higiene nasal é feito com soro fisiológico a 0,9%, em temperatura ambiente, através de pressão positiva9-12. O uso de soluções salinas na temperatura do ambiente, se frias, pode expor a mucosa nasal a condições adversas e forçar uma adaptação a um estímulo agudo e intenso. Na respiração normal, a umidade relativa e temperatura alcançada pelo ar na região da narina é 100% e de 37 °C, respectivamente, condição ideal para o transporte mucociliar13-15. A temperatura eficiente e confortável para o paciente, na extensão entre a temperatura ambiental e a ideal a 37 °C, é tema controverso16-18. Entre as formas de avaliação da melhora respiratória nasal com uso de salinas, podese utilizar escores em que o paciente avalia e relata a facilidade para respirar, e, então, se compara os dois momentos, antes e após o tratamento19,20. O método é subjetivo, e na maioria dos estudos, os pacientes foram orientados a utilizar as salinas por vários dias, sem um controle de horário, frequência, temperatura e umidade, entre outros21. A rinomanometria é tida como a mais confiável, mas tem sua aplicação limitada em estudos de campo21. Outra alternativa é a utilização de instrumentos portáteis, mais simples e de baixo custo, que medem o fluxo nasal inspiratório, como o peak flow nasal, porém deve-se considerar que são dependentes da capacidade de compreensão e do esforço físico do paciente. Neste caso, enquanto não se tem valores de referência para diferentes populações, o paciente deve ser usado como seu próprio controle19,20,22,23.
O objetivo deste estudo foi avaliar se as soluções salinas, em diferentes concentrações, quando aquecidas são melhores que em temperatura ambiente para aumentar o pico de fluxo inspiratório nasal, em crianças sadias, e a aceitação das mesmas pelas crianças.
MÉTODOS
Escolares com idade de 8 a 12 anos completos, pertencentes a uma instituição de ensino do interior de São Paulo. Os critérios de exclusão foram: crianças pertencentes às faixas etárias inferiores a 8 anos, pelas possíveis dificuldades em compreender as manobras inspiratórias, e às maiores de 12 anos pelas variabilidades de desenvolvimento físico; crianças que tiveram infecção de vias aéreas e, ou, crianças em uso de medicamentos para doenças respiratórias alérgicas nos últimos 30 dias; crianças com doenças neuromusculares; crianças com deformidades torácica. As crianças foram divididas aleatoriamente, por sorteio, em quatro grupos, cada grupo iniciando com uma concentração e temperatura de salina, e de modo sequencial receberam as diferentes concentrações e temperaturas, sendo avaliadas quanto ao pico de fluxo inspiratório nasal em cada etapa, conforme explicado abaixo:
G1 – salina 0,9% em temperatura ambiente; salina 3% aquecida; salina 0,9% aquecida; salina 3% temperatura ambiente.
G2 – salina 3% aquecida; salina 0,9% aquecida; salina 3% temperatura ambiente; salina 0,9% em temperatura ambiente.
G3 – salina 0,9% aquecida; salina 3% temperatura ambiente; salina 0,9% em temperatura ambiente; salina 3% aquecida.
G4 – salina 3% temperatura ambiente; salina 0,9% em temperatura ambiente; salina 3% aquecida; salina 0,9% aquecida.
As salinas foram aquecidas em banho-maria com temperatura ajustada para 36 °C, e a temperatura da solução foi medida imediatamente antes da aplicação, com termômetro tipo espeto, sendo válidas as temperaturas 36 °C ± 0,5 °C.
A medida do pico e fluxo inspiratório nasal (PFIN) foi feita com o uso do dispositivo in check (nasal) inspiratory flow meter (Clement Clarke International), com máscara facial com colchão de ar. O pico de fluxo inspiratório nasal foi aferido em três medidas, com intervalo de 1 minuto entre elas, antes e após uso de salina, em quatro momentos diferentes, segundo a sequência do grupo, com intervalo de 48 a 72 horas. Os resultados quantitativos (L/min) obtidos em cada etapa da sequência, antes e depois da salina, foram transformados em médias individuais, e a variação entre os valores médios antes e após a salina foi expressa em percentual, assim cada criança foi o controle de si mesma. Foram medidas umidade e temperatura ambiente em cada etapa. A opção pela variação percentual é baseada no fato de que cada criança foi controle dela mesma e, de acordo com estudos prévios, o PFIN pode ser melhorado com a prática, assim a variação percentual reduz possíveis vieses.
Após ser sido submetida a um determinado procedimento e à aferição das três medidas do fluxo inspiratório nasal, as crianças foram encaminhadas de volta às salas de aula, com orientação de não correr ou tomar água. O intervalo de tempo entre a medida do pico de fluxo inspiratório nasal, pré e pós aplicação de salina, foi de 30 minutos.
Após completarem todas as etapas, foi perguntado às crianças qual salina e temperatura elas escolheriam para uso.
O estudo obteve aprovação do Comitê de Ética Local (Parecer n° = 1.356.424).
Análise estatística
Inicialmente foi feita uma análise descritiva com o cálculo de média e desvio padrão, mínimo, máximo e mediana para as variáveis quantitativas e frequência e percentual para as variáveis categorizadas.
A comparação entre as variáveis quantitativas (umidade, temperatura, picos de fluxo inspiratório nasal) medidas em dois momentos foi feita utilizando o teste t de Student pareado.
Em todas as análises fixou-se o nível de significância em 5% ou o p-valor correspondente. Todas as análises foram feitas no programa SAS for Windows, v.9.4.
RESULTADOS
Foram avaliadas 52 crianças, destas, 46 completaram todas as etapas, sendo 25 meninas, com média de idade de 10,12 anos, e 21 meninos com média de idade de 9,88 anos, sem diferença significativa (p = 0,3453). Alunos do período da manhã foram 26, e da tarde, 20.
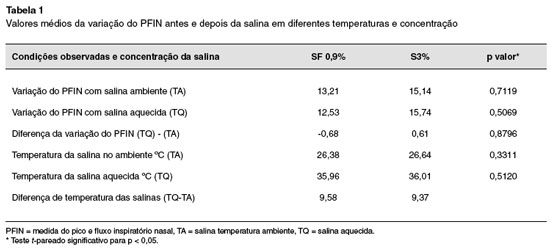
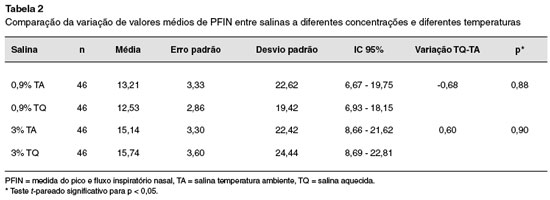
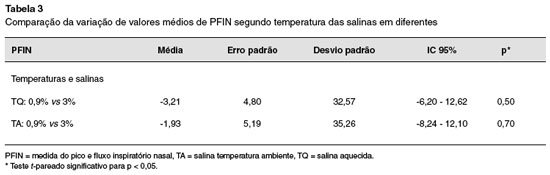
Nas Tabelas 1, 2 e 3 estão resumidos os valores médios obtidos na avaliação das crianças, e análise estatística.
Na comparação entre variação de PFIN da salina a 0,9% em temperatura ambiente com a salina na mesma concentração após aquecimento não houve diferença significativa (p = 0,88). A mesma análise para a salina a 3% também não mostrou diferença entre variação do PFIN em diferentes temperaturas (p = 0,90).
Quando comparadas as variações de PFIN das salinas em diferentes concentrações, porém em temperatura ambiente, SF 0,9% vs S3%, não houve diferença significativa (p = 0,71). A mesma análise feita quando as salinas estavam aquecidas também não mostrou diferença significativa (p = 0,50).
A pergunta sobre a preferência das crianças quando houvesse necessidade de se usar salina mostrou que 100% referiram preferir as salinas a 0,9% (SF 0,9%), e, neste caso, 73,91% prefeririam a aquecida, e os demais acharam indiferente. A salina a 3% foi tida como provocando ardor, mesmo quando aquecida.
DISCUSSÃO
Em concordância com estudos prévios, neste estudo o uso de salinas, independente da concentração ou temperatura, aumentou o PFIN17,18,23. A comparação entre a variação percentual média da salina 0,9% com a salina 3% não mostrou diferença significativa, embora os resultados após o uso de salina a 3% tenham apresentado média maior, fato observado em estudo anterior23.
Kanjanawasee et al., em revisão sistemática, concluíram que a salina a 3% é superior à 0,9%. Se o aquecimento da salina melhora ou não o fluxo nasal, é assunto controverso, assim como qual temperatura seria ideal16-18.
Nimsakul et al., usando teste da sacarina, avaliaram se a salina 0,9% aquecida, com grande volume – 250 mL, melhoraria os movimentos mucociliares. Na ocasião, mediram o PFIN, e não encontraram diferença significativa (p = 0,46) na comparação entre 9 pessoas saudáveis e 23 com rinossinusite crônica, sendo que 11 receberam salina a temperatura ambiente, e 12 aquecida. A temperatura ambiente variou de 21 a 24 °C, e a aquecida de 38 a 40 °C, e concluíram que a salina melhora a atividade mucociliar, mas não seria necessário o aquecimento (p = 0,70).
Sauvalle & Alvo, de outra forma, observaram melhora do clearence mucociliar, em 78 pessoas saudáveis, medido 15 minutos após uso de salina, no volume de 120 mL, 39 delas com temperatura a 20 °C, e 39 a 37 °C, e concluíram que o aquecimento da salina, na comparação de amostras independentes, promoveu melhora significativa do teste, o que justificaria recomendar seu uso.
Lin et al. sugerem que salina à temperatura de 40 °C seria a ideal para reduzir a liberação de mediadores inflamatórios e melhorar sintomas de obstrução em pacientes com rinite.
Os estudos apresentam populações, doenças, idades, temperaturas e umidades diferentes, o que não permite conclusões aplicáveis fora das condições avaliadas.
Em nosso estudo, cada criança foi controle de si mesma, e a avaliação da variação do pico de fluxo 30 minutos após o uso das salinas, no volume habitualmente utilizado pelos pacientes desta idade, revelou que o uso de salinas, independente da concentração ou temperatura, melhora o PFIN, e a salina a 3% apresentou melhores resultados que a salina a 0,9%, tanto na temperatura ambiente quanto na aquecida, porém esta diferença não teve significância estatística, fato observado também em estudo anterior. Os resultados expressam a média da variação de PFIN dentro das condições avaliadas, e podem ser utilizadas como sugestão de maneira geral, porém se fossemos abordar individualmente de forma personalizada, considerando a preferência da criança, teríamos que considerar que o fato de provocar maior desconforto, indicado como ardor, tornou a salina a 0,9% preferida pelas crianças na comparação com a salina a 3%, fato também observado por outros autores24. A diferença de temperatura entre as salinas em temperatura ambiente e aquecidas foi significativa, p < 0,01, porém na comparação da variação do PFIN com salina na temperatura ambiente com a aquecida, não houve diferença significativa do pico de fluxo, apesar de mais de 9 °C entre elas, fato também observado por Nimsakul et al. Deve-se considerar que em nosso estudo as salinas eram aplicadas nas crianças, e estas voltavam para o ambiente com temperatura menor, no caso das que recebiam a salina aquecida. Conforme já foi citado acima, em outras condições com diferente variação de temperatura, diferentes autores chegaram a diferentes conclusões, e se a criança recebe salina e volta para o ambiente, a influência de temperatura e umidade não têm sido avaliada em todos os estudos. A temperatura ambiente varia segundo altitude e latitude, o que deve ser considerado na extrapolação destes resultados.
CONCLUSÃO
Salinas promoveram melhora do PFIN; a salina a 3% foi superior à 0,9%, e para temperaturas ambiente entre 26,38 °C e 36,01 °C, e umidade entre 70 e 78%, não se observou diferença significativa na variação do PFIN, não sendo, nestes valores de temperatura ambiente, necessário aquecer as salinas, porém a maioria das crianças optaria pela salina aquecida, e a 0,9% independente da significância estatística na variação do PFIN.
REFERÊNCIAS
1. Mello Jr JF, Mion OG, Andrade NA, Anselmo-Lima WT, Stamm AE, Almeida WL, et al. Brazilian Academy of Rhinology position paper on topical intranasal therapy. Braz J Otorhinolaryngol. 2013;79:391-400.
2. Pandya VK, Tiwari RS. Nasal mucociliary clearance in health and disease. Indian J Otolaryngol Head Neck Surg. 2006;58:332-4.
3. Ural A, Oktemer TK, Kizil Y, Ileri F, Uslu S. Impact of isotonic and hypertonic saline solutions on mucociliary activity in various nasal pathologies: clinical study. J Laryngol Otol. 2009;123:517-21.
4. Sih T, Cavinatto JN. A importância da higiene nasal em crianças. In: Sih T, Chinski A, Eavey R, Godinho R, eds. VIII Manual de Otorrinolaringologia Pediátrica IAPO. São Paulo: Interamerican Association of Pediatric Otorhinolaryngology; 2009.
5. Hermelingmeier KE, Weber RK, Hellmich M, Heubach CP, Möges R. Nasal irrigation as an adjunctive treatment in allergic rhinitis: a systematic review and meta-analysis. Am J Rhinol Allergy. 2012;26:e119-25.
6. Khianey R, Oppenheimer J. Is nasal saline irrigation all it is cracked up to be? Ann Allergy Asthma Immunol. 2012;109:20-8.
7. Jeffe JS, Bhushan B, Schroeder Jr JW. Nasal saline irrigation in children: a study of compliance and tolerance. Int J Pediatr Otorhinolaryngol. 2012;76:409-13.
8. Fashner J, Ericson K, Werner S. Treatment of the common cold in children and adults. Am Fam Physician. 2012;86:153-9.
9. Brown CL, Graham SM. Nasal irrigations: good or bad? Curr Opin Otolaryngol Head Neck Surg. 2004;12:9-13.
10. Heatley DG, McConnell KE, Kille TL, Leverson GE. Nasal irrigation for the alleviation of sinonasal symptoms. Otolaryngol Head Neck Surg. 2001;125:44-8.
11. Achilles N, Mösges R. Nasal saline irrigations for the symptoms of acute and chronic rhinosinusitis. Curr Allergy Asthma Rep. 2013;13:229-35.
12. Wei JL, Sykes KJ, Johnson P, He J, Mayo MS. Safety and efficacy of once-daily nasal irrigation for the treatment of pediatric chronic rhinosinusitis. Laryngoscope. 2011;121:1989-2000.
13. Papsin B, McTavish A. Saline nasal irrigation Its role as an adjunct treatment. Can Fam Physician. 2003;49:168-73.
14. Marchisio P, Varricchio A, Baggi E, Bianchini S, Capasso ME, Torretta S, et al. Hypertonic saline is more effective than normal saline in seasonal allergic rhinitis in children. Int J Immunopathol Pharmacol. 2012;25:721-30.
15. Chen JR, Jin L, Li XY. The effectiveness of nasal saline irrigation (seawater) in treatment of allergic rhinitis in children. Int J Pediatr Otorhinolaryngol. 2014;78:1115-8. doi: http://dx.doi.org/10.1016/j.ijporl.2014.04.026.
16. Lin L, Yan W, Zhao X. Treatment of allergic rhinitis with normal saline nasal irrigation at different temperature. Zhonghua Er Bi Yan Hou Tou Jing Wai Ke Za Zhi. 2014;49:109-14.
17. Nimsakul S, Ruxrungtham S, Chusakul S, Kanjanaumporn J, Aeumjaturapat S, Snidvongs K. Does heating up saline for nasal irrigation improve mucociliary function in chronic rhinosinusitis? Am J Rhinol Allergy. 2018;32(2):106-11.
18. Sauvalle M, Alvo A. Effect of the temperature of nasal lavages on mucociliary clearance: a randomised controlled trial. Eur Arch Otorhinolaryngol. 2018;275:2403-6.
19. Mendes AI, Wandalsen GF, Solé D. Métodos objetivos e subjetivos de avaliação da obstrução nasal. Rev Bras Alerg Imunopatol. 2011;34:234-40.
20. Teixeira RUF, Zapelini CEM, Alves FS, Costa EA. Peak nasal inspiratory flow evaluation as an objective method of measuring nasal airflow. Braz J Otorhinolaryngol. 2011;77:473-80.
21. São Paulo. Secretaria de Estado da Saúde. Informe Técnico: efeitos da umidade relativa do ar sobre a saúde humana [Internet]. São Paulo: CVE; 2014 [citado 9 Jan 2014]. Disponível em: http://www.cve.saude.sp.gov.br/htm/cve_amb.html.
22. Prescott CAJ, Prescott KE. Peak nasal inspiratory flow measurement: an investigation in children. Pediatr Otorhinolaryngol. 1995;32:137-41.
23. Olbrich-Neto J, Olbrich SR, Mori NL, Oliveira AE, Corrente JE. Variations in peak nasal inspiratory flow among healthy students after using saline solutions. Braz J Otorhinolaryngol. 2016;82:184-90.
24. Kanjanawasee D, Seresirikachorn K, Chitsuthipakorn W, Snidvongs K. Hypertonic saline versus isotonic saline nasal irrigation: systematic review and meta-analysis. Am J Rhinol Allergy. 2018;32:269-79.