Número Atual: Outubro-Dezembro 2017 - Volume 1 - Número 4
Imagens em Alergia e Imunologia
Erupção variceliforme de Kaposi: subdiagnóstico
Eczema herpeticum: a missing diagnosis
Andressa Zanandréa; Cláudia Castilho Mouco; Mara Giavina-Bianchi; Pedro Giavina-Bianchi
DOI: 10.5935/2526-5393.20170064
Disciplina de Imunologia Clínica e Alergia da Faculdade de Medicina da Universidade de Sao Paulo (USP) - Sao Paulo, SP, Brasil
Endereço para correspondência:
Andressa Zanandréa
E-mail: dessazan@gmail.com
Submetido em: 03/11/2017
Aceito em: 20/11/2017
Nao foram declarados conflitos de interesse associados à publicaçao deste artigo.
A erupçao variceliforme de Kaposi, também chamada eczema herpético, é uma infeçao viral descontrolada, geralmente extensa e grave, e que acomete pacientes com alguma patologia cutânea de base. Na maioria das vezes é causada pelo vírus Herpes simplex (HSV) tipo 1 (80%), mas também pode ser desencadeada por outros vírus, como o Herpes simplex tipo 2, vírus Coxsackie A-16, Ortopoxvírus, entre outros. Surge como complicaçao de dermatoses preexistentes: dermatite atópica, pênfigos, doença de Darier, ictiose vulgar, queimaduras, micose fungoide, doença de Hailey-Hailey, eritrodermias, dermatite seborreica grave, entre outras1. Embora caracteristicamente descrita em pacientes com dermatite atópica, um estudo observou maior prevalência de eczema herpético em pacientes que apresentavam pênfigo2. Acomete mais comumente crianças e adultos jovens, e estudo retrospectivo demonstrou incidência um pouco superior na populaçao feminina3.
As lesoes cutâneas se caracterizam por vesículas umbilicadas em base eritematosa, evoluindo para lesoes erodidas com crostas. Estas lesoes podem coalescer, formando grandes áreas com exsudato sanguinolento, evoluir em 1 semana para crostas, e regredir em 2 a 6 semanas, com ou sem formaçao de cicatrizes1. Muitas vezes pode ocorrer infecçao bacteriana secundária, com formaçao de pústulas.
A quebra na barreira natural da pele de pacientes com dermatite atópica facilita a invasao do vírus e a sua ligaçao a receptores celulares, com disseminaçao da infecçao. Recentemente foi identificada a proteína desmossomal como um dos relevantes receptores para o HSV em humanos4. O predomínio de células Th2 na dermatite atópica com alta produçao de IL-4 induz a produçao de IgE e inibe a produçao de IFN-γ na pele, facilitando a colonizaçao e o crescimento viral.
O diagnóstico é clínico, mas também pode ser confirmado por PCR a partir do conteúdo da vesícula, com microscopia eletrônica do tecido e/ou por histologia com anticorpos fluorescentes diretos. Na microscopia, observa-se a presença de células gigantes multinucleadas encontradas no conteúdo das vesículas e provenientes da base das mesmas (teste de Tzanck)3. A droga antiviral de escolha é o aciclovir, capaz de interferir diretamente na replicaçao do DNA viral. O esquema preconizado é de administraçao intravenosa, na dose de 5 a 10 mg/kg/dose, três vezes por dia, durante sete dias. Caso seja necessário, a duraçao da terapia pode ser ampliada de acordo com o curso da doença. O uso de glicocorticoides é controverso, e o de inibidores da calcineurina é contraindicado3. Como complicaçoes, podem ocorrer viremia sistêmica com acometimento orgânico (cérebro, fígado, pulmao, trato gastrointestinal e glândulas adrenais), que é a principal causa de morte, além de infecçao secundária bacteriana, que também contribui para a mortalidade, a qual tem diminuído de 50% para menos de 10%, graças ao diagnóstico e tratamento precoces com aciclovir1.
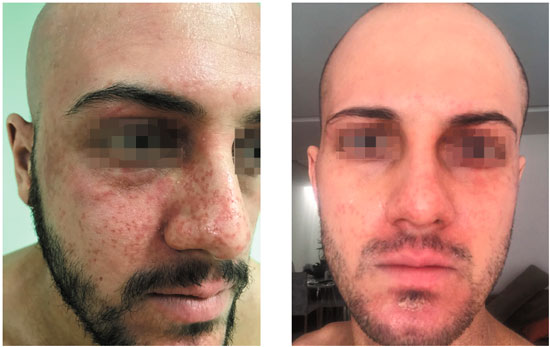
As imagens referem-se a paciente do sexo masculino, de 24 anos de idade, com dermatite atópica desde um 1 de idade. A dermatite piorou há 8 anos, intensificando-se há 2 anos em decorrência de estresse emocional. O paciente era sensibilizado a ácaros e diversos alimentos, referindo reaçoes tipo anafiláticas com soja e camarao. Antecedentes pessoais de conjuntivite, rinite e asma alérgicas, além de condiloma acuminado. Já utilizou diversos tratamentos tópicos para dermatite atópica, incluindo emolientes, corticosteroides e inibidores da calcineurina. Atualmente, usando homeopatia e ozonioterapia, e seguindo dieta vegana. Há 10 dias apresentou lesoes que iniciaram na face e regiao temporal direita, disseminando-se para tronco e membros, sendo internado com o diagnóstico de dermatite atópica exacerbada e com infecçao bacteriana secundária.Tratado com corticoterapia tópica e antibioticoterapia sistêmica, o mesmo recebeu alta, sem apresentar melhora clínica, e nos procurou. Feito o diagnóstico de erupçao variceliforme de Kaposi com infecçao bacteriana secundária em paciente com dermatite atópica (Figura 1). Avaliaçao oftalmológica confirmou o comprometimento do olho direito pela infecçao herpética. Instituído tratamento com aciclovir endovenoso, antibioticoterapia tópica e sistêmica, e corticoterapia tópica, além de colírios para tratamento da infecçao ocular. Após um mês do início do quadro, a infecçao herpética havia sido controlada (Figura 2) e foi introduzido ciclosporina para controle da dermatite atópica.
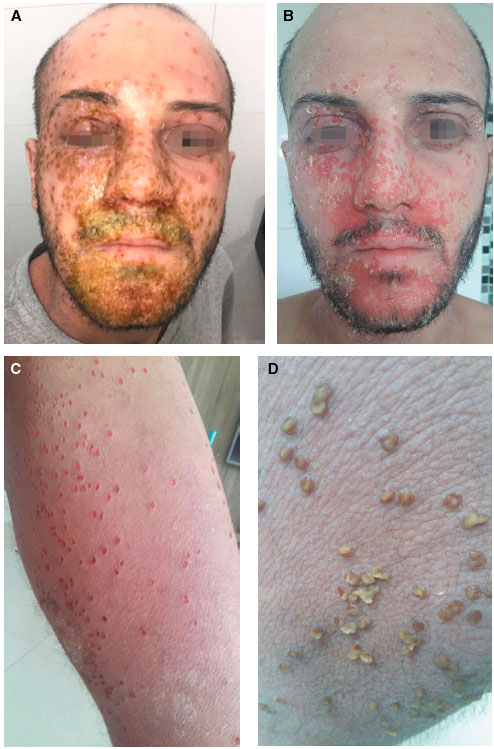
Figura 1 A) Face com vesículas em base eritematosa e lesoes exulceradas e impetiginizadas B) Face com exulceraçoes e descamaçao C) Lesoes exulceradas em membro D) Pústulas umbilicadas em membro
REFERENCIAS
1. Azulay RD & Azulay DR. Dermatologia. In: Lupi O. Erupçao variceliforme de Kaposi.4ª ed.Rio de Janeiro:Guanabara-Koogan; 2006. p.275-6.
2. Seta V, Fichel F, Méritet JF, Bouam S, Franck N, Avril MF, et al. Dermatoses and herpes superinfection: a retrospective study of 34 cases. Ann Dermatol Venereol. 2017;144(3):176-81.
3. Wollenberg A, Zoch C, Wetzel S, Plewig G, Przybilla B. Predisposing factors and clinical features of eczema herpeticum: a retrospective analysis of 100 cases. J Am Acad Dermatol. 2003;49:198-205.
4. Wollenberg A, Wetzel S, Burgdof WHC, Hass J. Viral infections in atopic dermatitis: Pathogenic aspects and clinical management. J Allergy Clin Immunol. 2003;112:667-74.