Número Atual: Outubro-Dezembro 2017 - Volume 1 - Número 4
- Imprimir
- Indicar
- Estatísticas
- (0)
Comentários - Como Citar
- Download da Citação
- Artigos Relacionados
-
Outros dos
Autores
Artigo Original
Características de pacientes asmáticos com bronquiectasias
Characteristics of asthmatic patients with bronchiectasis
Joao Paulo de Assis; Gabriella Melo Fontes Silva Dias; Giane Cristina de Moraes Garcia; Jorge Kalil; Pedro Giavina-Bianchi; Rosana Câmara Agondi
DOI: 10.5935/2526-5393.20170059
Serviço de Imunologia Clínica e Alergia, Hospital das Clínicas, Faculdade de Medicina da Universidade de Sao Paulo (HC-FMUSP), Sao Paulo, SP, Brasil
Endereço para correspondência:
Joao Paulo de Assis
E-mail: jpadelfim@yahoo.com.br
Submetido em: 06/11/2017
Aceito em: 23/11/2017
Nao foram declarados conflitos de interesse associados à publicaçao deste artigo.
RESUMO
INTRODUÇAO: A bronquiectasia é uma enfermidade caracterizada por dilataçoes anormais e irreversíveis de um ou mais brônquios. Pode estar associada a diversas outras comorbidades respiratórias, entre elas, a asma.
OBJETIVO: Caracterizar os pacientes asmáticos com bronquiectasias acompanhados em um serviço terciário de alergia.
MÉTODOS: Análise retrospectiva de prontuários de pacientes asmáticos que apresentavam bronquiectasias nos exames de tomografia computadorizada de tórax. Os portadores de aspergilose broncopulmonar alérgica (ABPA) foram excluídos. Foram analisados os dados demográficos e exames complementares (espirometria, eosinófilos periféricos, IgE total e IgE específica). A caracterizaçao das bronquiectasias foi avaliada conforme sua localizaçao nos campos pulmonares.
RESULTADOS: Quarenta e nove pacientes foram selecionados, sendo 88% do sexo feminino. A média de idade do grupo era de 63 anos, e de tempo de doença de 43 anos. O tratamento prévio de tuberculose (TB), em algum momento da vida, foi relatado por 31% dos pacientes. Doença do refluxo gastroesofágico (DRGE) estava presente em 76% dos pacientes, e a história de tabagismo ativo ou passivo, em 65% dos pacientes. Mais de 80% dos pacientes estavam no step 4 de tratamento da asma, e apresentavam VEF1 reduzido. A média de eosinófilos periféricos foi de 253,4 cel/mm3, de IgE total foi de 458,8 UI/mL, e 69% dos pacientes eram sensibilizados para algum aeroalérgeno. Em relaçao à localizaçao das bronquiectasias, o lobo superior direito foi o mais acometido, seguido pelo lobo superior esquerdo e lobo inferior direito, respectivamente.
CONCLUSAO: Neste estudo, 88% dos pacientes asmáticos com bronquiectasias apresentavam asma grave e funçao pulmonar alterada, apesar do tratamento otimizado. A bronquiectasia pode estar associada à dificuldade no controle da asma e, embora a história de TB prévia estivesse presente em 31% dos pacientes, a frequência elevada de comprometimento dos lobos superiores (49%) sugere uma frequência maior de doença pulmonar associada à TB.
Descritores: Asma, bronquiectasias, tuberculose.
INTRODUÇAO
A bronquiectasia é uma doença respiratória crônica definida patologicamente por dilataçoes anormais e permanentes de um ou mais brônquios. Está associada à produçao crônica de escarro, colonizaçao bacteriana do trato respiratório inferior, inflamaçao e exacerbaçoes frequentes1-3. Embora a sua prevalência seja desconhecida na maioria dos países, estudos estimam entre 53 e 566 por 100.000 indivíduos. Com o desenvolvimento da tomografia computadorizada de alta resoluçao (TCAR) como ferramenta de detecçao, a bronquiectasia é cada vez mais reconhecida como uma importante doença respiratória2,4. Pacientes com bronquiectasias sofrem de exacerbaçoes agudas recorrentes, que incluem infecçao nas vias aéreas e inflamaçao, muitas vezes resultando em hospitalizaçao. Estas exacerbaçoes podem levar à deterioraçao progressiva da funçao pulmonar nestes indivíduos5.
Origina-se geralmente após episódios de bronquiolite secundários a infecçoes virais ou bacterianas, entre elas a tuberculose, mas pode estar associada a uma grande variedade de causas6-8. A bronquiectasia pode ser inicialmente diagnosticada erroneamente como asma, doença pulmonar obstrutiva crônica (DPOC) e outras doenças pulmonares obstrutivas; entretanto, estas doenças podem coexistir num mesmo indivíduo e, nesta situaçao, uma doença pode complicar a outra. Em relaçao à asma, que se caracteriza por obstruçao brônquica variável, hiperresponsividade e inflamaçao das vias aéreas, a presença de bronquiectasias poderia estar associada a exacerbaçoes da doença6,9,10. É uma doença cuja prevalência vem aumentando nos últimos anos em todo o mundo, com uma prevalência mundial varia de 1 a 21% dos adultos, e, destes, 5 a 10% apresentam asma grave ou de difícil controle10,11.
Muitos fatores podem contribuir para a gravidade e dificuldade no controle clínico da asma. Pode-se citar a exposiçao ocupacional, presença de rinossinusite, doença do refluxo gastroesofágico (DRGE), e baixa adesao ao tratamento12. A presença de bronquiectasias seria um dos fatores que predisporiam os pacientes asmáticos a exacerbaçoes. Alguns estudos apontaram que em até 50% destes pacientes podem-se encontrar bronquiectasias13,14, o que pode contribuir para a dificuldade no controle da doença, a despeito de doses adequadas de corticosteroide inalado e broncodilatador de açao prolongada12. E, por outro lado, pacientes com bronquiectasias podem sibilar e ter hiper-reatividade brônquica sem encontrar critérios diagnósticos para a asma, mas pode haver um fenótipo específico de bronquiectasias com asma (semelhante ao conceito de sobreposiçao de asma - doença pulmonar obstrutiva crônica -DPOC) que representaria um fator de risco independente para exacerbaçoes frequentes. Um estudo demonstrou que a asma poderia ser um fator de risco independente para exacerbaçoes de bronquiectasias15,16.
O objetivo deste estudo foi analisar as características clínicas, demográficas, laboratoriais e radiológicas dos pacientes asmáticos com bronquiectasias em acompanhamento ambulatorial em um serviço terciário de Alergia.
MÉTODOS
Foi realizado um estudo retrospectivo, com análise de prontuários de pacientes em seguimento no ambulatório de asma do Serviço de Imunologia Clínica e Alergia do Hospital das Clínicas da Universidade de Sao Paulo - HC-FMUSP. Os critérios de inclusao foram pacientes portadores de asma e que tivessem bronquiectasias evidenciadas em tomografia computadorizada de tórax (TC) realizada em qualquer momento do acompanhamento destes pacientes.
O diagnóstico de asma foi feito de acordo com diretrizes nacionais e internacionais, ou seja, presença de sintomas característicos (dispneia, sibilância, tosse e aperto torácico), além de variabilidade destes sintomas e variabilidade da limitaçao ao fluxo aéreo10,17. Todos os pacientes apresentavam espirometria com reversibilidade em duas ou mais ocasioes durante o seguimento ambulatorial.
Foram analisados os dados demográficos destes pacientes, como também a história de tabagismo ativo ou passivo; o diagnóstico de DRGE, através de história sugestiva e a necessidade de tratamento medicamentoso para controle dos sintomas; e a história de tratamento prévio de tuberculose.
Foram avaliados o número de eosinófilos periféricos (cel/mm3), o nível de IgE total (UI/mL), a presença de IgE específica para aeroalérgenos (ácaros da poeira doméstica, fungos, epitélio de animais e baratas) através da realizaçao de teste cutâneo imediato (prick test) e/ou in vitro (ImmunoCAP).
Para a gravidade da asma, a dose de corticoide inalado (CI) associado ou nao a outros medicamentos (broncodilatador de longa duraçao, montelucaste, corticoide oral) foi avaliada e os pacientes classificados de acordo com o step de tratamento, conforme as diretrizes para asma10,17.
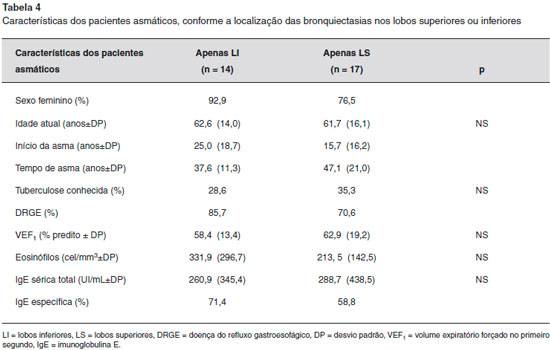
As características radiológicas também foram analisadas, e os pacientes foram classificados, inicialmente, em três grupos com base na localizaçao das bronquiectasias: a) lobos superiores associados a outros campos ou nao; b) outros segmentos pulmonares, exceto superiores; e c) apenas lobos superiores. Posteriormente, os pacientes foram classificados conforme comprometimento apenas de lobos superiores ou inferiores, excluindo-se os pacientes com comprometimento de outros segmentos concomitantes.
Foram excluídos pacientes com diagnóstico ou suspeita diagnóstica de aspergilose broncopulmonar alérgica (ABPA).
Análise estatística
Os grupos criados, nao pareados, foram analisados comparando-se as variáveis contínuas e categóricas usando-se o teste de Wilcoxon-Mann-Whitney e teste Qui-quadrado, respectivamente.
RESULTADOS
Quarenta e nove pacientes portadores de asma e bronquiectasias, evidenciadas em TC de tórax realizadas em algum momento da avaliaçao, foram incluídos no estudo. Oitenta e sete por cento dos pacientes eram do sexo feminino, a média de idade no momento do estudo foi de 62,5 anos, a média de idade do início da asma foi aos 19,5 anos, e o tempo de doença de 43,0 anos (Tabela 1).
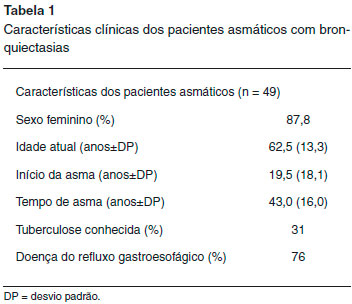
Trinta e um por cento dos pacientes referiam tratamento para tuberculose em algum momento da vida, e 69% negaram história prévia ou nao sabiam relatar. DRGE estava presente em 76% da amostra (Tabela 1). Cerca de 70% dos indivíduos eram tabagistas (8%), ex-tabagistas ou tinham história de exposiçao ao tabagismo passivo no momento da avaliaçao (Figura 1).
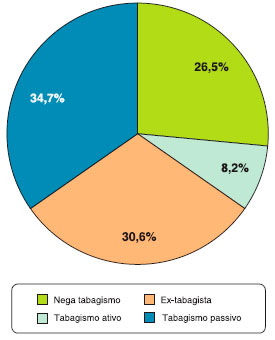
Figura 1 Frequência de história de tabagismo ativo ou passivo nos pacientes asmáticos com bronquiectasias
A maioria dos pacientes asmáticos com bronquiectasias deste estudo (88%) estava no step 4 de tratamento para a asma e a média do VEF1, identificada na última espirometria realizada até o período de avaliaçao do estudo, foi de 60,2% (Tabela 2).

A média de eosinófilos na periferia foi de 253,4 cel/mm3, a média de IgE total foi de 458,8 UI/mL e 69% dos pacientes eram sensibilizados para pelo menos um aeroalérgeno, sendo considerados atópicos (Tabela 2). Neste contexto, mais de 90% dos atópicos eram sensibilizados aos ácaros, e menos de 9% tinha sensibilizaçao aos fungos, porém salientase que os portadores de ABPA foram excluídos da amostra (Figura 2).
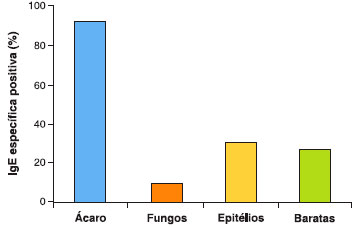
Figura 2 Frequência de IgE específica positiva nos pacientes asmáticos com bronquiectasias
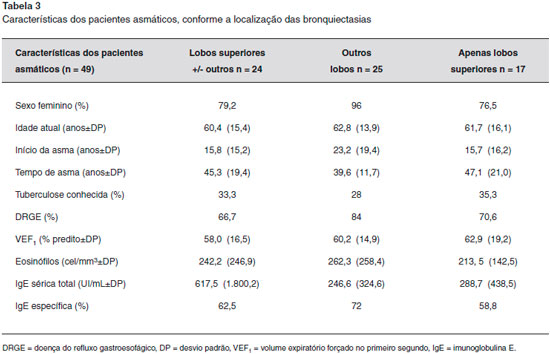
As bronquiectasias foram evidenciadas através da TC de tórax, que foram realizadas em algum momento da avaliaçao destes pacientes. Em relaçao à localizaçao das bronquiectasias, o lobo superior direito (LSD) e o lobo inferior esquerdo (LIE) foram os mais acometidos (36,7%, cada um), seguidos pelo lobo superior esquerdo, lobo inferior direito (LID), lobo médio (LM), língula e as bronquiectasias centrais, respectivamente (Figura 3). Conforme descrito na metodologia do estudo, quando se dividiu os grupos de pacientes com base na localizaçao das bronquiectasias, também nao houve diferença estatística na frequência de DRGE ou no histórico de tuberculose, como também em relaçao aos exames complementares (IgE total e específica e valores de VEF1) (Tabela 3).
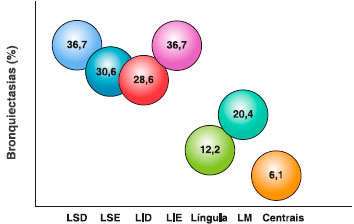
Figura 3 Distribuiçao de bronquiectasias (%) conforme os segmentos pulmonares comprometidos
LSD = lobo superior direito, LSE = lobo superior esquerdo, LID = lobo inferior direito, LIE = lobo inferior esquerdo, LM = lobos médios.
Quando os pacientes foram classificados apenas conforme o comprometimento de lobos superiores ou inferiores, observou-se que a prevalência de homens foi maior no grupo com comprometimento apenas de lobos superiores, como também, a idade de início da asma foi mais precoce e o tempo de doença maior do que aqueles apenas com comprometimento de lobos inferiores. Nao houve diferença estatística, entre os grupos, em relaçao à gravidade da asma e no VEF1 (Tabela 4).
DISCUSSAO
A coexistência de bronquiectasias e asma tem sido observada em muitos pacientes, no entanto, poucos estudos foram realizados para investigar a relaçao entre as duas doenças15. Em nosso estudo foram incluídos 49 pacientes que apresentavam concomitantemente asma e bronquiectasias (excluindo-se os pacientes com ABPA).
Mesmo com poucos estudos, é evidente que existe uma correlaçao entre gravidade da asma, grau de obstruçao fixa e presença de bronquiectasias13, e que a presença de bronquiectasias pode ser uma causa para a dificuldade no controle da asma12. Em nosso estudo, a maioria dos pacientes com asma e bronquiectasias estava utilizando dose média ou alta de corticoide inalado associada ou nao ao beta-agonista de longa duraçao (step 4 ). Apesar do tratamento otimizado, a média de VEF1 foi de 60% do predito.
Neste estudo, a história referida de tuberculose (TB) foi considerada uma provável causa das bronquiectasias, pois, 49% dos pacientes apresentavam comprometimento dos lobos superiores, e, embora 31% dos pacientes referissem um tratamento prévio para TB, a maioria nao sabia referir ou negava este tratamento prévio e, portanto, este número poderia ser maior. Observou-se também uma frequência elevada de DRGE, uma comorbidade frequentemente associada a doenças obstrutivas, como a bronquiectasia18.
Os resultados de estudos investigando a relaçao entre asma e DRGE e vice-versa ainda sao conflitantes19. O que se demonstra nos estudos realizados até o momento, inclusive no presente estudo, onde 76% da amostra possuíam esta comorbidade, é que existe uma alta prevalência de refluxo gastroesofágico em pacientes com bronquiectasias20-22. Em uma revisao de 28 estudos com adultos asmáticos, a prevalência de sintomas de DRGE foi de 59,2%, e a prevalência de DRGE diagnosticado por pHmetria nos asmáticos foi de 51%23. Pasteur et al., em um trabalho que determinou os fatores causais de bronquiectasia em 150 doentes, observou que o refluxo, anterior ao estabelecimento da bronquiectasia, foi relevante em 3 doentes, e a DRGE associada à aspiraçao correspondeu a 4% da amostra24.
A tuberculose pulmonar é uma causa reconhecida de bronquiectasias. Na literatura, sua prevalência varia de 1 a 11%25. Chan et al.26, em seu estudo em pacientes portadores de bronquiectasia, encontraram prevalência de 19%. A distribuiçao das bronquiectasias predominantemente nos lobos superiores pode sugerir a tuberculose como etiologia6,27. Em nosso estudo, observamos alta prevalência de acometimento destes lobos, especialmente o lobo direito, associada a alta prevalência de história prévia referida de tuberculose (31% da amostra). Gomes Neto et al. mostraram em seu estudo que analisou o perfil clínico-epidemiológico de 67 pacientes submetidos a tratamento cirúrgico das bronquiectasias que a etiologia tuberculosa era a causa mais comum de bronquiectasia localizada nos lobos superiores naquela amostra28. Outro estudo demonstrou que pacientes com antecedente de tuberculose possuíam maior incidência de bronquiectasias acometendo os lobos superiores (47,6%), e que a incidência nos lobos inferiores era maior nos pacientes com outras etiologias que nao a tuberculose29.
Nao foi demonstrado ainda um papel causal para o tabagismo na bronquiectasia. No entanto, o hábito pode estar associado à piora da funçao pulmonar nestes pacientes30. Cerca de 65% dos pacientes eram ex-tabagistas, ou tinham história de exposiçao ao tabagismo passivo. Um estudo quantitativo de tomografia computadorizada que comparou os fumantes com bronquiectasias (com base na imagem) a nao-fumantes saudáveis, levantou a hipótese de que uma relaçao brônquica-artéria aumentada em fumantes poderia ser devida à constriçao arterial (hipoxemia), ao invés de dilataçao brônquica31.
A atopia é um contribuinte importante para a asma em adultos. Huss et al. demostraram que cerca de um quarto dos adultos apresentou teste cutâneo positivo para pelo menos um aeroalérgeno32. Nosso estudo encontrou uma prevalência de 69% de IgE específica para pelo menos um aeroalérgeno, através de teste cutâneo e/ou IgE sérica específica, o que pode estar relacionado ao local onde foi realizado o estudo, um serviço terciário de alergia.
A distribuiçao das bronquiectasias pode ser importante de forma diagnóstica. Uma distribuiçao central é sugestiva de aspergilose broncopulmonar alérgica. A distribuiçao predominante do lobo superior é característica da fibrose cística e da tuberculose (o que está em conformidade com o nosso estudo). O envolvimento do lobo inferior é típico da bronquiectasia idiopática. As bronquiectasias ocorrem, preferencialmente, nos lobos pulmonares com maior dificuldade de drenagem das secreçoes brônquicas, porém como já salientado, essa distribuiçao varia de acordo com a causa. As bronquiectasias restritas a um determinado segmento pulmonar geralmente estao relacionadas a uma causa pontual, geralmente mecânica, como tumores ou cavitaçoes. Aquelas com envolvimento difuso do parênquima pulmonar tendem a estar relacionadas às causas sistêmicas, como imunodeficiência, fibrose cística, discinesia ciliar e DRGE33-35.
Concluindo, ainda sao necessários mais estudos para avaliar a coexistência de bronquiectasias e asma. Encontramos grande prevalência de história prévia de tuberculose e DRGE nos nossos pacientes, porém devido ao número limitado da amostra, nao se pode afirmar se existe uma correlaçao entre estas entidades, com significância estatística. Notou-se que a bronquiectasia pode estar associada a dificuldade no controle da asma, e que a sensibilizaçao para alérgenos destes pacientes é semelhante a encontrada em pacientes asmáticos sem bronquiectasia.
REFERENCIAS
1. Lang WR, Howden CW, Laws J, Burton JF. Bronchopneumonia with serious sequelae in children with evidence of adenovirus type 21 infection. Brit Med J. 1979;1:73-9.
2. Polverino E, Goeminne PC, McDonnell ML, et al. European Respiratory Society guidelines for the management of adult bronchiectasis. Eur Respir J. 2017;50:1700629.
3. Whitters D, Stockley R. Immunity and bacterial colonisation in bronchiectasis. Thorax. 2012;67:1006-13.
4. Al Subie H, Fitzgerald DA. Non-cystic fibrosis bronchiectasis. J Paediatr Child Health. 2012;48:382-8.
5. Pasteur MC, Bilton D, Hill AT. British Thoracic Society guideline for non-CF bronchiectasis. Thorax. 2010;65:577.
6. Tsang KW, Bilton D. Clinical challenges in managing bronchiectasis. Respirology. 2009;14:637-50.
7. Boyton RJ, Altman DM. Bronchiectasis: current concepts in pathogenesis, immunology, and microbiology. Annu Rev Pathol Mech Dis. 2016;11:523-54.
8. Shoemark A, Ozerovitch L, Wilson R. Aetiology in adult patients with bronchiectasis. Respiratory Medicine. 2007;101:1163-70.
9. Kang HR, Choi GS, Park SJ, et al. The effects of bronchiectasis on asthma exacerbation. Tuberc Respir Dis. 2014;77:209-14.
10. Reddel HK, Bateman ED, Becker A, et al. A summary of the new GINA strategy: a roadmap to asthma control. Eur Respir J. 2015;46:622-39.
11. Wenzel S. Severe asthma in adults. Am J Respir Crit Care Med. 2005;172:149-60.
12. Chung KF, Wenzel SE, Brozek JL, et al. International ERS/ATS guidelines on definition, evaluation and treatment of severe asthma. Am J Respir Crit Care Med. 2014;43:343-73.
13. Grenier P, Mourey-Gerosa I, Benali K, et al. Abnormalities of the airways and lung parenchyma in asthmatics: CT observations in 50 patients and inter- and intraobserver variability. Eur Radiol. 1996;6:199-206.
14. Paganin F, Seneterre E, Chanez P, et al. Computed tomography of the lungs in asthma: influence of disease severity and etiology. Am J Respir Crit Care Med. 1996;153:110-14.
15. Mao B, Yang JW, Lu HW, Xu JF. Asthma and bronchiectasis exacerbation. Eur Respir J. 2016;47:1680-8.
16. Säynäjäkangas O, Keistinen T, Tuuponen T, et al. Links between hospital diagnoses of bronchiectasis and asthma. Allergy. 1997;52:1120-2.
17. Costa E, Melo JML, Aun MV, et al. Guia para o manejo da asma grave. Braz J Allergy Immunol. 2015;3:205-25.
18. Lee AL, Button BM, Denehy L, et al. Proximal and distal gastrooesophageal reflux in chronic obstructive pulmonary disease and bronchiectasis. Respirology. 2014;19:211-7.
19. Thakkar K, Boatright RO, Gilger MA, El-Serag HB. Gastroesophageal reflux and asthma in children: a systematic review. Pediatrics. 2010;125:e925-30.
20. Balson BM, Kravitz EKS, McGeady SJ. Diagnosis and treatment of gastroesophageal reflux in children and adolescents with severe asthma. Ann Allergy Asthma Immunol. 1998;81:159-64.
21. Andze GO, Brandt ML, Vil DS, Bensoussan AL, Blanchard H. Diagnosis and treatment of gastroesophageal reflux in 500 children with respiratory symptoms: the value of pH monitoring. J Pediatr Surg. 1991;26:295-300.
22. Tucci F, Resti M, Fontana R, Novembre E, Lami CA, Vierucci A. Gastroesophageal reflux and bronchial asthma: prevalence and effect of cisapride therapy. J Pediatr Gastroenterol Nutr. 1993;17:265-70.
23. Harding SM, Guzzo MR, Richter JE. 24-h esophageal pH testing in asthmatics: respiratory symptom correlation with esophageal acid events. Chest. 1999;115:654-9.
24. Pasteur MC, Helliwell SM, et cols. An investigation into causative factors in patients with bronchiectasis. Am J Respir Crit Care Med. 2000;162:1277-84.
25. Barker AF, Bardana EJ. Bronchiectasis: update of an orphan disease. Am Rev Respir Dis. 1988;137:969-78.
26. Chan CHS, Ho AKC, Chan RCY, Cheung H, Cheng AFB. Mycobacteria as a cause of infective exacerbation in bronchiectasis. Postgrad Med J. 1992;68:896-9.
27. Capone D, Jansen JM, Lopes AJ et al. Diagnóstico por imagem da tuberculose. Pulmao RJ. 2006;15:166-74.
28. Gomes Neto A, Medeiros ML, Gifoni JMM. Bronquiectasia localizada e multissegmentar: perfil clínico-epidemiológico e resultado do tratamento cirúrgico em 67 casos. J Pneumologia. 2000;27:1-6.
29. Bogossian M, Santoro IL, Jamnik S, Romaldini H. Bronquiectasias: estudo de 314 casos tuberculose x nao-tuberculose. J Pneumol. 1998;24:11-16.
30. Goeminne PC, Nawrot TS, Ruttens D, et al. Mortality in non-cystic fibrosis bronchiectasis: a prospective cohort analysis. Respir Med. 2014;108:287-96.
31. Diaz AA, Young TP, Maselli DJ, et al. Quantitative CT measures of bronchiectasis in smokers. Chest. 2017;151:1255-62.
32. Huss K, Naumann PL, Mason PJ, et al. Asthma severity, atopic status, allergen exposure and quality of life in elderly persons. Ann Allergy Asthma Immunol. 2001;86:524-30.
33. Kim RD, Greenberg DE, Ehrmantraut ME, et al. Pulmonary nontuberculous mycobacterial disease: prospective study of a distinct preexisting syndrome. Am J Respir Crit Care Med. 2008;178:1066-74.
34. Kennedy MP, Noone PG, Leigh MW, et al. High-resolution CT of patients with primary ciliary dyskinesia. AJR Am J Roentgenol. 2007;188:1232-8.
35. Santamaria F, Montella S, Tiddens HAWM, et al. Structural and functional lung disease in primary ciliary dyskinesia. Chest. 2008;134:351-7.