Número Atual: Maio-Junho 2015 - Volume 3 - Número 3
- Imprimir
- Indicar
- Estatísticas
- (0)
Comentários - Como Citar
- Download da Citação
- Artigos Relacionados
- Outros do Autor
Artigo Original
Melhora clínica da dermatite atópica em crianças de 6 meses a 12 anos com o uso oral de uma associação de probióticos
Clinical improvement of atopic dermatitis in children aged 6 months to 12 years with the use of a combination of oral probiotics
Flavia Alvim Sant'Anna Addor, MD
DOI: 10.5935/2318-5015.20150020
MEDCIN Instituto da Pele Ltda., Osasco, SP
Endereço para correspondência:
Flavia Addor
E-mail: flavia@medcinonline.com.br
Submetido em: 11/06/2015
Aceito: em 02/07/2016
Suporte financeiro: Farmoquímica S.A.
Rio de Janeiro, RJ.
Conflito de interesses: Os custos relativos ao
desenvolvimento do estudo foram providos pela empresa patrocinadora.
RESUMO
OBJETIVOS: Probióticos sao organismos vivos que administrados em quantidade adequada conferem benefício ao hospedeiro. Alguns estudos demonstram que sua colonizaçao intestinal pode influenciar a evoluçao de alergias sistêmicas. O objetivo do presente estudo foi avaliar clinicamente a eficácia e segurança da administraçao de uma associaçao de probióticos em crianças com dermatite atópica.
MÉTODOS: Cinquenta e seis pacientes portadores de dermatite atópica com idades entre 6 meses a 12 anos ingeriram diariamente a associaçao das seguintes cepas de probióticos: Lactobacillus acidophilus NCFM®, L. rhamnosus HN001®, L. paracasei Lpc-37® e Bifidobacterium lactis HN019® em uma tomada diária, por 12 semanas, juntamente com o tratamento que vinham realizando para a dermatose. A avaliaçao da dermatite atópica foi realizada através do SCORAD ao início e final do estudo, além de avaliaçao clínica dos sinais individualmente e questionário para acessar presença de prurido e alteraçoes do sono pela doença. Ao final do tratamento, também foi perguntado sobre o sabor e praticidade de uso da associaçao.
RESULTADOS: Houve melhora significante do SCORAD ao longo do tempo (p = 0,001) assim como reduçao dos sinais e sintomas: eritema, edema e pápulas, escoriaçao, liquenificaçao, xerose, prurido e alteraçoes do sono.
CONCLUSAO: A associaçao oral dos probióticos estudados atuou de maneira significante na melhora dos sinais e sintomas de pacientes com dermatite atópica com idades entre 6 meses e 12 anos, de maneira segura e sem interferir com a terapêutica de rotina.
Descritores: Dermatite atópica, eczema atópico, probióticos, qualidade de vida.
INTRODUÇAO
O crescente conhecimento da importância do microbioma intestinal no controle de processos infecciosos e da modulaçao da resposta imunológica tanto local quanto sistêmica vem estimulando estudos de sua influência em doenças alérgicas, nao somente no trato digestivo, como também em outros tecidos e órgaos1.
Alguns dados de estudos clínicos sugerem que a exposiçao microbiana durante a infância alteraria a colonizaçao intestinal, influenciando a evoluçao de alergias sistêmicas2,3. Sabe-se que crianças em aleitamento materno têm um maior número de bifidobactérias em seu trato gastrintestinal ("efeito bifidogênico"); este grupo de bactérias, bem como os lactobacilos chegam a representar a maioria da fora intestinal. Em contrapartida, crianças sem aleitamento têm um predomínio de enterobactérias4.
Probióticos sao definidos, segundo a Organizaçao Mundial de Saúde, como organismos vivos que administrados em quantidade adequada conferem um efeito benéfico à saúde do hospedeiro5. Embora ainda nao se conheça completamente o mecanismo de açao dos probióticos, este grupo de microrganismos tem demonstrado um efeito modulador da resposta imune da mucosa gastrintestinal em crianças com alergia alimentar; entretanto, outros mecanismos demonstrados apontaram para uma maior secreçao de IgA e estímulo na produçao de citocinas anti-inflamatórias, tanto de forma local como sistêmica6,7.
A utilizaçao oral de algumas cepas de bactérias dos gêneros Lactobacilos e Bifidobacteria tem sido estudada com resultados clínicos positivos em doenças alérgicas e na dermatologia8, particularmente na dermatite atópica, tanto para fins profiláticos como para a melhora da sintomatologia9,10. Contudo, como há diferentes respostas de acordo com a espécie e cepa estudada, há uma variaçao de resultados na literatura11. As associaçoes parecem ter um resultado mais favorável, possivelmente pelo sinergismo entre as bactérias12,13.
Com base nestas informaçoes, o presente estudo visou avaliar a tolerabilidade e eficácia do alimento funcional composto dos probióticos Lactobacillus acidophilus NCFM®, L. rhamnosus HN001®, L. paracasei Lpc-37® e Bifidobacterium lactis HN019® em crianças portadoras de dermatite atópica com idades entre 06 meses a 12 anos.
MÉTODOS
O estudo foi unicêntrico, aberto, nao comparativo, realizado após aprovaçao do protocolo por comitê de ética em Pesquisa da Universidade de Sao Francisco, em Bragança Paulista, SP, em 14.11.2013, com o número de parecer 460.286, e conduzido sob as normas de boas práticas clínicas.
Foram incluídos 67 pacientes portadores de dermatite atópica sob tratamento clínico com corticoides tópicos e anti-histamínicos orais, com idades entre 06 meses e 12 anos que concordaram em obedecer aos procedimentos e exigências do ensaio e comparecer ao instituto no(s) dia(s) e horário(s) determinado(s) para as avaliaçoes, através da assinatura do Termo de Consentimento Livre de Esclarecido e Termo de Assentimento para aqueles que nao sabiam ler e escrever, sendo permitida sua participaçao pelo responsável.
Nenhum paciente tinha infecçao secundária no momento da inclusao; pacientes com exposiçao solar intensa nos últimos 15 dias e introduçao de novas drogas até 01 mês antes do estudo nao foram incluídos. Pacientes diabéticos e usuários de derivados lácteos fermentados (ex: iogurtes) também foram desconsiderados. Foram também excluídos pacientes com doenças psiquiátricas de qualquer natureza, ou evidência de doenças clinicamente significantes (hematopoiética, gastrointestinal, cardiovascular, hepática, renal, neurológica, endócrina, autoimune).
A avaliaçao da gravidade da dermatite atópica foi realizada utilizando o Scoring Atopic Dermatitis - SCORAD14. Os sinais da dermatite atópica foram avaliados também clinicamente por um escore de 0-4, onde 0 significou sinal ou sintoma ausente; 1, leve; 2, moderado; 3, grave. Da mesma forma, questionário foi aplicado subjetivamente ao paciente ou seu responsável para os sintomas mais comuns nesta patologia15. As escalas de prurido e alteraçao do sono foram de 0-10, onde zero foi considerado muito bom, e 10 muito ruim.
Foi orientado o uso de 1 sachê de 1 g contendo a associaçao de Lactobacillus acidophilus NCFM®, L. rhamnosus HN001®, L. paracasei Lpc-37® e Bifidobacterium lactis HN019®, todos em concentraçao de 109 UFC, a ser ingerido imediatamente após diluiçao em até 200 mL de água fria ou gelada, uma vez ao dia. Todos os pacientes foram orientados a retornar em 30, 60 e 90 dias para acompanhamento do uso e investigaçao de possíveis reaçoes adversas; em 90 dias, foram realizadas avaliaçao clínica segundo SCORAD e avaliaçao de sinais e sintomas clínicos.
A tolerabilidade foi investigada através de diário e entrevista durante as avaliaçoes médicas mensais, através do inquérito da presença ou ausência de sintomas gastrointestinais (flatulência, diarreia, dor abdominal) e cutâneos (piora das lesoes da dermatite ou aparecimento de qualquer outro quadro cutâneo): e se houve, a intensidade seria classificada em leve, moderada e intensa.
Na avaliaçao final, também foi inquirido ao responsável pelo paciente quantas crises ocorreram desde o início do tratamento instituído, para verificar a frequência de crises. A ausência de crises caracterizou melhora total; o aparecimento de apenas uma crise nos três meses, com uma intensidade similar ou menor do que as anteriores, como melhora parcial; entre duas e três crises, na mesma intensidade ou mais leves, como quadro inalterado; mais de três crises, ou piora da intensidade dos sinais e sintomas, como piora do quadro.
O sabor e praticidade de uso também foram avaliados através de questionários categóricos, onde o produto foi considerado de sabor agradável se o paciente aceitava espontaneamente, sem rejeiçao, de todo conteúdo dissolvido em água; indiferente, se bebia sem rejeiçao mas sob orientaçao /supervisao do responsável; desagradável se havia recusa em beber. A praticidade de uso do sachê também foi investigada: fácil se tanto a abertura como a solubilidade eram rápidas e simples; indiferente se consideraram a abertura ou solubilidade mais trabalhosas; difícil se tiveram dificuldade para abrir o sachê e/ou dissolve-lo na água. Todos os pacientes foram orientados a retornar fora das datas de visita no caso de qualquer dúvida ou reaçao.
ANALISE ESTATISTICA
Os parâmetros clínicos pesquisados foram submetidos à análise descritiva das variáveis através de gráficos de médias. Em seguida, a verificaçao da diferença das médias de scores entre as visitas foi realizada usando o teste de Wilcoxon para dados pareados.
RESULTADOS
A populaçao considerada foi a classificada como Intent to treat (ITT, Intençao de Tratar), ou seja, a populaçao constituída pelos pacientes que tiveram ao menos um retorno com dados da investigaçao.
Dos 67 pacientes, 56 tiveram seus dados válidos; 11 pacientes nao tiveram seus dados analisados por violarem o protocolo, interrompendo a utilizaçao ou nao seguindo corretamente as instruçoes de uso.
O grupo etário predominante foi o de 9 a 12 anos, com 17 pacientes, enquanto o menor grupo foi o de 6 meses a 2 anos, com 9 pacientes. Dos 56 pacientes, 3 tiveram quadros clínicos (exacerbaçao do prurido, fratura do 3° pododáctilo e varicela) considerados nao relacionados ao uso do produto em investigaçao; todos retornaram ao estudo após o tratamento, com recuperaçao completa do seu quadro. Um paciente teve exacerbaçao do prurido; neste caso, o produto nao foi descontinuado, tendo em vista que prurido é um sintoma típico na dermatite atópica, regredindo depois.
Efeito sobre o quadro clínico da dermatite atópica
As médias de SCORAD estao apresentadas na Figura 1. As Figuras 2 e 3 apresentam a distribuiçao dos dados de cada sinal/sintoma pesquisado. O SCORAD, assim como os sinais e sintomas pesquisados, obtiveram reduçao estatisticamente significante conforme demonstrado.
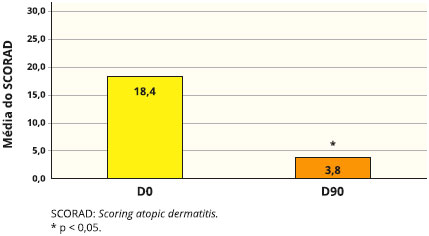
Figura 1 - Avaliaçao clínica da dermatite atópica por SCORAD nos tempos inicial (D0) e final (90 dias) em 56 crianças com dermatite atópica tratadas com probióticos
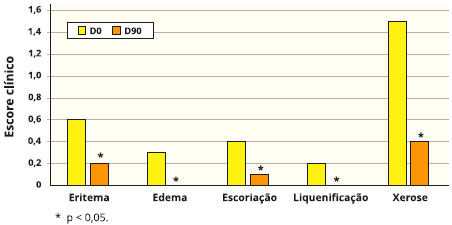
Figura 2 - Sinais de eritema, edema, escoriaçao, liquenificaçao e xerose nos tempos inicial (D0) e final (90 dias) em 56 crianças com dermatite atópica tratadas com probióticos. O escore clínico variou de 0 a 4
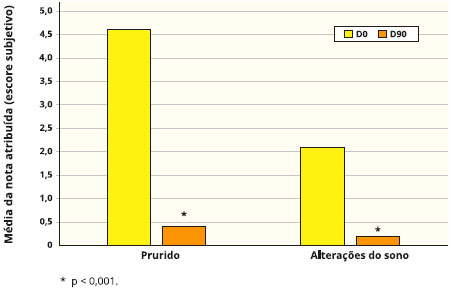
Figura 3 - Sintomas de prurido e alteraçoes do sono nos tempos inicial (D0) e final (90 dias) em 56 crianças com dermatite atópica tratadas com probióticos. As escalas de prurido e alteraçao do sono foram de 0-10, onde zero foi considerado muito bom e 10, muito ruim.
Avaliaçao subjetiva por questionário aplicado ao final do estudo
Número de crises: 70% dos pacientes ou responsáveis perceberam melhora total em relaçao ao número de crises, o que significa nenhuma crise durante o período do estudo, enquanto que 30% perceberam melhora parcial (considerada até uma nova crise durante o estudo), e este percentual de melhora percebida foi estatisticamente significante (p < 0,001).
Avaliaçao sensorial do produto em investigaçao: o gosto do produto foi positivamente avaliado por 97% dos pacientes (p < 0,001); quanto à praticidade de uso, nenhum responsável referiu dificuldade em usar os sachês ao longo do estudo.
Avaliaçao de tolerabilidade: nenhum paciente teve quadro de reaçao gastrointestinal, ou qualquer desconforto à ingestao do produto. Nenhum paciente precisou descontinuar permanentemente o produto em investigaçao devido a evento adverso provável ou diretamente relacionado ao uso do mesmo.
DISCUSSAO
Há evidencias suficientes de que os microrganismos probióticos alteram favoravelmente a flora intestinal, inibem o crescimento de bactérias patogênicas, promovem digestao adequada, estimulam a funçao imunológica local e aumentam a resistência a infecçao16-18. A mudança das condiçoes de vida da populaçao, principalmente ocidental, com melhores condiçoes de higiene, proporcionou reduçao do contato precoce com microrganismos, o que pode ter produzido uma reduçao da resposta Th1, favorecendo resposta imune Th2, característica dos processos alérgicos19.
Estudos sobre o efeito dos probióticos em modelos animais sugerem que estes podem auxiliar na induçao de tolerância oral, prevenindo a resposta Th220; entretanto, estes mesmos estudos demonstram que apenas algumas cepas específicas de probióticos exercem potencial modulaçao da resposta alérgica, com efeitos profiláticos ou terapêuticos21.
O trabalho pioneiro de Isolauri e colaboradores9 demonstrou a melhora significativa do SCORAD em 27 crianças tratadas com dois tipos de probioticos, um do gênero Lactobacillus e outro do gênero Bifidobacterium.
Um estudo prospectivo controlado foi realizado com 241 gestantes atópicas, que receberam uma associaçao de probióticos 2 meses antes do parto e durante os dois primeiros anos de aleitamento. As crianças foram seguidas por 24 meses. A incidência da dermatite foi significativamente menor no grupo de crianças com maes tratadas do que no grupo controle. Nao houve nenhum efeito adverso relatado nem nas gestantes, nem nas crianças22.
Resultados semelhantes foram obtidos num estudo que envolveu suplementaçao materna a partir de 35 semanas até 6 meses durante aleitamento, além da suplementaçao na criança desde o nascimento até 2 anos, com Lactobacillus rhamnosus HN001 (HN001) (6 × 109 UFC/dia), com uma reduçao de 50% da prevalência acumulada de dermatite em 2 anos e 4 anos; comparado com o Bifidobacterium animalis subsp lactis HN019, este último nao exibiu efeito significativo, demonstrando a importância da espécie23.
Os resultados do presente estudo demonstram uma clara melhora de todos parâmetros clínicos da dermatite atópica de maneira significante, incluindo o SCORAD. O único parâmetro com melhora nao estatisticamente significante foi a exsudaçao/formaçao de crostas, o que seria esperado neste grupo, onde nao houve um número elevado de pacientes com agudizaçao da doença.
A associaçao de probióticos utilizada, com suas respectivas cepas: Lactobacillus acidophilus NCFM®, L. rhamnosus HN001®, L. paracasei Lpc-37® e Bifidobacterium lactis HN019®, tem em comum o efeito modulador da resposta Th124,25, provavelmente exercendo um efeito sinérgico. Esta associaçao, embora ainda pouco usada, parece ter um efeito melhor no controle da sintomatologia12,26. Houve também uma melhora significante no número de crises, referido em 70% das pacientes (p < 0,001), o que corrobora o potencial terapêutico do uso dos probióticos como adjuvantes para as crises.
Todos os probióticos utilizados nesta associaçao já tinham sido usados com êxito para tratamento complementar na dermatite atópica. O Lactobacillus rhamnosus é o probiótico com açao na dermatite atópica de maior evidência em literatura11,27. Exerce um efeito modulador da resposta Th1, e induçao da síntese de interleucina 10, elevando seu nível local e sistêmico28,29. Além disso, demonstrou açao preventiva no desenvolvimento da dermatite atópica na utilizaçao em gestantes30, bem como reduçao do SCORAD em pacientes com dermatite atópica ativa31. O Lactobacillus paracasei demonstra capacidade de estimular a induçao de IL-10, TNF-α e IFN-γ, modulando a resposta imunológica Th1 e Th232,33, além de induzir a atividade das células NK34 e estimular a produçao de IgA secretória35,36. O Bifidobacterium lactis também exerce um efeito imunomodulador da resposta linfocitária, e como o L. paracasei, induz a atividade das células NK37,38. Lactobacillus acidophilus é capaz de estimular a expressao de citocinas que ativam a resposta Th1, promovendo maturaçao celular e regulando a atividade Th239, além de açao moduladora da atividade inflamatória in vitro40. Curiosamente, também exerce um efeito inibitório do crescimento de Staphylococcus aureus meticilina resistente in vitro41.
A segurança dos lactobacilos e bifidobactérias está bem documentada, sendo reconhecidos como inócuos, inclusive em lactentes. As reaçoes adversas descritas ocorreram em pacientes com patologias concomitantes que interferiam significativamente na imunidade, tanto em lactentes como em idosos42,43. No presente estudo, nao houve reaçao adversa relacionada com o uso dos probióticos.
O perfil de aceitaçao à ingestao do produto também se mostrou positivo: 65% classificaram o sabor como bom/agradável e 32%, como indiferente; nenhum paciente deixou de tomar por considerar o sabor ruim. A praticidade de uso foi percebida favoravelmente por 88% dos pacientes. Esta avaliaçao favorável aumentou a adesao ao uso, ajudando a garantir o êxito do tratamento.
Em conclusao, a associaçao de probióticos orais estudada demonstrou um efeito benéfico na melhora clínica de sinais e sintomas relacionados a dermatite atópica, incluindo uma melhora significante da qualidade de vida dos pacientes estudados. O perfil de tolerância se mostrou satisfatório em todas as faixas etárias estudadas, nao havendo reaçoes adversas ou desconforto à ingestao relacionados ao uso desta associaçao. A associaçao de probióticos avaliada se mostrou uma alternativa segura e eficiente como adjuvante ao tratamento da dermatite atópica em crianças com idades entre 6 meses a 12 anos.
REFERENCIAS
1. Gigante G, Tortora A, Ianiro G, Ojetti V, Purchiaroni F, Campanale M, et al. Role of gut microbiota in food tolerance and allergies. Dig Dis. 2011;29(6):540-49.
2. Kummeling I, Stelma FF, Dagnelie PC, Snijders BE, Penders J, Huber M, et al. Early life exposure to antibiotics and the subsequent development of eczema, wheeze, and allergic sensitization in the first 2 years of life: the KOALA Birth Cohort Study. Pediatrics. 2007;119(1):e225-31.
3. Penders J, Thijs C, van den Brandt PA, Kummeling I, Snijders B, Stelma F, et al. Gut microbiota composition and development of atopic manifestations in infancy: the KOALA Birth Cohort Study. Gut. 2007;56(5):661-7.
4. Harmsen HJ, Wildeboer-Veloo AC, Raangs GC, Wagendorp AA, Klijn N, Bindels JG, et al. Analysis of intestinal flora development in breast-fed and formula-fed infants by using molecular identification and detection methods. J Pediatr Gastroenterol Nutr. 2000;30:61-7.
5. Food and Agriculture Organization of the United Nations (FAO). Probiotics in Food: Health and Nutritional Properties and Guidelines for Evaluation. Report of a Joint FAO/WHO Expert Consultation on Evaluation of Health and Nutritional Properties of Probiotics in Food Including Powder Milk with Live Lactic Acid Bacteria. Córdoba, Argentina, 1-4 October 2001. http://www.fao.org/3/a-a0512e.pdf
6. Perdigon G, Alaqvarez S, Nader de Marcias M, Roux ME, de Ruiz Holgado AP. Oral administration of lactic acid bacteria increase the mucosal intestinal immunity in response to enteropathogens. J Food Protect. 1990;53:404-10.
7. Famularo G, Moretti S, Marcellini S, de Simone C. Probiotics and the immune system. In: Fuller R, editor. Probiotics 2: Applications and practical aspects. 1997. p. 133-61.
8. Souza FS, Cocco RR, Sarni ROS, Mallozi MC, Solé D. Prebiotics, probiotics and symbiotics on prevention and treatment of allergic diseases. Rev Paul Pediatr. 2010;28(1):86-97.
9. Isolauri E, Arvola T, Seutas Y, Moilanen E, Salminen S. Probiotics in the management of atopic eczema. Clin Exp Allergy. 2000;30:1604-10.
10. Marschan E, Kuitunen M, Kukkonen K, Poussa T, Sarnesto A, Haahtela T, et al. Probiotics in infancy induce protective immune profiles that are characteristic for chronic low-grade inflammation. Clin Exp Allergy. 2008;38:611-8.
11. Osborn DA, Sinn JK. Probiotics in infants for prevention of allergic disease and food hypersensitivity. Cochrane Database Syst Rev. 2007;(4):CD006475.
12. Foisy M, Boyle RJ, Chalmers JR, Simpson EL, Williams HC. The prevention of eczema in infants and children: an overview of Cochrane and non-Cochrane reviews. Evid Based Child Health. 2011; 6(5):1322-39.
13. Kim JY, Kwon JH, Ahn SH, Lee SI, Han YS, Choi YO, et al. Effect of probiotic mix (Bifidobacterium bifidum, Bifidobacterium lactis, Lactobacillus acidophilus) in the primary prevention of eczema: a double-blind, randomized, placebo-controlled trial. Pediatr Allergy Immunol. 2010 Mar;21(2 Pt 2):e386-93.
14. Severity scoring of atopic dermatitis: the SCORAD index. Consensus Report of the European Task Force on Atopic Dermatitis. Dermatology. 1993;186(1):23-31.
15. Roxo Jr P. Atualizaçao no tratamento da dermatite atópica. Rev Paul de Pediatr. 2006;24(4): 356-62.
16. Vaarala G. Immunological effects of probiotics with special reference to lactobacilli. Clin Exp Allergy. 2003;33:1634-40.
17. Baptista IPC, Accioly E, Padilha PC. Effect of the use of probiotics in the treatment of children with atopic dermatitis; a literature review. Nutr Hosp. 2013;28(1):16-26.
18. Morais MB, Jacob CM. The role of probiotics and prebiotics in pediatric practice. J Pediatr (Rio J). 2006;82 (5 Suppl):S189-97.
19. Strachan DP. Family size, infection and atopy: the first decade of the "hygiene hypothesis". Thorax. 2000;55 Suppl 1:S2-10.
20. Chapat L, Chemin K, Dubois B, Bourdet-Sicard R, Kaiserlian D. Lactobacillus casei reduces CD8+ T-cell-mediated skin inflammation. Eur J Immunol. 2004;34:2520-8.
21. Rautava S, Kalliomaki M, Isolauri E. New therapeutic strategy for combating the increasing burden of allergic disease: probiotics - a Nutrition, Allergy, Mucosal Immunology and Intestinal Microbiota (NAMI) Research Group report. J Allergy Clin Immunol. 2005;116:31-7.
22. Rautava S, Kainonen E, Salminen S, Isolauri E. Maternal probiotic supplementation during pregnancy and breast-feeding reduces the risk of eczema in the infant J Allerg Clin Immunol. 2012;130(6):1355-60.
23. Wickens K, Stanley TV, Mitchell EA, Barthow C, Fitzharris P, Purdie G, et al. Early supplementation with Lactobacillus rhamnosus HN001 reduces eczema prevalence to 6 years: does it also reduce atopic sensitization? Clin Exp Allergy. 2013;43(9):1048-57.
24. Arunachalam K, Gill HS, Chandra RK. Enhancement of natural immune function by dietary consumption of Bifidobacterium lactis (HN019). Eur J Clin Nutr. 2000;54(3):263-7.
25. Rosenfeldt V, Benfeldt E, Nielsen SD, Michaelsen KF, Jeppesen DL, Valerius NH, et al. Effect of probiotic Lactobacillus strains in children with atopic dermatitis. J Allergy Clin Immunol. 2003;111(2):389-95.
26. Kukkonen K, Savilahti E, Haahtela T, Juntunen-Backman K, Korpela R, Poussa T, et al. Probiotics and prebiotic galacto-oligosaccharides in the prevention of allergic diseases: a randomized, double-blind, placebo-controlled trial. J Allergy Clin Immunol. 2007;119(1):192-8.
27. Foolad N, Brezinski EA, Chase EP, Armstrong AW. Effect of nutrient supplementation on atopic dermatitis in children: a systematic review of probiotics, prebiotics, formula, and fatty acids. JAMA Dermatol. 2013;149(3):350-5.
28. Khailova L, Baird CH, Rush AA, McNamee EN, Wischmeyer PE. Lactobacillus rhamnosus GG improves outcome in experimental Pseudomonas aeruginosa pneumonia: potential role of regulatory T cells. Shock. 2013;40(6):496-503.
29. Sawada J, Morita H, Tanaka A, Salminen S, He F, Matsuda H. Ingestion of heat-treated Lactobacillus rhamnosus GG prevents development of atopic dermatitis in NC/Nga mice. Clin Exp Allergy. 2007;37(2):296-303.
30. Wickens K, Black P, Stanley TV, Mitchell E, Barthow C, Fitzharris P, et al. A protective effect of Lactobacillus rhamnosus HN001 against eczema in the first 2 years of life persists to age 4 years. Clin Exp Allergy. 2012;42(7):1071-9.
31. Grüber C, Wendt M, Sulser C, Lau S, Kulig M, Wahn U, et al. Randomized, placebo-controlled trial of Lactobacillus rhamnosus GG as treatment of atopic dermatitis in infancy. Allergy. 2007;62(11):1270-6.
32. Vidal K, Benyacoub J, Moser M, Sanchez-Garcia J, Serrant P, Segura-Roggero I, et al. Effect of Lactobacillus paracasei NCC2461 on antigen-specific T-cell mediated immune responses in aged mice. Rejuvenation Res. 2008;11(5):957-64.
33. Benyacoub J, Bosco N, Blanchard C, Demont A, Philippe D, Castiel-Higounenc I, et al. Immune modulation property of Lactobacillus paracasei NCC2461 (ST11) strain and impact on skin defenses. Benef Microbes. 2014;5(2):129-36.
34. Guéniche A, Philippe D, Bastien P, Reuteler G, Blum S, Castiel-Higounenc I, et al. Randomised double-blind placebo-controlled study of the effect of Lactobacillus paracasei NCC 2461 on skin reactivity. Benef Microbes. 2014;5(2):137-45.
35. Iwabuchi N, Yonezawa S, Odamaki T, Yaeshima T, Iwatsuki K, Xiao JZ. Immunomodulating and anti-infective effects of a novel strain of Lactobacillus paracasei that strongly induces interleukin-12. FEMS Immunol Med Microbiol. 2012;66(2):230-9.
36. Valsecchi C, Marseglia A, Montagna L, Tagliacarne SC, Elli M, Licari A, et al. Evaluation of the effects of a probiotic supplementation with respect to placebo on intestinal microflora and secretory IgA production, during antibiotic therapy, in children affected by recurrent airway infections and skin symptoms. J Biol Regul Homeost Agents. 2014;28(1):117-24.
37. Salazar N, López P, Garrido P, Moran J, Cabello E, Gueimonde M, et al. Immune modulating capability of two exopolysaccharide-producing Bifidobacterium strains in a Wistar rat model. Biomed Res Int. 2014;2014:106290.
38. Gore C, Custovic A, Tannock GW, Munro K, Kerry G, Johnson K, et al. Treatment and secondary prevention effects of the probiotics Lactobacillus paracasei or Bifidobacterium lactis on early infant eczema: randomized controlled trial with follow-up until age 3 years. Clin Exp Allergy. 2012;42(1):112-22.
39. Torii S, Torii A, Itoh K, Urisu A, Terada A, Fujisawa T, et al. Effects of oral administration of Lactobacillus acidophilus L-92 on the symptoms and serum markers of atopic dermatitis in children. Int Arch Allergy Immunol. 2011;154(3):236-45.
40. Singh V, Kumar A, Raheja G, Anbazhagan AN, Priyamvada S, Saksena S, et al. Lactobacillus acidophilus attenuates downregulation of DRA function and expression in inflammatory models. Am J Physiol Gastrointest Liver Physiol. 2014;307(6):G623-31.
41. Karska-Wysocki B, Bazo M, Smoragiewicz W. Antibacterial activity of Lactobacillus acidophilus and Lactobacillus casei against methicillin-resistant Staphylococcus aureus (MRSA). Microbiol Res. 2010;165:674-86.
42. Borriello SP, Hammes WP, Holzapfel W, Marteau P, Schrezenmeir J, Vaara M, et al. Safety of probiotics that contain lactobacilli or bifidobacteria. Clin Infect Dis. 2003;36:775-80.
43. Hammerman C, Bin-Nun A, Kaplan M. Safety of probiotics: comparison of two popular strains. BMJ. 2006;333(7576):1006-8.



