Número Atual: Julho-Agosto 2014 - Volume 2 - Número 4
- Imprimir
- Indicar
- Estatísticas
- (0)
Comentários - Como Citar
- Download da Citação
- Artigos Relacionados
- Outros do Autor
RELATO DE CASO
Anafilaxia por ácaros: caso clínico com evolução de 22 anos
House dust mite anaphylaxis: report of a case with 22-year follow-up
Antonio Carlos Gomes da Silva
MD, PhD. Alergologista. Membro da Academia de Medicina de Sao Paulo
Endereço para correspondência:
Antonio Carlos Gomes da Silva
E-mail: acarlosgs@uol.com.br
Submetido em: 04/11/2014
Aceito em: 18/07/2015
Nao foram declarados conflitos de interesse associados à publicaçao deste artigo.
RESUMO
Jovem de 21 anos do sexo masculino, asmático, foi acometido de quatro episódios de anafilaxia no período de 22 dias. Dados da anamnese permitiram suspeitar da participaçao de ácaros da poeira domiciliar, hipótese sugerida fortemente pela presença de partículas fecais de ácaros no local onde ocorreu o último episódio, além da presença anticorpos IgE elevados e testes cutâneos positivos para ácaros. Duas horas após os testes cutâneos com extratos de ácaros, apresentou urticária. Além disso, apresentou também episódios de urticária após as primeiras doses da imunoterapia alérgeno-específica subcutânea (IT), mesmo com uso de anti-histamínico, sendo necessário realizar diluiçoes adicionais do extrato de ácaro para IT. Os 22 anos de seguimento deste paciente revelaram boa evoluçao, nao tendo havido recorrência de episódios de anafilaxia. Neste relato de caso, comentam-se aspectos do tratamento da fase aguda e o tratamento com IT, tanto quanto às concentraçoes do alérgeno comumente usadas como quanto à duraçao necessária para obter tolerância.
Descritores: Anafilaxia, ácaros, imunoterapia, epinefrina, asma, urticária.
INTRODUÇAO
Anafilaxia é uma grave reaçao alérgica de rápida evoluçao, podendo causar a morte1. Seu diagnóstico é eminentemente clínico e deve ser precoce, pois pode evoluir em poucos minutos para o desfecho fatal. Caracteriza-se por acometer simultaneamente dois ou mais órgaos ou sistemas, quando o paciente se expoe a determinado alérgeno cuja consequência é a liberaçao de mediadores químicos dos mastócitos e basófilos. Também é definida como anafilaxia a diminuiçao da pressao sistólica decorrente da exposiçao do paciente ao alérgeno já conhecido. Em geral a reaçao anafilática é mediada por anticorpos IgE. Outros mecanismos imunológicos sem a participaçao do IgE sao menos frequentes e menos comprovados. Hipotensao e choque nao sao necessários para seu diagnóstico2, mas quando presentes aumentam o risco de óbito - 1 a 3 mortes por milhao de pessoas3. Na maioria dos casos acomete o tecido cutâneo e a ausência deste sintoma poe o diagnóstico em dúvida, mas nao o exclui4. Geralmente inicia-se com prurido ou irritaçao na garganta, formigamento nos lábios e sensaçao de gosto metálico. É mais grave em pacientes com asma; quanto mais rápido for o início dos sintomas após contato com o agente desencadeante maior o potencial de gravidade5. As principais causas sao: medicamentos, agentes diagnósticos, alimentos e venenos de insetos5. Convém acrescentar o látex, que, na reaçao anafilática da parturiente só é superado pelos antibióticos beta-lactâmicos6. Na literatura médica há casos de anafilaxia por ingestao de ácaros7, bem como registro de anafilaxia por ácaros inalados, mas sem hipotensao8.
DESCRIÇAO DO CASO
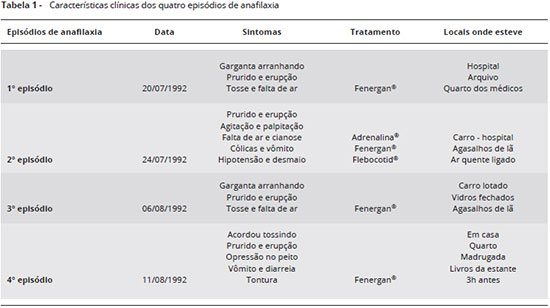
Paciente do sexo masculino, 21 anos, universitário, com antecedentes pessoais e familiares de asma e rinite alérgica, teve quatro reaçoes anafiláticas no período de 20/07/1992 a 11/08/1992. Irritaçao na garganta e prurido foram os pródromos, que evoluíram com 3 ou mais dos seguintes sinais e sintomas em cada episódio: erupçao generalizada (urticária), opressao no peito, agitaçao, tosse seca, dificuldade respiratória, cianose, palpitaçao, cólicas, vômitos, diarreia, tontura, hipotensao e desmaio. Na Tabela 1 estao os sinais e sintomas de cada episódio. No segundo episódio, foi atendido em Serviço de Emergência e tratado com epinefrina, hidrocortisona e prometazina; no último, o quarto, ocorrido de madrugada em casa, seu pai o encontrou caído no chao do corredor, próximo do seu quarto. Recuperou-se com prometazina intramuscular, também usada como único medicamento nos primeiro e terceiro episódios (Tabela 1). Portanto foram quatro eventos anafiláticos em 22 dias.
Por ocasiao da segunda reaçao anafilática, que evoluiu com hipotensao, nem o pai do paciente, nem o médico que o atendeu no hospital, puderam fornecer elementos que permitissem identificar a causa da anafilaxia. Ocorreram entao mais dois episódios, dos quais o quarto foi tao grave quanto o segundo. Neste dia o paciente foi à consulta, numa tarde fria, quando permaneceu na sala de espera por uma hora, ao lado de pessoas agasalhadas com trajes de inverno. Ao iniciar a consulta relatou sentir os mesmos pródromos das reaçoes anteriores. Este fato alertou para a etiologia por ácaros, embora a princípio parecesse pouco provável. A anamnese direcionou para esta possibilidade dada a probabilidade da existência de ácaros nos locais dos quatro episódios (Tabela 1).
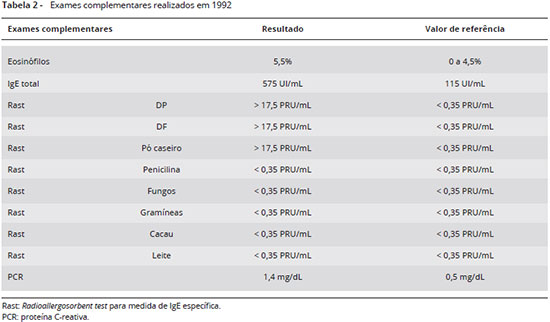
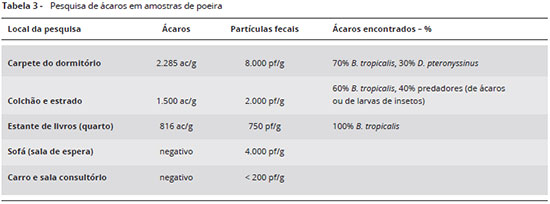
Os exames complementares indicaram IgE total, Proteína C-reativa (PCR) e eosinófilos (Eo) em sangue periférico elevados, bem como anticorpos IgE específicos presentes (Classe 4) para Dermatophagoides pteronyssinus (Dp), D. farinae (Df) e pó domiciliar, com resultados negativos para outros possíveis agentes de anafilaxia (Tabela 2). Diante disto impunha-se a constataçao da presença de ácaros nos locais onde o paciente havia tido as reaçoes anafiláticas. Amostras de pó foram entao coletadas nesses locais e analisadas no Instituto de Ciências Biomédicas da Universidade de Sao Paulo (ICB), pelo Prof. Dr. Domingos Baggio (in memoriam), e revelaram elevado número de partículas fecais de ácaros por grama de pó domiciliar (pf/g) no quarto do paciente e no sofá da sala de espera do consultório, embora inexistissem ácaros neste sofá (Tabela 3). Provavelmente estas partículas fecais originaram-se dos agasalhos dos pacientes que também lá estavam. Os testes cutâneos com extrato de ácaros foram positivos, apesar do uso de anti-histamínico oral (Tabela 4). Duas horas depois, o paciente apresentou erupçao cutânea (Figura 1).
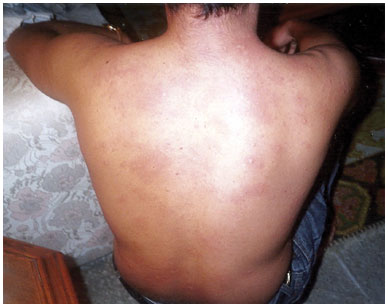
Figura 1 - Urticária duas horas após os testes cutâneos
Com suficientes evidências da participaçao dos ácaros nas reaçoes anafiláticas e diante do risco que o paciente corria, optou-se pela imunoterapia alérgeno-específica pela via subcutânea (IT) a intervalos de 7 dias, com doses crescentes da soluçao aquosa Merck de Dermatophagoides e sob a supervisao do pai do paciente, médico. Iniciada na diluiçao de 1:800.000 (vol/vol) houve erupçao cutânea algumas horas após a primeira dose, mesmo medicado com anti-histamínico; a reaçao repetiu-se na diluiçao 1:1.000.000 (vol/vol), mas nao mais ocorreu com a diluiçao 1:10.000.000 (vol/vol). Estas reaçoes cutâneas nas duas primeiras diluiçoes reforçaram a possibilidade do desencadeamento da anafilaxia por ácaros, compondo as seis evidências do diagnóstico etiológico (Tabela 5). O paciente interrompeu o tratamento no final da terceira fase - 1:100.000 (vol/vol ) - pois viajou para Londres, onde se expôs ao pó domiciliar que lhe causou apenas rinite. Ao retornar, retomou a IT até a diluiçao de 1:1.000 (vol/vol).
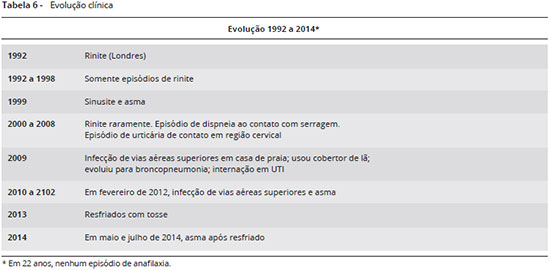
A evoluçao, desde o diagnóstico em 1992 até a última consulta em 2014, encontra-se resumida na Tabela 6. Neste período teve episódios esporádicos de rinite ou rinite e asma, em geral associados a resfriado ou gripe, resolvidos por automedicaçao com um comprimido de dexametasona (0,75 mg), à exceçao de dois episódios. No primeiro destes, em 1999, manifestou crise asmática prolongada após sinusite, e em 2009 apresentou episódio caracterizado por sintomas de infecçao de vias aéreas superiores com febre, em casa de veraneio na praia, habitualmente desabitada, portanto em provável ambiente com níveis elevados de alérgenos de ácaros. Como fazia frio usou cobertor de la. Evoluiu com insuficiência respiratória grave, sendo internado em Unidade de Terapia Intensiva. Teve alta após 5 dias, com diagnóstico de broncopneumonia. Em maio e julho de 2014 teve exacerbaçoes de asma, resolvidas com broncodilatadores e corticosteroides por via oral. Portanto, em 22 anos nao se repetiram os episódios de anafilaxia.
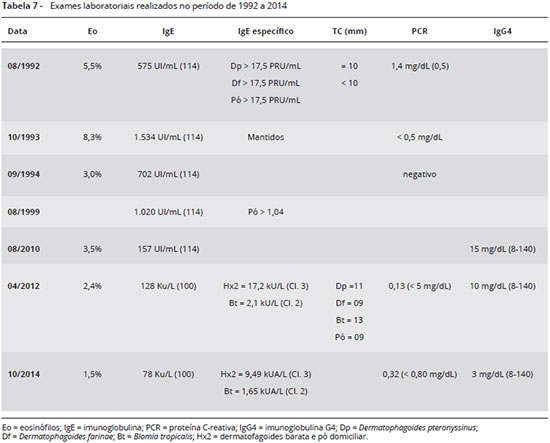
A Tabela 7 mostra a evoluçao de eosinófilos, PCR, IgE total, IgEs específicos, testes cutâneos e IgG4. Os eosinófilos retornaram aos níveis normais em 1994, e assim se mantêm, enquanto a PCR normalizou-se a partir de 1993. Persistiu elevado o nível de IgE total até 2014 quando se normalizou, enquanto os IgE específicos a pó domiciliar e a ácaros Dp, Df e Blomia tropicalis (Bt) (este último pesquisado em 2012 e 2014) estiveram elevados, em concordância com os testes cutâneos, ainda positivos em 2012 (Figura 2). IgG4 esteve dentro dos limites normais, exceto em outubro de 2014, quando esteve abaixo do limite inferior de normalidade.
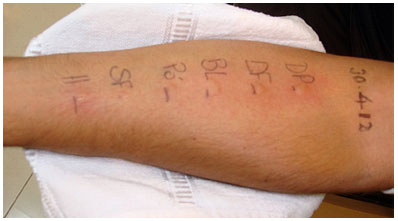
Figura 2 - Testes cutâneos por puntura realizados em 30/04/2012. Reaçoes positivas com Dermatophagoides pteronyssinus, D. farinae, Blomia tropicalis e pó domiciliar com pápulas equiparáveis ao controle positivo (cloridrato de histamina)
DISCUSSAO
As particularidades e a boa evoluçao deste caso possibilitam consideraçoes sobre alguns aspectos relativos ao tratamento das reaçoes anafiláticas (IgE dependentes). Também merecem observaçoes alguns resultados dos exames complementares. Por outro lado amplia o rol de desencadeantes inesperados, pela presença de um alérgeno insuspeito à primeira vista, dificultando o diagnóstico à semelhança da anafilaxia por componentes ocultos em alimentos9, muito importante em crianças com menos de dois anos de idade, pois mais desprotegidas e de diagnóstico mais difícil10.
A diluiçao entao utilizada para a fase de induçao da IT resultou em urticária, mesmo sob efeito de antihistamínico, mantido durante todo tratamento. Esta reaçao obrigou a diluir o extrato até 1:10.0000.000 (vol/vol); a partir de entao nao mais teve urticária. Interrompeu o tratamento porque viajou para Londres, hospedando-se em casa que, segundo relatou, nao seria recomendável para uma pessoa alérgica ao pó domiciliar. Apesar de dormir em quarto no porao desta casa, teve apenas rinite enquanto um colega asmático, que dormia no mesmo quarto, foi acometido de crises de asma. Ao retornar, retomou a IT até a diluiçao de 1:1.000 (vol/vol). Portanto, tratado por IT com extratos de Dermatophagoides (sem Bt, que foi o ácaro encontrado em maior percentual no quarto do paciente), apesar de interrompida na terceira fase e concluída na diluiçao de 1:1.000, nao teve mais anafilaxia.
Diante destes fatos caberiam algumas perguntas. Por que nao iniciar a IT de rotina com extratos mais diluídos, diminuindo os riscos de reaçoes indesejáveis? Qual a concentraçao mais apropriada para a fase de manutençao da IT? Qual a duraçao ideal para a IT com extrato de ácaro? Como demonstrou proteçao, apesar de IT incompleta, já estaria desenvolvendo tolerância espontânea pelos contatos anteriores com o alérgeno? Qual a participaçao do Bt nos episódios anafiláticos? A IT só com Dermatophagoides abrangeu outro alérgeno (Bt)? Teria entao a IT acelerado um processo de tolerância já em curso? Seria fenômeno semelhante ao de alguns pacientes alérgicos que passam a ter seus sintomas controlados (ou mesmo ausentes), apesar de nao terem sido tratados por IT?
Quanto ao tratamento da reaçao anafilática nao se discute o valor da epinefrina (adrenalina) como medicaçao de primeira linha, embora múltiplas vias inflamatórias participem na anafilaxia11. Com relaçao aos anti-histamínicos, nao há recomendaçao expressa para seu uso12, nao sendo a medicaçao de escolha para tratar algumas alergias, dentre as quais a anafilaxia13. No entanto, neste caso, foi o medicamento usado com sucesso em três episódios. Sabe-se que sua açao farmacológica, antes tida como antagonista competitivo da histamina, bloqueando o receptor H1 da histamina, hoje é explicada como agonista inverso que estabiliza a conformaçao inativa desse receptor, impedindo ou minimizando os efeitos vasodilatadores do principal autacoide desencadeante da temida hipotensao. Admite-se que apenas desempenhe um papel coadjuvante secundário à epinefrina14. Mas, neste caso foi o único medicamento em três episódios. Importantes também sao os corticosteroides, compondo o consagrado esquema triplo (com epinefrina e anti-histamínicos), pois, por múltiplos mecanismos, sao anti-inflamatórios e imunossupressores. Também reduzem o número de linfócitos, monócitos, eosinófilos e basófilos, inibindo nestes últimos a açao IgE dependente. Uma dose de hidrocortisona produz declínio da contagem destas células entre 4 a 6 horas, persistindo por 24 horas15.
Finalmente, a persistência da IgE específica acima do normal corresponde aos testes cutâneos, que, 20 anos depois, ainda sao positivos, através de pápulas expressivas (Figura 2). A presença de IgE específica e testes cutâneos positivos contrastam com a boa evoluçao do paciente, cuja explicaçao pode se dever ao fenômeno de tolerância mediada por IgG4, independente da presença de anticorpos IgE ligados aos receptores de alta afinidade FcεRI de mastócitos e basófilos. No entanto, neste caso, a IgG4 permaneceu dentro dos valores normais e, 22 anos após, abaixo do limite de detecçao, fatos que exigiriam outras interpretaçoes.
REFERENCIAS
1. Sampson HA, Munoz-Furlong A, Campbell RI, Adkinson NF Jr, Bock SA, Branum A, et al. Second symposium on the definition and management of anaphylaxis: Summary report - Second National Institute of Allergy and Infectious Disease/Food Allergy and Anaphylaxis Network symposium. J Allergy Clin Immunol. 2006;117:391-7.
2. Simons FE, Ardusso LR, Bilò MB, Cardona V, Ebisawa M, El-Gamal YM, et al. International consensus on (ICON) anaphylaxis. World Allergy Organ J. 2014;30;7(1):9.
3. Moneret-Vautrin DA, Morisset M, Flabbee J, Beaudouin E, Kanny G. Epidemiology of life-threatening and lethal anaphylaxis: a review. Allergy. 2005;60:443-51.
4. Lieberman P, Kemp SF, Oppenheimer J, Lang DM, Bernstein IL, Nicklas RA, et al. The diagnoses and management of anaphylaxis: An updated practice parameter. J Allergy Clin Immunol. 2005;115(Suppl):S483‑523.
5. Bernd LAG, Solé D, Pastorino AC, Prado EA, Castro FFM, Rizzo MCV, et al. Anafilaxia: guia prático para o manejo. Rev bras alerg imunopatol. 2006;29(6):283-91.
6. Simons FE & Schatz M. Anaphylaxis during pregnancy. J Allergy Clin Immunol. 2012;130(3):597-606.
7. Sánchez-Borges M, Chacón RS, Capriles-Hulett A, Caballero-Fonseca F, Fernández-Caldas E. Anaphylaxis from ingestion of mites: Pancake anaphylaxis. J Allergy Clin Immunol. 2013;131:31-5.
8. Obermayer-Temlin A, Maslar M, Lipar N. Anaphylaxis due to Dermatophagoides pteronyssinus - case report. Pediatr Allergy Immunol. 2009;Suppl 20:6.
9. Roberts G. Anaphylaxis to foods. Pediatr Allergy Immunol. 2007;8:543-8.
10. Simons FE, Sampson HA. Anaphylaxis: unique aspects of clinical diagnosis and management in infants (birth to age 2 years). J Allergy Clin Immunol. 2015;135(5):1125-31.
11. Brown SGA, Stone SF, Fatovich DM, Burrows SA, Holdgate A, Celenza A, et al. Anaphylaxis: clinical patterns, mediator release, and severity. J Allergy Clin Immunol. 2013;132(5):1141-9.
12. Sheikh A, Ten Broek V, Brown SG, Simons FE. H1- antihistamines for the treatment of anaphylaxis: Cochrane systematic review. Allergy. 2007;62:830-7.
13. Simons FE and Simons KJ. Histamine and H1-antihistamines: celebrating a century of progress. J Allergy Clin Immunol. 2011;128(6):1139-50.
14. Skidgel RA, Kaplan AP, Erdös EG. Histamina, bradicinina e seus antagonistas. In: As Bases Farmacológicas da Terapêutica. 12ª ed. Goodman & Gilman 2012. p. 911-35.
15. Schimmer BP & Funder JW. ACTH, esteroides suprarrenais e farmacologia da córtex da supra-renal. In: As Bases Farmacológicas da Terapêutica. 12ª ed. Goodman & Gilman 2012. p.1209-35.