Número Atual: Janeiro-Fevereiro 2014 - Volume 2 - Número 1
- Imprimir
- Indicar
- Estatísticas
- (0)
Comentários - Como Citar
- Download da Citação
- Artigos Relacionados
-
Outros dos
Autores
Artigo de Revisão
Epidemiologia da anafilaxia
Epidemiology of anaphylaxis
Elaine Gagete Miranda da Silva1; Fábio F. Morato Castro2
1. MD, PhD. Clínica Dra. Elaine Gagete Miranda da Silva, Botucatu, SP
2. MD, PhD. Disciplina de Imunologia Clínica e Alergia, Departamento de Clínica Médica, Faculdade de Medicina da Universidade de Sao Paulo, FMUSP, Sao Paulo, SP
Endereço para correspondência:
Elaine Gagete Miranda da Silva
E-mail: doutoraelaine@gmail.com
Submetido em: 15/06/2014.
Aceito em: 27/09/2014.
Nao foram declarados conflitos de interesse associados à publicaçao deste artigo.
RESUMO
A anafilaxia é uma doença de hipersensibilidade cujas características principais sao a gravidade, a forma aguda de apresentaçao e sua possível evoluçao para choque e/ou falência respiratória caso o paciente nao seja socorrido a tempo. Sua prevalência nao é totalmente conhecida, variando de acordo com as regioes pesquisadas ao redor do mundo e, por razoes ainda pouco conhecidas, está aumentando tanto em frequência quanto em gravidade. Através de estudos epidemiológicos é possível investigar-se melhor a doença, seus desencadeantes, os fatores a ela relacionados e sua prevençao. A presente revisao mostra os principais trabalhos epidemiológicos realizados sobre o tema nas últimas décadas.
Descritores: Anafilaxia, hipersensibilidade, epidemiologia, alergia e imunologia.
Anafilaxia é uma reaçao sistêmica grave, aguda e potencialmente fatal, desencadeada por mecanismos de hipersensibilidade. A primeira força tarefa para a definiçao da doença ocorreu em 19981, quando a anafilaxia foi definida como uma reaçao generalizada com prurido, urticária, angioedema, hipotensao, sibilos, broncoespasmo, náusea, vômito, dor abdominal, diarreia, contraçoes uterinas e alteraçoes cardiocirculatórias, sintomas esses que poderiam ocorrer isoladamente ou em diversas combinaçoes. Naquela ocasiao também foi feita distinçao entre reaçao anafilática e anafilactoide, de acordo, respectivamente, com a participaçao ou nao de mecanismos IgE mediados.
Entretanto, esse conceito amplo demais gerou erros de diagnóstico e dificuldade para se estabelecer parâmetros mais precisos no que se considerava de fato anafilaxia. Portanto, ao se comparar trabalhos epidemiológicos mais antigos deve-se ter em mente esta limitaçao.
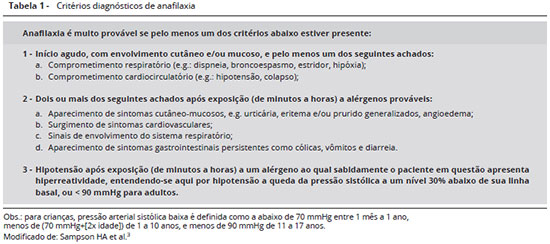
Em 2004 ocorreu o primeiro Symposium on the Definition and Management of Anaphylaxis, através do National Institute of Allergy and Infectious Disease and the Food Allergy and Anaphylaxis Network (NIAID/FAAN)2, onde ficou clara a necessidade de parâmetros clínicos mais adequados para o diagnóstico e pronto tratamento da anafilaxia. Finalmente, no ano seguinte, o NIAID/FAAN promove o segundo simpósio para a definiçao e manejo desta doença3, que é o utilizado atualmente e cujos parâmetros estao sumarizados na Tabela 1.
A partir daí, o termo "anafilactoide" foi abandonado por induzir à falsa ideia de uma reaçao menos grave, sendo, portanto, chamadas de "anafiláticas" todas as reaçoes que preencham os critérios diagnósticos, independentemente de seu mecanismo etiopatológico4.
A definiçao atual é amplamente aceita e constitui-se a base dos guidelines para manejo da anafilaxia5.
Apesar de tais critérios serem atualmente utilizados em todo o mundo, eles nao sao absolutos. Estudo posterior para validaçao revelou que sua sensibilidade é alta (95%), mas a especificidade é pouco maior que 80%, ou seja, apesar de muito útil, o diagnóstico pode ser superestimado em quase 20% dos casos6. Nesse mesmo trabalho, o valor preditivo positivo foi de 68,6% e o negativo 98,4%. Isso significa que se o paciente nao se encaixar nos critérios supracitados é altamente improvável que ele tenha anafilaxia. Entretanto, caso ele preencha tais critérios, há uma chance relativamente grande de na verdade nao se tratar desta doença. Portanto, apesar de esses critérios serem adequados na emergência, onde o risco de um subdiagnóstico traria consequências muito mais graves ao paciente, eles nao substituem avaliaçao posterior pelo alergista para diagnóstico mais preciso7.
Mesmo considerando o baixo valor preditivo positivo, o maior problema atualmente nao é o excesso de diagnóstico de anafilaxia, e, sim, a situaçao contrária. Huang et al..8 pesquisaram diversos códigos de doenças do CID-9 (Código Internacional de Doenças - 9) sugestivos de reaçoes alérgicas e anafiláticas em prontuários de crianças atendidas na urgência, e cruzaram com os sintomas apresentados por esses pacientes, concluindo que diagnósticos como: "reaçao alérgica nao especificada" (999.3); "reaçao adversa a alimento" (995.7) e "urticária alérgica" (708.0), eram, na verdade, anafilaxia. Esses autores identificaram que clínicos que trabalham em serviços de emergência ainda têm baixo grau de suspeiçao do diagnóstico de anafilaxia na ausência de sintomas cutâneo mucosos. Harduar-Morano et al.9 também apontam a dificuldade em se reunir num único código no CID-9 pacientes portadores de anafilaxia, sendo que esses autores estimaram que 58% dos casos foram subdiagnosticados, especialmente as anafilaxias a insetos. Mesmo o CID-10 nao prevê um código específico para o termo "anafilaxia", existindo apenas codificaçao para "Alergia nao Especificada" (T78.4), "História Pessoal de Alergia" (Z88.0 a Z91.0), e "Choque anafilático" (T78.0, T78.2, T80.5 e T88.6).
Outro ponto importante é a definiçao do que os diversos trabalhos se propoem a estudar. Incidência em um determinado local e período é o número de casos novos da doença surgidos no mesmo local e período. Denota a intensidade com que acontece uma doença em certa populaçao e mede a frequência ou probabilidade de ocorrência de casos novos nessa populaçao. Prevalência é o número total de casos de uma doença, novos e antigos, existentes num determinado local e período10. Tais definiçoes sao fundamentais quando se quer estudar taxas da doença em populaçoes e a comparaçao dessas taxas exige metodologia semelhante. Contudo, nos diversos estudos que se propoem a avaliar a presença de portadores de reaçoes alérgicas, os dados obtidos provêm de fontes diversas, como serviços de emergências, bases de serviços médicos públicos e privados, admissoes hospitalares, visitas a consultórios de alergistas, etc., e as comparaçoes nem sempre sao realizadas levando-se tais diferenças metodológicas em consideraçao11. Recentemente foi realizada revisao sistemática para se averiguar a epidemiologia da anafilaxia na Europa. Mais de 5.000 publicaçoes foram levantadas, porém, apenas 49 satisfizeram os critérios metodológicos compatíveis com o estudo comparativo que encontrou incidência estimada entre 1,5 a 7,9 por 100.000 pessoas-ano naquele continente12.
Como fica claro até aqui, sao vários os desafios de estudos epidemiológicos na anafilaxia. Além do exposto, acresce-se que dados obtidos através de pacientes que foram atendidos em serviços de emergência e/ou hospitalizados nao refletem exatamente a incidência na populaçao geral, visto que somente serao computados os pacientes que tiverem sido admitidos nestes serviços.
Outro método possível de se avaliar a incidência da anafilaxia é estudando-se as prescriçoes de adrenalina autoinjetável13; entretanto, isto só é possível em locais onde este medicamento seja disponível para a maioria da populaçao, o que ainda nao é o caso do Brasil.
Apesar de todas essas dificuldades, calcula-se que 1 em cada 200 atendimentos nos serviços de emergência seja para tratamento de reaçoes de hipersensibilidade, desde urticárias leves até verdadeiras reaçoes anafiláticas14. Através de estudos epidemiológicos estima-se que existam entre 50-2.000 episódios de anafilaxia para cada 100.000 pessoas e, portanto, 2% aproximadamente da populaçao já teve pelo menos um episódio de anafilaxia ao longo de sua vida15.
Outro aspecto relevante do estudo epidemiológico é o que contempla a evoluçao da doença através do tempo. Yocum et al.16, iniciaram em 1983 o Projeto Epidemiológico de Rochester, através do levantamento de prontuários médicos da populaçao de Omstead County, MN, estudo este que foi retomado com idêntica metodologia na década de 90, por Decker et al.17. Desta forma, foi possível fazer-se um acompanhamento longitudinal da prevalência de anafilaxia naquela regiao, verificando-se que as taxas estao aumentando principalmente na populaçao de crianças e adultos jovens, tendo sido constatado que passou de 21 para 49,8 por 100.000 habitantes. Em Wales (Reino Unido) houve aumento da prevalência da ordem de cinco vezes de reaçoes anafiláticas entre 1994 e 199918. Outros estudos mostraram igualmente tal tendência, principalmente pelo aumento das reaçoes a alimentos19-21.
Nao apenas as taxas de prevalência da anafilaxia estao aumentando, mas também a gravidade da doença.
No Reino Unido foram encontradas taxas aumentadas de admissao hospitalar por anafilaxia, de 5/milhao de habitantes em 1990-1 para 36/milhao em 2003-4 considerando todas as faixas etárias22. Num estudo mais recente, observa-se nesta mesma regiao que as taxas de admissao hospitalar continuam subindo e que a doença representa 0,1% das internaçoes em UTI para crianças e 0,3% para adultos23.
Nos EUA, observou-se que a admissao hospitalar por anafilaxia em Nova York aumentou de 17 para 42 /milhao de pessoas entre zero e 20 anos de 1994 a 200524. Já em outro estudo, na Flórida, os índices de visitas à emergência por esta doença (6-8/100.000 aproximadamente) ficaram bem abaixo de outras regioes ao norte dos EUA25. Isso demonstra claramente a necessidade de estudos regionais para se entender os fatores locais intervenientes na doença, como, por exemplo, exposiçao solar determinando melhores níveis de vitamina D26.
Como já citado, dentre as causas de anafilaxia, a alergia alimentar é uma das que mais contribui para o aumento da doença. A taxa de hospitalizaçao por alergia a alimentos, na Austrália, especialmente em crianças até cinco anos, aumentou numa ordem de mais de 13% em uma década (de 1995 a 2005), enquanto que no mesmo período a admissao por anafilaxia por outras causas foi de 8,5%, acometendo principalmente indivíduos acima de 35 anos27. É interessante que o aumento de incidência e gravidade com relaçao à anafilaxia e alergia alimentar esteja ocorrendo quando esses mesmos parâmetros com relaçao à asma estejam em declínio, o que tem levado várias sociedades internacionais a comporem grupos específicos para estudo do tema e proposiçao de abordagens28-30.
A mortalidade causada por reaçoes anafiláticas é ainda mais difícil de ser avaliada, pois nao existem exames fidedignos post-morten que diagnostiquem o problema, exceto dosagem de triptase sérica, que volta rapidamente aos valores basais logo após o episódio anafilático. Calcula-se que haja de 0,3 a 0,6 mortes/milhao de pessoas/ano causadas por anafilaxia, sendo que a etiologia mais importante nessa casuística sao os fármacos, seguidas por veneno de insetos e alimentos31,32. Em outra revisao, a letalidade da anafilaxia foi da ordem de 0,65 a 2%33. Outro estudo em clínicas de alergia e hospitais na Suiça identificou incidência de anafilaxia que variou de 7,9 a 9,6 casos/100.000 habitantes, com três mortes34. Na Austrália, revisao de nove anos, entre 1997 a 2005, evidenciou 112 casos de fatalidades e, de maneira interessante, os autores perceberam que as mortes por anafilaxia causadas por fármacos aumentaram, ao contrário de todas as outras causas, que permaneceram estáveis35. No Brasil, Tanno et al. encontraram 0,87 mortes por milhao de pessoas/ano, índice provavelmente abaixo da realidade devido à subnotificaçao36.
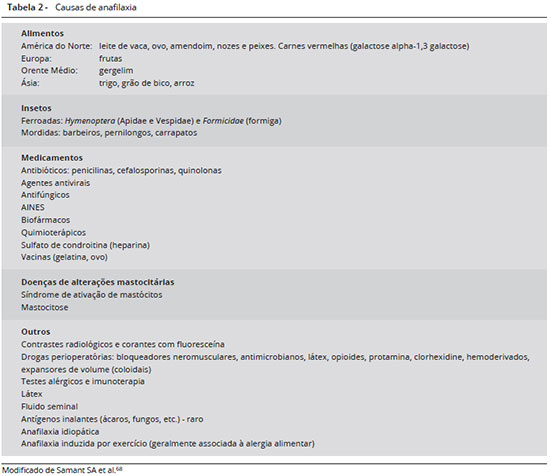
Os desencadeantes da anafilaxia também sao objeto de estudo em todo trabalho epidemiológico. Variam de acordo com a faixa etária, sendo que alimentos sao mais comuns em crianças, adolescentes e adultos jovens, e medicamentos, venenos de inseto e anafilaxia idiopática acometem pacientes com mais idade37. Os principais desencadeantes de anafilaxia podem variar de área para área, de acordo com hábitos de sua populaçao. Nos EUA, os alimentos, especialmente amendoim, sao uma das principais causas, seguido de frutas secas, ovo e leite na faixa etária pediátrica e frutos do mar e peixe em adultos38. Diversos estudos, em várias partes do mundo, citam os alimentos como um dos principais agentes etiológicos de anafilaxia39-45. Alergia alimentar também está relacionada a maior índice de recorrência da anafilaxia46. Além dos alimentos, substâncias neles contidas e que muitas vezes nao sao facilmente identificáveis, podem desencadear reaçoes, como contaminaçao por ácaros47-49 e parasitas (Anisakis simplex)50, aditivos51, e alimentos que apresentam reaçao cruzada com outro já identificado52. Venenos de insetos, especialmente da classe Hymenoptera, sao também causas importantes de anafilaxia53 e quando existe mastocitose ou síndrome de ativaçao mastocitária subjacente, as ferroadas podem ocasionar quadros ainda mais graves e de difícil tratamento54. Medicamentos, principalmente antibióticos beta-lactâmicos e outros, analgésicos e anti-inflamatórios, anestésicos e até medicaçoes aparentemente inócuas como ácido fólico e vitaminas podem causar anafilaxia55. Outros exemplos de agentes terapêuticos ocasionando reaçoes graves de hipersensibilidade sao: agentes biológicos como anticorpos monoclonais (cetuximabe, infliximabe, omalizumabe)56-58, alérgenos em testes alérgicos e imunoterapia59-60, vacinas preventivas para doenças infecciosas ou, mais provavelmente, seus excipientes, como gelatina, dextran ou traços de ovo61, contrastes radiológicos62, látex63, frio64, exercício65, fluido seminal66 e vários outros agentes menos comuns (cola, sementes, mofo, produtos de limpeza, etc.)17,37. Recentemente foi descrito um tipo de anafilaxia que ocorre em pacientes que possuem IgE específica para galactose-α-1,3-galactose (α-gal), um carboidrato que se expressa em proteínas de mamíferos nao primatas. Tais pacientes desenvolvem sintomas tardios, geralmente graves, após comerem carne vermelha67. A Tabela 2 resume os principais desencadeantes das reaçoes anafiláticas68.
Devido ao fato de que a sensibilizaçao depende da exposiçao aos desencadeantes e de fatores genéticos ainda nao totalmente esclarecidos, é de se supor que vários alérgenos regionais ainda nao identificados possam ter relevância em certos grupos de pacientes, dependendo de seus hábitos e do grau de exposiçao.
Além dos fatores causais, outros podem ocorrer concomitantemente e ser decisivos para o aparecimento e/ou gravidade da doença. Sao eles:
- alergia e atopia: asma e outras doenças alérgicas mal controladas sao um dos mais importantes fatores de risco para pacientes que desenvolvem anafilaxia. Isso é verdadeiro nao apenas nas doenças IgE-mediadas, mas também onde tal mecanismo inexiste, como nas reaçoes por contrastes radiológicos e nas induzidas por exercício69-70;
- fatores socioeconômicos: parece haver maior incidência de anafilaxia em populaçoes mais ricas e isso nao pode ser explicado apenas pelo maior acesso de tais pessoas ao sistema de saúde11;
- gênero: apesar de ser mais incidente em crianças masculinas, a anafilaxia afeta de forma geral mais mulheres do que homens, o que se explica pelo fato de a progesterona aumentar a sensibilidade dos órgaos alvo aos mediadores, além de aumentar a liberaçao de histamina71;
- idade: em crianças pequenas a anafilaxia pode nao ser reconhecida pela dificuldade de elas se expressarem adequadamente; em adolescentes, pode haver maior exposiçao aos desencadeantes pelo fato de indivíduos nessa faixa etária se exporem mais a risco e em idosos, pelo número maior de medicaçoes e associaçao de comorbidades4;
- ocupaçao: trabalhadores que se expoem mais a certos desencadeantes podem ter maior incidência da doença, como profissionais de saúde no caso de anafilaxia a látex71.
Algumas condiçoes clínicas também interferem na maior gravidade e/ou incidência da anafilaxia. Sao elas: doenças crônicas, especialmente do sistema respiratório e cardiovascular e medicamentos usados para seu controle, como beta-bloqueadores e inibidores da enzima conversora da angiotensina72,73; doenças psiquiátricas, tireoideopatias, abuso de álcool e drogas, viroses agudas, menstruaçao e estresse emocional15,74.
Cerca de 10-20% dos pacientes podem ter reaçoes bifásicas, sendo que a segunda manifestaçao geralmente ocorre após quatro a seis horas, mas existem relatos de ocorrências bem mais tardias, de até 78 horas75.
Uma das questoes mais intrigantes a ser respondida é: quais os aspectos de fato relevantes e preditivos segundo os quais se pode antever uma reaçao anafilática? Qual a chance de um futuro episódio em determinado paciente?
Até o momento nenhum teste in vivo ou in vitro consegue prever a ocorrência de anafilaxia em um dado paciente. Mesmo o tamanho da pápula no teste de puntura ou o nível de IgE sérica através de ensaios clínicos nao se correlacionam com a gravidade e/ou valor preditivo de reaçao anafilática76.
Apesar de existirem indivíduos com predisposiçao a anafilaxia (como na mastocitose e nas reaçoes de hipersensibilidade cruzada tipo síndrome látex-fruta), a maneira mais eficaz e segura de se identificar pessoas sob risco dessa doença é através de história bem documentada de reaçoes anafiláticas prévias. Entretanto, nem sempre história anterior é referida em portadores de reaçoes alérgicas graves e mesmo a atopia, que é um claro fator de risco, nao pode ser linearmente associada ao desenvolvimento de anafilaxia, já que a proporçao de atópicos que apresentarao esta doença no decorrer de suas vidas é estimada em apenas 1%76-77.
Aqui no Brasil, pesquisas sobre epidemiologia de reaçoes anafiláticas ainda sao escassas. Os agentes etiológicos aparentemente nao diferem muito dos relatados na literatura médica internacional, sendo medicamentos, alimentos e insetos as causas mais comuns40,78.
É premente a necessidade de se estudar a questao com mais detalhes em nosso país, já que a adrenalina autoinjetável - tratamento de escolha para pessoas que sofrem desse problema - ainda nao faz parte do rol de medicamentos registrados pela Agência de Vigilância Sanitária - ANVISA, o que naturalmente constitui-se um grande problema para portadores dessa afecçao.
O estudo do comportamento da anafilaxia em nosso meio certamente contribuirá para maior entendimento da doença, esclarecendo diferenças regionais e fatores associados à morbimortalidade. Tais estudos mostrarao ainda a necessidade de educaçao continuada para a classe médica e a inserçao deste tópico de forma mais adequada no currículo de todas as escolas médicas do país.
REFERENCIAS
1. Joint Task Force of Practice Parameters. The diagnosis and management of anaphylaxis. J Allergy Clin Immunol. 1998;101:S465-S528.
2. Sampson HA, Muñoz-Furlong A, Bock SA, Schmitt C, Bass R, Chowdhury BA, et al. Symposium on the Definition and Management of Anaphylaxis: Summary report. J Allergy Clin Immunol. 2005;115:584-91.
3. Sampson HA, Muñoz-Furlong A, Campbell RL, Adkinson NF Jr, Bock SA, Branum A, et al. Second symposium on the definition and management of anaphylaxis: Summary report - Second National Institute of Allergy and Infectious Disease/Food Allergy and Anaphylaxis Network Symposium. J Allergy Clin Immunol. 2006;117:391-7.
4. Simons FE, Ardusso LR, Bilò MB, Dimov V, Ebisawa M, El-Gamal YM, et al. 2012 Update: World Allergy Organization Guidelines for the assessment and management of anaphylaxis. Curr Opin Allergy Clin Immunol. 2012;12:389-99.
5. Simons FE, Ardusso LR, Bilò MB, Cardona V, Ebisawa M, El-Gamal YM, et al. International consensus on (ICON) anaphylaxis. World Allergy Organ J. 2014;7:9.
6. Campbell RL, Hagan JB, Manivannan V, Decker WW, Kanthala AR, Bellolio MF, et al. Evaluation of national institute of allergy and infectious diseases/food allergy and anaphylaxis network criteria for the diagnosis of anaphylaxis in emergency department patients. J Allergy Clin Immunol. 2012;129:748-52.
7. Samant SA, Campbell RL, Li JT. Anaphylaxis: diagnostic criteria and epidemiology. Allergy Asthma Proc. 2013;34:115-9.
8. Huang F, Chawla K, Järvinen KM, Nowak-Węgrzyn A. Anaphylaxis in a New York City pediatric emergency department: triggers, treatments, and outcomes. J Allergy Clin Immunol. 2012;129:162-8.
9. Harduar-Morano L, Simon MR, Watkins S, Blackmore C. Algorithm for the diagnosis of anaphylaxis and its validation using population-based data on emergency department visits for anaphylaxis in Florida. J Allergy Clin Immunol. 2006;126:98-104.
10. O uso dos coeficientes, índices e razoes e os indicadores de morbidade [site na Internet]. Disponível em: http://www.ee.usp.br/graduacao/ens435/modulo4/modulo4j.html (Acessado em 15/01/2014).
11. Lieberman P. Epidemiology of anaphylaxis. Curr Opin Allergy Clin Immunol. 2008;8:316-20.
12. Panesar SS, Javad S, de Silva D, Nwaru BI, Hickstein L, Muraro A, et al. The epidemiology of anaphylaxis in Europe: a systematic review. Allergy. 2013;68:1353-61.
13. Simons FER, Peterson S, Black CD. Epinephrine dispensing patterns for an out-of-hospital population: A novel approach to studying the epidemiology of anaphylaxis. J Allergy Clin Immunol. 2002;110:647-51.
14. Ben-Shoshan M, Clarke AE. Anaphylaxis: past, present and future. Allergy. 2011;66:1-14.
15. Simons FE. Anaphylaxis. J Allergy Clin Immunol. 2010;125:S161 -81.
16. Yocum MW, Butterfield JH, Klein JS, Volcheck GW, Schroeder DR, Silverstein MD. Epidemiology of anaphylaxis in Olmsted County: A population-based study. J Allergy Clin Immunol. 1999;104:452-6.
17. Decker WW, Campbell RL, Manivannan V, Luke A, Sauver St. JL,Weaver A, et al. The etiology and incidence of anaphylaxis in Rochester, Minnesota: A report from the Rochester Epidemiology Project. J Allergy Clin Immunol. 2008;122:1161-5.
18. Rangaraj S, Tuthill D, Burr M, Alfaham M. Childhood epidemiology of anaphylaxis and epinephrine prescriptions in Wales: 1994-1999. J Allergy Clin Immunol. 2002;109:S75
19. Lin RY, Anderson AS, Shah SN, Nurruzzaman F. Increasing anaphylaxis hospitalizations in the first 2 decades of life: New York State, 1990-2006. Ann Allergy Asthma Immunol. 2008;101:387-93.
20. Sheikh A, Cox JH, Newton J, Fenty J. Trends in national incidence, lifetime prevalence and adrenaline prescribing for anaphylaxis in England. J R Soc Med. 2008;101:139-43.
21. Poulos LM, Waters AM, Correll PK, Loblay RH, Marks GB. Trends in hospitalizations for anaphylaxis, angioedema, and urticaria in Australia, 1993-1994 to 2004-2005. J Allergy Clin Immunol. 2007;120:878-84.
22. Gupta R, Sheikh A, Strachan DP, Anderson HR. Time trends in allergic disorders in the UK. Thorax. 2007;62:91-6.
23. Gibbison B, Sheikh A, McShane P, Haddow C, Soar J. Anaphylaxis admissions to UK critical care units between 2005 and 2009. Anaesthesia. 2012;67:833-9.
24. Lin RY, Anderson AS, Shah SN, Nurruzzaman F. Increasing anaphylaxis hospitalizations in the first 2 decades of life: New York State, 1990-2006. Ann Allergy Asthma Immunol. 2008;101:387-93.
25. Harduar-Morano L, Simon MR, Watkins S, Blackmore C. Algorithm for the diagnosis of anaphylaxis and its validation using population-based data on emergency department visits for anaphylaxis in Florida. J Allergy Clin Immunol. 2010;126:98-104.
26. Taback SP, Simons FE. Anaphylaxis and vitamin D: a role for the sunshine hormone? J Allergy Clin Immunol. 2007;120:128-30.
27. Poulos LM, Waters AM, Correll PK, Loblay RH, Marks GB. Trends in hospitalizations for anaphylaxis, angioedema, and urticaria in Australia, 1993-1994 to 2004-2005. J Allergy Clin Immunol. 2007;120:878-84.
28. Ross Anderson H, Gupta R, Strachan DP, Limb ES. Fifty years of asthma: UK trends from 1955-2004.Thorax. 2007:62:85-90.
29. Simons FE. Anaphylaxis, killer allergy: long-term management in the community. J Allergy Clin Immunol. 2006:117:367-77.
30. Warner JO. Anaphylaxis: the latest allergy epidemic. Pediatr Allergy Immunol. 2007;18:1-2.
31. Liew WK, Williamson E, Tang MLK. Anaphylaxis fatalities and admissions in Australia. J Allergy Clin Immunol. 2009;123:434-42.
32. Pumphrey RS, Gowland MH. Further fatal allergic reactions to food in the United Kingdom, 1999-2006. J Allergy Clin Immunol. 2007;119:1018-9.
33. Moneret-Vautrin DA, Morisset M, Flabbee J, Beaudouin E, Kanny G. Epidemiology of life-threatening and lethal anaphylaxis: a review. Allergy. 2005;60:443-51.
34. Helbling A, Hurni T, Mueller UR, Pichler WJ. Incidence of anaphylaxis with circulatory symptoms: a study over a 3-year period comprising 940,000 inhabitants of the Swiss Canton Bern. Clin Exp Allergy. 2004;34:285-90.
35. Liew WK, Williamson E, Tang ML. Anaphylaxis fatalities and admissions in Australia. J Allergy Clin Immunol. 2009;123:434-42.
36. Tanno LK, Ganem F, Demoly P, Toscano CM, Bierrenbach AL. Undernotification of anaphylaxis deaths in Brazil due to difficult coding under the ICD-10. Allergy. 2012;67:783-9.
37. Simons FER. Anaphylaxis: Recent advances in assessment and treatment. J Allergy Clin Immunol. 2009;124:625-36.
38. Sampson HA, Mendelson L, Rosen JP. Fatal and near-fatal anaphylactic reactions to food in children and adolescents. N Engl J Med. 1992;6:327-80.
39. Hoffer V, Scheuerman O, Marcus N, Levy Y, Segal N, Lagovsky I, et al. Anaphylaxis in Israel: experience with 92 hospitalized children. Pediatr Allergy Immunol. 2011;22:172-7.
40. Sole D, Ivancevich JC, Borges MS, Coelho MA, Rosario NA, Ardusso LR, et al. Anaphylaxis in Latin America: a report of the online Latin American survey on anaphylaxis (OLASA). Clinics (Sao Paulo). 2011;66:943-7.
41. De Swert LF, Bullens D, Raes M, Dermaux AM. Anaphylaxis in referred pediatric patients: demographic and clinical features, triggers, and therapeutic approach. Eur J Pediatr. 2008;167:1251-61.
42. Orhan F, Canitez Y, Bakirtas A, Yilmaz O, Boz AB, Can D, et al. Anaphylaxis in Turkish children: a multi-centre, retrospective, case study. Clin Exp Allergy. 2011;41:1767-76.
43. Mullins RJ. Anaphylaxis: risk factors for recurrence. Clin Exp Allergy. 2003;33:1033-40.
44. Smit DV, Cameron PA, Rainer TH. Anaphylaxis presentations to an emergency department in Hong Kong: incidence and predictors of biphasic reactions. J Emerg Med. 2005;28:381-8.
45. Moro Moro M, Tejedor Alonso MA, Esteban Hernández J, Múgica García MV, Rosado Ingelmo A, Vila Albelda C. Incidence of anaphylaxis and subtypes of anaphylaxis in a general hospital emergency department. J Investig Allergol Clin Immunol. 2011;21:142-9.
46. Cianferoni A, Novembre E, Pucci N, Lombardi E, Bernardini R, Vierucci A. Anaphylaxis: a 7-year follow-up survey of 46 children. Ann Allergy Asthma Immunol. 2004;92:464-8.
47. Guerra Bernd LA, Arruda LK, Barros Antunes HB. Oral anaphylaxis to mites. Allergy. 2001;56:83-4.
48. Geller M, Ludwig Hahnstadt R, Malheiros Rego R, Fernandez-Caldas E. Anafilaxia induzida por farinha de trigo contaminada por ácaros. Rev Bras Alerg Imunopatol. 2009;32:199-201.
49. Sánchez-Borges M, Iraola V, Fernández-Caldas E, Capriles-Hulett A, Caballero-Fonseca F. Dust mite ingestion-associated, exercise-induced anaphylaxis. J Allergy Clin Immunol. 2007;120:714-6.
50. Audicana MT, Kennedy MW. Anisakis simplex: from obscure infectious worm to inducer of immune hypersensitivity. Clin Microbiol Rev. 2008;21:360-79.
51. Ohgiya Y, Arakawa F, Akiyama H, Yoshioka Y, Hayashi Y, Sakai S, et al. Molecular cloning, expression, and characterization of a major 38-kd cochineal allergen. J Allergy Clin Immunol. 2009;123:1157-62.
52. Sampson HA, Burks AW. Adverse reactions to foods. In: Adkinson NF, Busse W, Bochner B, Holgate S, Simons FE, Lemanske Jr R. Middleton's Allergy: Principles and Practice. Michigan: Elsevier; 2009. p. 1139-67.
53. Castro FFM, Palma MS. Alergia a Venenos de Insetos. 1a ed. Sao Paulo: Manole Editora Ltda.; 2009.
54. Bonadonna P, Zanotti R, Müller U. Mastocytosis and insect venom allergy. Curr Opin Allergy Clin Immunol. 2010;10:347-53.
55. Rubio M, Bousquet PJ, Demoly P, Chung CH, Mirakhur B, Chan E, et al. Update in drug allergy: novel drugs with novel reaction patterns. Curr Opin Allergy Clin Immunol. 2010;10:457-62.
56. Chung CH, Mirakhur B, Chan E, Le QT, Berlin J, Morse M, et al. Cetuximab- induced anaphylaxis and IgE specific for galactose-alpha-1,3-galactose. N Engl J Med. 2008;358:1109-17.
57. Cheifetz A, Smedley M, Martin S, Reiter M, Leone G, Mayer L, et al. The incidence and management of infusion reactions to infliximab: a large center experience. Am J Gastroenterol. 2003;98:1315-24.
58. Limb SL, Starke PR, Lee CE, Chowdhury BA. Delayed onset and protracted progression of anaphylaxis after omalizumab administration in patients with asthma. J Allergy Clin Immunol. 2007;120:1378-81.
59. Rezvani M, Bernstein DI. Anaphylactic reactions during immunotherapy. Immunol Allergy Clin North Am. 2007;27:295-307.
60. Rodriguez-Perez N, Ambriz MM, Canonica GW, Penagos M. Frequency of acute systemic reactions in patients with allergic rhinitis and asthma treated with sublingual immunotherapy. Ann Allergy Asthma Immunol. 2008;101:304-10.
61. Kelso JM, Li JT, Nicklas RA, Bernstein DI, Blessing-Moore J, Cox L, et al. Adverse reactions to vaccines. Ann Allergy Asthma Immunol. 2009;103:1-14.
62. Brockow K, Romano A, Aberer W, Bircher AJ, Barbaud A, Bonadonna P, et al. Skin testing in patients with hypersensitivity reactions to iodinated contrast media - a European multicenter study. Allergy. 2009;64:234-41.
63. Yunginger JW. Natural rubber latex allergy. In: Adkinson NF, Busse W, Bochner B, Holgate S, Simons FE, Lemanske Jr R. Middleton's Allergy: Principles and Practice. Michigan: Elsevier; 2009. p.1019-26.
64. Boyce JA. Successful treatment of cold-induced urticaria/anaphylaxis with anti-IgE. J Allergy Clin Immunol. 2006;117:1415-8.
65. Barg W, Medrala W, Wolanczyk MA. Exercise-Induced Anaphylaxis: An Update on Diagnosis and Treatment. Curr Allergy Asthma Rep. 2011;11:45-51.
66. Basagana M, Bartolome B, Pastor C, Torres F, Alonso R, Vivanco F, et al. Allergy to human seminal fluid: cross-reactivity with dog dander. J Allergy Clin Immunol. 2008;121:233-39.
67. Commins SP, Satinover SM, Hosen J, Mozena J, Borish L, Lewis BD, et al. Delayed anaphylaxis, angioedema, or urticaria after consumption of red meat in patients with IgE antibodies specific for galactose-a-1,3-galactose. J Allergy Clin Immunol. 2009;123:426-33.
68. Samant SA, Campbell RL, Li JT. Anaphylaxis: diagnostic criteria and epidemiology. Allergy Asthma Proc. 2013;34:115-9.
69. Iribarren C, Tolstykh IV, Miller MK, Eisner MD. Asthma and the prospective risk of anaphylactic shock and other allergy diagnoses in a large integrated health care delivery system. Ann Allergy Asthma Immunol. 2010;104:371-7.
70. Fallon PG, Emson CL, Smith P, McKenzie ANJ. IL-13 overexpression predisposes to anaphylaxis following antigen sensitization. J Immunol. 2001;166:2712-6.
71. Lieberman P, Kemp SF, Oppenheimer J, Lang DM, Bernstein L, Nicklas RA. The diagnosis and management of anaphylaxis: An updated practice parameter. J Allergy Clin Immunol. 2005;115:483-524.
72. Greenberger PA, Rotskoff BD, Lifschultz B. Fatal anaphylaxis: postmortem findings and associated comorbid diseases. Ann Allergy Asthma Immunol. 2007;98:252-7.
73. Mueller UR. Cardiovascular disease and anaphylaxis. Curr Opin Allergy Clin Immunol. 2007;7:337-41.
74. Mullins RJ. Anaphylaxis: risk factors for recurrence. Clin Exp Allergy. 2003;33:1033-40.
75. Ellis AK. Biphasic Anaphylaxis: A Review of the Incidence, Characteristics and Predictors. Open Allergy J. 2010;3:24-8.
76. Tang MLK, Osborne N, Allen K. Epidemiology of anaphylaxis. Cur Opin Allergy Clin Immunol. 2009;9:351-6.
77. de Silva IL, Mehr SS, Tey D, Tang ML. Paediatric anaphylaxis: a 5 year retrospective review. Allergy. 2008;63:1071-6.
78. Bernd LAG, Fleig F, Alves MB, Bertozzo R, Coelho M, Correia J, et al. Anafilaxia no Brasil - Levantamento da ASBAI. Rev Bras Alerg Imunopatol. 2010;33:190-8.