Número Atual: Novembro-Dezembro 2013 - Volume 1 - Número 6
- Imprimir
- Indicar
- Estatísticas
- (0)
Comentários - Como Citar
- Download da Citação
- Artigos Relacionados
-
Outros dos
Autores
Artigo de Revisão
Doença das pequenas vias aéreas na asma: revisão
Small airways disease in asthma: a review
Ataualpa P. Reis1; Alvaro A. Cruz2
DOI: 10.5935/2318-5015.20130046
1. MD, PhD. Instituto de Ensino e Pesquisa da Santa Casa de Belo Horizonte, Belo Horizonte, MG
2. MD, PhD. Universidade Federal da Bahia, Salvador, BA
Endereço para correspondência:
Ataualpa P. Reis
E-mail: ataualpapreis@gmail.com
Submetido em 19/06/2013.
Aceito em 07/06/2014.
Nao foram declarados conflitos de interesse associados à publicaçao deste artigo.
RESUMO
Recentes evidências demonstram que anormalidades nas pequenas vias aéreas contribuem para a expressao clínica da asma. O conceito de que a asma é doença das grandes vias aéreas tem mudado bastante, e esta revisao enfoca os conhecimentos recentes do papel das pequenas vias aéreas. Existem várias técnicas pouco invasivas, incluindo medidas de fluxo aéreo, estimativas do aprisionamento de ar nos pulmoes, dosagem do óxido nítrico alveolar (NO), impedância respiratória, técnicas de imagem e nariz eletrônico que podem estudar e avaliar as pequenas vias aéreas. Há considerável quantidade de evidência de que partículas extrafinas utilizadas em aerossóis para tratamento de asma terao maior chance de se depositar nas vias distais e podem melhorar a funçao destas pequenas vias aéreas, mais do que as comparativas formulaçoes com partículas maiores de aerossol. Esta revisao incluiu artigos originais, revisoes e consensos indexados nos bancos de dados PubMed, MEDLINE, LILACS, SCIELO e publicaçoes on line nos últimos 20 anos, e pretende apresentar o conhecimento atual da importância das pequenas vias aéreas e a influência que tratamentos visando estas vias podem ter na asma.
Descritores: Asma, pequenas vias aéreas, corticosteroides inalados, tratamento da asma.
INTRODUÇÃO
Do ponto de vista anatômico-estrutural, as vias aéreas modificam-se desde a traqueia até a região distal. Há uma grande estrutura cartilaginosa que mantém a patência da via aérea independente do volume pulmonar. À medida que se passa para as vias aéreas mais distais há uma perda progressiva desta estrutura e quando a via aérea tem cerca de 2 mm de diâmetro esta estrutura cartilaginosa não existe mais. Portanto, as pequenas vias aéreas são geralmente definidas como vias aéreas com calibre < 2 mm de diâmetro interno, sem cartilagem1. Embora estas pequenas vias aéreas contribuam pouco para a resistência das vias aéreas nos indivíduos saudáveis, tendo sido na década de 1970 descritas como "zona silenciosa", estudos que utilizaram medida invasiva da resistência das vias respiratórias demonstraram que pequenas vias aéreas podem ser o local principal de limitação do fluxo de ar na asma e DPOC2 (Figura 1). Em indivíduos saudáveis, pequenas vias aéreas de condução têm uma parede fina e oferecem pouca resistência ao fluxo de ar que é laminar (e não turbulento). Uma redução da luz das vias aéreas pode ser resultado de aumento da quantidade de muco e de células inflamatórias obstruindo o lúmen das vias respiratórias3-5, aumento da espessura da submucosa associado a fibrose, inflamação ou aumento da massa de músculo liso6, e de distorções e estreitamento do lúmen pela perda de ligações alveolares7-9. Dados obtidos em espécimes cirúrgicos de indivíduos asmáticos submetidos à ressecção pulmonar indicaram aumento de eosinófilos e de linfócitos T CD4 + e Th2 nas pequenas vias aéreas10-12. Em pacientes com asma noturna mal controlada, os alvéolos peribronquiolares estavam infiltrados com eosinófilos e células T CD4 positivas13. Embora seja evidente que a inflamação e remodelamento estão aumentados nas pequenas vias aéreas na asma fatal aguda e na asma grave e mal controlada, não existem dados patológicos de pequenas vias aéreas em asma leve e/ou em asmáticos bem controlados. É importante também ressaltar que não se sabe se todos os indivíduos com asma têm envolvimento das pequenas vias aéreas, ou se existe um "fenótipo de pequenas vias aéreas"14 .
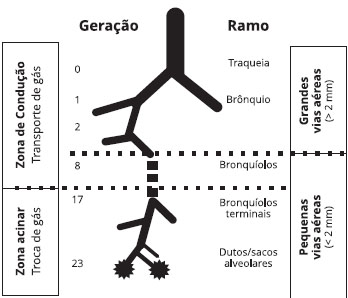
Figura 1- Estrutura e funçao das vias aéreas e asma. A inflamaçao na asma está localizada em toda a árvore brônquica. As grandes vias aéreas sao as zonas de conduçao (transporte), constituídas pela traqueia e brônquios. As pequenas vias aéreas correspondem aos bronquíolos, bronquíolos terminais e dutos/sacos alveolares, correspondendo a 98,9% do volume pulmonar (reproduzido, com permissao, de Usmani OS & Barnes PJ2)
RELEVÂNCIA CLÍNICA DAS PEQUENAS VIAS AÉREAS NA ASMA
Vários estudos têm explorado a relevância de pequenas vias aéreas em pacientes asmáticos utilizando técnicas pouco invasivas, incluindo medidas de fluxo aéreo, estimativas do aprisionamento de ar nos pulmões, medida do óxido nítrico alveolar (NO), impedância respiratória, técnicas de imagem e nariz eletrônico. Atualmente não se sabe bem se o envolvimento das pequenas vias aéreas na asma é restrito a um fenótipo particular ou se ocorre em todos os pacientes. Um estudo recente utilizou análise de clusters para identificar fenótipos específicos entre indivíduos asmáticos, porém marcadores de pequenas vias aéreas não foram incluidos15. Do ponto de vista funcional, a forma da curva do fluxo-volume expiratório forçado na espirometria é instrutiva, pelo aparecimento de uma concavidade superior mais acentuada em relação à curva normal, e daí foram desenvolvidos métodos para quantificar as alterações do fluxo volume nas curvas, mas estes não têm sido amplamente adotados. Volume residual/capacidade pulmonar total (VR/CPT) continua sendo o marcador mais empregado para avaliar fechamento das pequenas vias aéreas na prática clínica ou em ensaios multicêntricos. O volume forçado no primeiro segundo (VEF1) e o fluxo expiratório forçado entre 25-75% da Capacidade Vital Forçada (FEF25-75) na espirometria podem indicar obstrução em pequenas vias aéreas, mas não há associação entre estes indicadores de limitação ao fluxo aéreo e presença de células inflamatórias nas vias aéreas, tais como mastócitos, linfócitos, eosinófilos ou macrófagos. A correlação entre o FEF25-75 e outras medidas diretas e indiretas de aprisionamento de ar (VR/CPT e CVF) é fraca16.
Outra forma de avaliar as pequenas vias aéreas é pela técnica de eliminação do nitrogênio (N2). Quando se administra oxigênio puro para o paciente por via inalatória, a quantidade de N2 eliminada irá variar de acordo com o volume pulmonar. O material exalado inicial é rico em O2 e pobre em N2 (fase I). Com o esvaziamento das vias aéreas, o N2 eleva-se rapidamente (fase II), havendo em seguida o esvaziamento das vias aéreas do ápice e da base pulmonar (fase III). A quantidade de N2 eliminado aumenta de maneira muito lenta. O aparecimento de aumento da inclinação na fase III indica comprometimento das pequenas vias aéreas. Em baixos volumes pulmonares, quando as pequenas vias aéreas da base dos pulmões se fecham, quantidade maior de ar do ápice rico em N2 será eliminada (fase IV). Este é um bom indicador do volume de fechamento das pequenas vias, que pode indicar limitação ao fluxo aéreo neste sítio17.
Análise de imagem é outra maneira de se estudar as pequenas vias aéreas, que permite avaliação em doenças pulmonares obstrutivas. Técnicas de imagem que incluem tomografia computadorizada (TC), ressonância magnética com hélio (He-RM) e TC de alta resolução (TCAR), permitem a avaliação direta das vias aéreas de grande e médio calibre (diâmetro > 2-2,5 mm), mas também a avaliação indireta de pequenas vias aéreas. Assim, as áreas de atenuação em mosaico no pulmão e o aprisionamento de ar podem ser observados adquirindo imagens em inspiração profunda e em expiração. Essas áreas têm sido estudadas como marcadores de doença das pequenas vias aéreas na asma e DPOC18-21. Estudo recente propõe o grau de heterogeneidade de ventilação (a diferença do fluxo de ar que passa entre áreas do pulmão) como medida de função das pequenas vias aéreas, mas não há como incorporar esta medida à prática clínica22.
Um método adicional com menor dificuldade de execução é o que combina teste de broncoprovocação, medida concomitante dos fluxos respiratórios e parâmetros de oscilometria de impulso. Ao combinar-se o teste de provocação com metacolina a medidas de resistência periférica, pacientes com asma demonstram ter maior atividade de pequenas vias aéreas23.
Medidas do óxido nítrico exalado, embora não sejam específicas para pequenas vias aéreas, podem refletir a inflamação destas vias quando usados em estudos de tratamento da inflamação das pequenas vias aéreas com corticosteroide inalado24. Além do óxido nítrico, outros biomarcadores exalados foram recentemente avaliados, incluindo endotelina-125, eotaxina-126, RANTES27 e peróxido de hidrogênio28, todos eles positivamente associados com inflamação.
O denominado "nariz eletrônico" é constituído de biosensores que analisam o ar exalado e é comparável aos testes de função pulmonar e aos testes de óxido nítrico exalado nos pacientes com asma. A combinação do nariz eletrônico com medida do óxido nítrico exalado é um indicador de inflamação persistente mal controlada, e está relacionado ao conteúdo de óxido nítrico no ar alveolar29.
INTERVENÇÃO TERAPÊUTICA NAS PEQUENAS VIAS AÉREAS
O tratamento anti-inflamatório com os corticosteroides inalados, com ou sem associação a broncodilatadores β-2 agonistas de ação prolongada (LABA), tem sido a principal opção para pacientes com asma persistente30. Receptores β-2 adrenérgicos estão presentes em elevada concentração nas pequenas vias aéreas. A administração de carbacol por via inalatória provoca constrição das pequenas vias aéreas, e a posterior administração de formoterol em baixa concentração provoca relaxamento, demonstrando que estas vias respondem bem aos β-2 agonistas. A broncodilatação ocasionada pelo formoterol é rápida, já que ele é um β agonista com início de ação rápida, como o salbutamol. Quando se comparam as curvas de doses respostas de três diferentes β agonistas, o formoterol induz um potente relaxamento das pequenas vias aéreas e tem efeito broncodilatador melhor que o salbutamol e salmeterol, embora não se saiba se isso tem relevância clínica31. Terapia inalatória via inalador de pó seco (DPI) ou dispensadores dosimetrados à base de cloroflouorocarbono (CFC) gera partículas com tamanho médio entre 2-4 µm que se distribuem de forma variável em grandes e pequenas vias aéreas, com valores de deposição pulmonar de no máximo 20%, e deposição em orofaringe de 80 a 90%32. A deposição de fármacos inalados pode ser estudada utilizando-se partículas marcadas com radioisótopos. Grandes partículas são depositadas nas grandes vias aéreas e não atingem as vias periféricas. A maioria dos aerossóis dosimetrados, utilizados atualmente no tratamento da asma e da DPOC, tem partículas de tamanho médio de cerca de 3 µm e se depositam em proporção considerável nas grandes vias aéreas, enquanto que aerossóis com partículas de 1,1 a 1,5 µm, como obtidos com algumas medicações que utilizam o novo propelente hidrofluoralcano (HFA), se depositam em maior proporção nas pequenas vias aéreas33,34. Além da particularidade de maior deposição pulmonar do que os inaladores convencionais (50 a 60% versus 10 a 20%), as medicações veiculadas em inaladores dosimetrados tendo o HFA como propelente e que liberam partículas menores, têm menor deposição em orofaringe (30 a 40% versus 80%)35 (Figura 2).
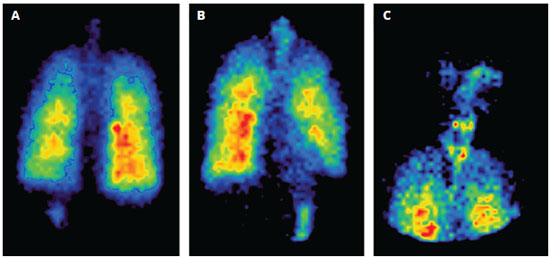
Figura 2 - Imagens do tórax posterior (A), tórax anterior (B) e orofaringe lateral (C) e deposiçao de aerossol de salbutamol com partículas de 1,5 µm usando técnica de technetium-99m-labeled (reproduzido ,com permissao, de Usmani OS, Biddiscombe MF, Barnes PJ 33)
CORTICOSTEROIDES INALADOS NAS PEQUENAS VIAS AÉREAS
Tratamento com corticosteroide inalado é indicado como opção preferencial para pacientes com asma persistente30. Contudo, um considerável grupo de asmáticos não se beneficia com o uso destas drogas e podem não alcançar o controle total de sua doença. Os corticosteroides inalados podem ter uma interação sinérgica com os β-2 agonistas de ação prolongada, aumentando o benefício no tratamento combinado, em casos de asma moderada a grave. Os receptores de glicocorticoides ativados pelo corticosteroide inalado aumentam a expressão dos receptores β adrenérgicos. Este efeito é bastante importante no aumento de ação dos β-2 agonistas e, quando existe a sua ligação com o receptor específico, ocorre também efeito sinérgico recíproco sobre os receptores de glicocorticoides, levando ao aumento da translocação para o núcleo, que resulta em um efeito anti-inflamatório aumentado. Portanto, quando administrados em combinação eles ampliam o benefício do efeito de cada um dos fármacos36. A presença destes receptores em paredes alveolares de indivíduos normais e de asmáticos é similar, e este fato é bastante importante quando novas drogas para alcançar as pequenas vias estão em desenvolvimento37. Os antigos propelentes de aerossol baseados nos gás clorofluocarbono (CFC) estão em abandono e estão todos sendo reformulados para uso com o gás hidrofluoralcano (HFA). Esta reformulação para o uso dos corticosteroides inalados com ou sem LABA resultou em algumas preparações com partículas de muito menor tamanho. O tamanho das partículas do aerossol é um elemento significante na deposição pulmonar, sendo que existe considerável quantidade de evidência de que partículas extrafinas terão maior chance de se depositar nas vias distais, podendo melhorar a função destas pequenas vias aéreas, quando comparadas às partículas maiores de aerossol38. Isto pode ser clinicamente relevante, especialmente para pacientes com asma de difícil controle. Os trabalhos demonstram efetivamente que os dispositivos que usam o gás propelente CFC têm partículas que cuja deposição pulmonar não excede 20%, enquanto que 80% ficam na orofaringe. Algumas das preparações que usam o propelente HFA têm partículas de 1,1 µm em média e podem se depositar em taxas de 50% ou mais nos pulmões, reduzindo a deposição em orofaringe a 30% ou menos. Quando se usa beclometasona em propelente HFA, a deposição pulmonar é em torno de 52%39-40. Os resultados para HFA-ciclesonida41 e HFA-flunisolida42 são bastante semelhantes, mas isso não foi demonstrado para fluticasona ou mometasona. Outra vantagem dos propelentes HFA é que a névoa fica mais tempo em suspensão nas vias aéreas, o que favorece pacientes com falta de coordenação, possibilitando uma maior deposição pulmonar43. Quando usados em crianças de 5 a 17 anos de idade, utilizando espaçador, o propelente HFA proporcionou deposição de aproximadamente 57%44-45. Sobre a questão se os corticosteroides usados agiriam por efeito anti-inflamatório tópico local ou por absorção e efeito sistêmico, alguns trabalhos foram realizados e concluíram que o efeito era anti-inflamatório local e não por absorção46-47. A respeito da questão de absorção e efeitos sistêmicos, este tópico foi extensamente pesquisado, utilizando várias técnicas para avaliar o efeito sobre o eixo hipotálamo-pituitária-suprarenal, metabolismo ósseo e crescimento das crianças. Como aconteceu com o uso de corticosteroides inalados anteriores, o uso regular do HFA-beclometasona em crianças não aumentou os riscos de efeitos sistêmicos quando comparado ao uso de CFC antigos, com exceção de retardo na velocidade de crescimento48-50. Os consensos internacionais atuais para o controle da asma recomendam que HFA-beclometasona deve ser considerada igualmente efetiva a HFA-fluticasona em doses idênticas51-52. Também surgiu a ideia de que estes novos compostos pudessem levar a um controle mais efetivo da asma e em menores doses. Esta hipótese foi estudada em pelo menos 3 estudos clínicos que concluíram que HFA-beclometasona produz um controle da asma em menores doses que CFC-beclometasona, porém não conseguiram quantificar este efeito53-55. Outros trabalhos utilizando técnicas que estudam as pequenas vias aéreas, tais como tomografia computadorizada de alta resolução56, ou estudo do volume de fechamento/capacidade vital57, ou oscilometria de impulso58, concluíram que HFA-beclometasona produziu melhor resultado clínico no tratamento do que CFC-beclometasona.
Estudo in vitro comparou tamanho de partículas de fluticasona 125 µm (suspensão em propelente HFA), budesonida 200 µm (suspensão em propelente CFC), beclometasona 100 µm (solução em propelente HFA) e ciclesonida 160 µm (solução em propelente HFA) através de técnica de difração a laser. Os resultados demonstraram que o diâmetro médio das partículas de budesonida foi de 3,5 µm; fluticasona 2,8 µm; beclometasona e ciclesonida ambos com 1,9 µm, sendo todos estes produtos comercializados no Brasil59.
CONCLUSÕES
Recentes evidências demonstram que anormalidades nas pequenas vias aéreas têm papel importante na expressão clínica da asma. Técnicas pouco invasivas, incluindo medidas de fluxo aéreo, estimativas do aprisionamento de ar nos pulmões, dosagem do óxido nítrico alveolar (NO), impedância respiratória, técnicas de imagem e nariz eletrônico podem atualmente ser utilizadas para avaliar as pequenas vias aéreas. Medicações inalatórias para o controle da asma contendo o propelente HFA em aerossóis dosimetrados constituem-se em avanço significativo, por permitirem a geração de partículas menores do que as geradas nos aerossóis com CFC. Partículas menores atingem as pequenas vias aéreas em maior extensão e depositam-se menos na orofaringe. Este padrão de deposição parece estar associado a melhor relação entre eficácia e tolerabilidade.
REFERÊNCIAS
1. Ranga V, Kleinerman J. Structure and function of small airways in health and disease. Arch Pathol Lab Med. 1978;102:609-17.
2. Usmani OS, Barnes PJ. Assessing and treating small airways disease in asthma and chronic obstructive pulmonary disease. Annals Med. 2012;44:146-56.
3. Aikawa T, Shimura S, Sasaki H, et al. Marked goblet cell hyperplasia with mucus accumulation in the airways of patients who died of severe acute asthma attack. Chest. 1992;101:916-21.
4. Dunnill MS. The pathology of asthma with special reference to changes in the bronchial mucosa. J Clin Pathol. 1960;13:27-33.
5. Kuyper LM, Pare PD, Hogg JC, et al. Characterization of airway plugging in fatal asthma. Am J Med. 2003;115:6-11.
6. Carroll N, Cooke C, James A. The distribution of eosinophils and lymphocytes in the large and small airways of asthmatics. Eur Respir J. 1997;10:292-300.
7. Magalhães SS, Santos MA, Silva OM, et al. Inflammatory cell mapping of the respiratory tract in fatal asthma. Clin Exp Allergy. 2005;35:602-11.
8. Shiang C, Mauad T, Senhorini A, et al. Pulmonary periarterial inflammation in fatal asthma. Clin Exp Allergy. 2009;39:1499-507.
9. Mauad T, Silva LF, Santos MA, et al. Abnormal alveolar attachments with decreased elastic fiber content in distal lung in fatal asthma. Am J Respir Crit Care Med. 2004;170:857-62.
10. Hamid QA, Canção Y, Kotsimbos TC, et al. Inflammation of small airways in asthma. J Allergy Clin Immunol. 1997;100:44-51.
11. Minshall EM, Hogg JC, Hamid QA. Cytokine mRNA expression in asthma is not restricted to the large airways. J Allergy Clin Immunol. 1998;101:386-90.
12. Taha RA, Minshall EM, Miotto D, et al. Eotaxin and monocyte chemotactic protein-4 mRNA expression in small airways of asthmatic and nonasthmatic individuals. J Allergy Clin Immunol. 1999;103:476-83.
13. Kraft M, Martin RJ, Wilson S, et al. Lymphocyte and eosinophil influx into alveolar tissue in nocturnal asthma. Am J Respir Crit Care Med. 1999;159:228-34.
14. Agache I, Akdis C, Jutel M, Virchow JC. Untangling asthma phenotypes and endotypes. Allergy. 2012;67(7):835-46.
15. Siroux V, Basagaña X, Boudier A, et al. Identifying adult asthma phenotypes using a cluster approach. Eur Resp J. 2011;38(2):310-7.
16. Sorkness RL, Bleecker ER, Busse WW, et al. Lung function in adults with stable but severe asthma: air trapping and incomplete reversal of obstruction with bronchodilation. J Appl Physiol. 2008;104:394-403.
17. McFadden ER Jr.,Kiker R, Holmes B, et al. An assessment of the tests of peripheral airway function. Am J Med. 1974;57:171-82.
18. Laurent F, Latrabe V, Raherison C, et al. Functional significance of air trapping detected in moderate asthma. Eur Radiol. 2000;10:1404-10.
19. Goldin JG, McNitt-Gray MF, Sorenson SM, et al. Airway hyperreactivity: assessment with helical thin-section CT. Radiology. 1998;208:321-9.
20. Beigelman-Aubry C, Capderou A, Grenier PA, et al. Mild intermittent asthma: CT assessment of bronchial cross-sectional area and lung attenuation at controlled lung volume. Radiology. 2002;223:181-7.
21. Ueda T, Niimi A, Matsumoto H, e t al. Role of small airways in asthma: investigation using high-resolution computed tomography. J Allergy Clin Immunol. 2006;118:1019-25.
22. Farah, CS, King, GG, Brown NJ, et al. The role of the small airways in the clinical expression of asthma in adults. J Allergy Clin Immunol. 2012;129(2):381-7.
23. Bjermer L. Targeting small airways, a step further in asthma management. Clin Respir J. 2011;5:131-5.
24. Costa E, Rizzo JA, Souza-Machado A, França AT, Sano F, et al. Marcadores inflamatórios no monitoramento do controle da asma: revisão. Rev Bras Alerg Imunopatol. 2011;34:193-202.
25. Zietkowski Z, Skiepko R, Tomasiak-Lozowska MM, Bodzenta-Lukaszyk A. Anti-IgE therapy with omalizumab decreases endothelin-1 in exhaled breath condensate of patients with severe persistent allergic asthma. Respiration. 2010;80:534-42.
26. Zietkowski Z, Tomasiak-Lozowska MM, Skiepko R, Zietkowska E, Bodzenta-Lukaszyk A. Eotaxin-1 in exhaled breath condensate of stable and unstable asthma patients. Respir Res. 2010;11:110.
27. Zietkowski Z, Skiepko R, Tomasiak-Lozowska MM, Lenczewska D, Bodzenta-Lukaszyk A. Rantes in exhaled breath condensate of patients with severe persistent allergic asthma during omalizumab therapy. Int Arch Allergy Immunol. 2011;154:25-32.
28. Sethi JM, White AM, Patel SA, Dinella JV, Calhoun WJ, Choi AM: Bronchoprovocation testing in asthma: effect on exhaled monoxides. J Breath Res. 2010;4:47-104.
29. Montuschi P, Santonico M, Mondino C, et al. Diagnostic Performance of an Electronic Nose, Fractional Exhaled Nitric Oxide, and Lung Function Testing in Asthma. Chest. 2010;137(4):790-6.
30. Cruz AA, Ponte EV. Inflamação nas pequenas vias aéreas em asmáticos. Rev Bras Alerg Imunopatol. 2003;26(1):25-32.
31. Sturton G, Persson C, Barnes PJ. Small airways: an important but neglected target in the treatment of obstructive airway diseases. Trends Pharmacol Sci. 2008;29(7):340-5.
32. Leach C, Cólice GL, Luskin A. Particle size of inhaled corticosteroids: does it matter? J Allergy Clin Immunol. 2009;124:Suppl.6,S88-S93.
33. Usmani OS, Biddiscombe MF, Barnes PJ. Regional lung deposition and bronchodilator response as a function of beta2-agonist particle size. Am J Respir Crit Care Med. 2005;172(12):1497-504.
34. Kraft M. The distal airways: are they important in asthma? Eur Respir J. 1999;14(6):1403-17.
35. Leach CL, Davidson PJ , Boudreau RJ . Improved airway targeting with the CFC-free HFA-beclomethasone metered-dose inhaler compared with CFC-beclomethasone. Eur Respir J. 1998;12(6):1346-53.
36. Kobayashi Y, Mercado N, Miller-Larsson A, Barnes PJ. Increased corticosteroid sensitivity by a long acting β2 agonist formoterol via β2 adrenoceptor independent protein phosphatase 2A activation. Pulm Pharmacol Ther. 2012;25(3):201-7.
37. Adcock JM, Gilbey T,Gelder CM, Chung KF, Barnes PJ. Glucocorticoid receptor localization in normal and asthmatic lung. Am J Resp Crit Care Med. 1996;154:771-82.
38. Burgel PR. The role of small airways in obstructive airway diseases. Eur Respir Rev. 2011;119:23-33.
39. Leach C. Targeting inhaled steroids. Int J Clin Pract Suppl. 1998;96:23-7.
40. Leach CL. Improved delivery of inhaled steroids to the large and small airways. Resp Med. 1998;92(suppl A):3-8.
41. Leach CL, Bethke TD, Boudreau RJ, Hasselquist BE, Drollmann A, Davidson P et al. Two-dimensional and three-dimension imaging show ciclesonide has high lung deposition and peripheral distribution: a nonrandomized study in health volunteers. J Aerosol Med. 2006;19:117-26.
42. Richards J, Hirst P, Pitcairn G, Mahashabde A, Abramowitz W, Nolting A, et al. Deposition and pharmacokinetics of flunisolide delivered from pressurized inhalers containing non CFC and CFC propellants. J Aerosol Med. 2001;14:197-208.
43. Leach C. Effect of formulation parameters on hydrofluoroalkane-beclomethasone dipropionate drug deposition in humans. J Allergy Clin Immunol. 1999;104(suppl):S250-2.
44. Devadason SG, Huang T, Walker S, Troedson R, Le Soeuf PN. Distribution of technetium-99m-labelled QVAR delivered using an Autohaler device in children. Eur Resp J. 2003;21:1007-11.
45. Roller CM, Zang G, Troedson RG, Leach CL, Le Souef PN, Devadason SG. Spacer inhalation technique and deposition of extrafine aerosol in asthmatic children. Eur Resp J. 2007;29:299-306.
46. Lawrence M, Wolfe J, Webb DR, Chervinsky P, Kellerman D, Shaumberg JP, et al. Efficacy of inhaled fluticasone propionate in asthma results from topical and not from systemic activity. Am J Respir Crit Care Med. 1997;156:744-51.
47. Haley KJ, Sunday ME, Wiggs BR, Kozakewich HP, Reilly JJ, Mentzer SJ, et al. Inflammatory cell distribution within and along asthmatics airways. Am J Respir Crit Care Med. 1998;158:565-72.
48. Vanden Burgt JA, Busse WW, Martin RJ, SzeflerSJ, Donnell D. Efficacy and safety overview of a new inhaled corticosteroid, QVAR (hydrofluoralkane-beclomethasone extrafine inhalation aerosol) in asthyma. J Allergy Clin Immunol. 2000;106:1209-26.
49. van Schayck CP, Donnell D. The efficacy and safety of QVAR (hydrofluoroalkane-beclomethasone dipropionate extrafine aerosol) in asthma(Part 2):clinical experience in children. Int J Clin Pract. 2004;58:786-94.
50. Harrison LI, Colice GL, Donnell D, Soria I, Dockhorn R. Adrenal effects and pharmacokinetics of CFC-free beclomethasone dipropionate: a 14-day dose response study. J Pharm Pharmacol. 1999;51:263-9.
51. Expert Panel Report 3: Guidelines for Diagnosis and Treatment of Asthma. Clinical Practice Guidelines. National Heart Lung and Blood Institute(US). 2007. NIH Publication Number07-4051.Disponível em: www.ncbi.nlm.nih.gov/books/NBK7232/ .
52. Global Initiative for Asthma (GINA) guidelines - updated 2011. Disponível em: http://www.ginasthma.com. Acessado em: 11/02/2013.
53. Gross G, Thompson PJ, Chervinsky P,Vanden Burgt J. Hydrofluoroalkane-134a beclomehtasone dipropionate, 400 microg is as effective as chlorofluorocarbon beclomethasone dipropionate, 800 microg. for the treatment of moderate asthma. Chest. 1999;115:343-51.
54. Davies RJ, Stampone P, O'Connor BJ. Hydrofluoroalkane 134a beclomethasone dipropionate extrafine aerosol provides equivalent asthma control to chlorofluorocarbon beclomethasone dipropionate at approximately half total daily dose. Respir Med. 1998;92(suppl A):23-31.
55. Juniper EF, Price DB, Stampone PA, Creemers JP, Mol SJ, Fireman P. Clinically important improvements in asthma-specific quality of life, but no difference in conventional clinical indexes in patient changed from conventional beclomethasone dipropionate to approximately half the dose of extrafine beclomethasone dipropionate. Chest. 2002;121:1824-32.
56. Goldin JG, Tashkin DP, Kleerup EC, Greaser LE, Haywood UM ,Sayre JW, et al. Comparative effects of hydrofluoroalkane beclomethasone dipropionate inhalation on small airways: assessment with functional helical thin-section computed tomography. J Allergy Clin Immunol. 1999;104(suppl):S258-67.
57. Thongngarm T, Silkoff PE, Kossack WS, Nelson HS. Hydrofluoroalkane-134A beclomethasone dipropionate or chlorofluorocarbon fluticasone: effect on small airways in poorly controlled asthma. J Asthma. 2005;42:257-63.
58. Yamaguchi M, Niimi A, Ueda T, Takemura M, Matsuaoka H, Jinnai M, et al. Effect of inhaled corticosteroids on small airways in asthma: investigation using impulse oscillometry. Pulm Pharmacol Ther. 2009;22:326-32.
59. de Vries TW, Rottier BL, Gjaltema D, Hagedoorn P, Frijlink HW, de Boer AH. Comparative in vitro evaluation of four corticosteroid metered dose inhalers: Consistency of delivered dose and particle size distribution. Respir Med. 2009;103(8):1167-73.



