Número Atual: Julho-Agosto 2013 - Volume 1 - Número 4
- Imprimir
- Indicar
- Estatísticas
- (0)
Comentários - Como Citar
- Download da Citação
- Artigos Relacionados
- Outros do Autor
Artigo de Revisão
Anafilaxia e urticárias físicas
Anaphylaxis and physical urticarias
Mario Geller
DOI: 10.5935/2318-5015.20130025
MD, MACP. Academia de Medicina do Rio de Janeiro (Membro Titular). Clínica Geller de Alergia e Imunologia, Rio de Janeiro, RJ
Endereço para correspondência:
Mario Geller
E-mail: gellerm@attglobal.net
Submetido em 14/11/2013.
Aceito em 19/11/2013.
Nao foram declarados conflitos de interesse associados à publicaçao deste artigo.
RESUMO
As urticárias físicas sao condiçoes clínicas associadas a disfunçao mastocitária, com diminuiçao do limiar para liberaçao de substâncias vasoativas por exposiçao a estímulos físicos externos. Fatores físicos desencadeantes incluem: fatores mecânicos, térmicos, os relacionados aos exercícios, à exposiçao ao sol, ou aquagênicos. Extremos de temperatura (frio e calor), pressao, trauma, vibraçao, contato com a água, com a luz solar, e exercícios aeróbicos (com e sem dependência alimentar), constituem desencadeantes para estas alergias físicas. Vários tipos de urticárias físicas podem coexistir em um mesmo paciente. As urticárias físicas ocorrem em cerca de 1/5 dos pacientes com urticária crônica espontânea. Podem causar anafilaxia potencialmente fatal. Sao aqui discutidos o diagnóstico diferencial, os testes confirmatórios e a terapia atual disponível para urticárias físicas.
Descritores: Anafilaxia, urticárias físicas, disfunçao mastocitária, testes diagnósticos, dessensibilizaçao.
ANAFILAXIA: CONSIDERAÇOES GERAIS
A anafilaxia é uma reaçao alérgica grave e rápida, sendo potencialmente fatal1. Acomete 1-2% da populaçao mundial2. A sua prevalência depende da localizaçao geográfica, sexo, atopia e de fatores socioeconomicos. Tem sido demonstrado que a vitamina D tem um papel protetor na prevalência da anafilaxia3. Pode ou nao ter causa imunológica. Os quadros anafiláticos com etiologia imunológica podem ou nao ser mediados pela IgE. Os antígenos associados à anafilaxia mediada por IgE incluem alimentos, medicamentos, látex, líquido seminal, imunoterapia antialérgica e as ferroadas de insetos da classe Himenóptera. Os casos nao-mediados por IgE incluem anafilaxia por agregados imunes (gamaglobulina intravenosa) e por ativaçao de complemento/sistema da coagulaçao (hemoderivados). A anafilaxia sem causa imunológica definida inclui as alergias/urticárias físicas e as induzidas por exercício, entre outras. Recentemente alguns casos rotulados de anafilaxia idiopática tardia (3-6 horas) após a ingestao de carne vermelha de vaca, porco e carneiro foram atribuídos a IgE antiepítopos de oligossacarídeos (galactose-alfa-1,3-galactose)4-6. Todos os casos de anafilaxia devem ser encaminhados para avaliaçao alergológica e receber a prescriçao de epinefrina autoinjetora7. A anafilaxia pode ser unifásica, bifásica/multifásica, contínua e fatal8-14. Os fatores de risco para as anafilaxias atípicas e fatais incluem: o uso de beta-bloqueadores, doenças cardiovasculares e pulmonares crônicas, idade avançada, mastocitose sistêmica/urticária pigmentosa, síndrome da ativaçao mastocitária monoclonal (clonalidade mastocitária com fenótipos hiper-responsivos), a elevaçao basal da triptase sérica acima de 13,4 ng/mL, o binômio alergia alimentar/asma, o nao emprego terapêutico da epinefrina ou a sua subutilizaçao ou mesmo administraçao tardia nos quadros de anafilaxia15-20. Aparentemente os corticoides nao previnem as complicaçoes atípicas da anafilaxia. Estes casos graves requerem observaçao hospitalar por pelo menos 24 horas. O tratamento da anafilaxia inclui: epinefrina IM na face ântero-lateral da coxa, anti-histamínicos anti-H1, corticoides, suporte cardiorrespiratório, podendo também ser usados anti-histamínicos anti-H2, reposiçao volêmica, vasopressores, broncodilatadores inalatórios, aminofilina e glucagon parenteral. A anafilaxia ocorre por desgranulaçao maciça de mastócitos. Demonstrou-se que a elevaçao de IL-33 sem relaçao com a atopia estava associada aos quadros graves de anafilaxia potencialmente fatais, e que estes sao resultado da rápida desgranulaçao mastocitária21. Alergia alimentar induzindo anafilaxia em pacientes asmáticos constitui um quadro grave importante, pois pode evoluir mal22-25. O chamado "estado de mal anafilático", refratário à epinefrina, está associado à elevaçao do fator de ativaçao plaquetária (PAF), e pode ser controlado com a administraçao endovenosa de azul de metileno.
URTICARIAS FISICAS
As urticárias ou alergias físicas sao dermatoses com disfunçao mastocitária, onde há diminuiçao do limiar para a desgranulaçao citoplasmática dos mediadores de anafilaxia, decorrente da estimulaçao por fatores físicos ambientais e/ou corporais26-27. Os fatores físicos desencadeadores incluem: fatores mecânicos, térmicos, os relacionados aos exercícios (com e sem dependência alimentar), solares ou aquagênicos28. Extremos de temperatura, pressao, trauma, vibraçao, contato com a água, luz solar e os exercícios aeróbicos constituem fatores desencadeantes destas alergias físicas29.
Vários tipos de urticárias físicas podem coexistir em um mesmo paciente30. As urticárias físicas ocorrem em cerca de 17% dos pacientes com urticária crônica27. As alergias físicas sao mais frequentes nos adultos jovens, podem ser localizadas ou difusas, clássicas ou atípicas, adquiridas ou familiares, com ou sem participaçao da IgE, de duraçao variável, podendo agravar-se com o estresse, e desaparecer espontaneamente31. O tratamento destas dermatoses consiste na prevençao dos fatores desencadeantes e no uso de anti-histamínicos, sendo que em situaçoes especiais também o emprego de medicaçoes anti-inflamatórias (corticoides ou outros agentes imunomoduladores) pode se fazer necessário. Há o potencial da dessensibilizaçao física gradual e escalonada (induçao de tolerância), sempre sob supervisao médica especializada e com segurança. Há novas estratégias terapêuticas32-34. Diagnósticos precisos levam ao controle bem sucedido das urticárias físicas. Quando a urticária física está associada à urticária crônica espontânea/idiopática há menor chance de remissao.
Urticária colinérgica
A urticária colinérgica constitui 5% das urticárias crônicas e 30% das urticárias físicas. Acomete adultos jovens, geralmente entre 10-30 anos, e é também denominada de urticária generalizada pelo calor. As lesoes de urticária sao classicamente bem pequenas (puntiformes), 1-3 mm (Figura 1), com um halo eritematoso adjacente configurando uma aparência de "ovo frito ou estalado"35-36. Ela surge quando a temperatura corporal aumenta, geralmente menos do que 1 ºC, e pode ser desencadeada ativamente por exercícios ou passivamente por banhos quentes, uso de agasalhos pesados, ingestao de alimentos condimentados, e também por estresse. Por razoes desconhecidas, a febre (pirógenos endógenos) nao precipita a urticária colinérgica. Pacientes portadores de anidrose podem apresentar a urticária colinérgica, demonstrando que apenas o suor nao é essencial para a sua ocorrência. Nesta alergia física há desgranulaçao mastocitária com a liberaçao da histamina. É sugerida a secreçao de acetilcolina nos nervos periféricos, uma vez que bloqueios neurais com anestésicos locais previnem o seu surgimento. O teste intradérmico com 0,01 mg de cloreto de metacolina (mecolil) diluido em 0,1 mL de soro fisiológico é positivo em 1/3 dos casos, com o surgimento de urticária central rodeada por pequenas lesoes urticadas periféricas satélites. Exercícios em ambiente aquecido por 10-15 minutos costumam desencadear esta urticária física. O mesmo ocorre com a imersao na banheira fisioterápica de Hubbard contendo água a 40 ºC. A urticária colinérgica também pode ser classificada em dois subgrupos: nao-folicular, com o teste intradérmico com o soro autólogo negativo, porém com o do suor autólogo bastante positivo; e folicular, com o teste intradérmico com o soro autólogo bastante positivo, porém com o do suor autólogo fracamente positivo37. Foi documentada a hiper-responsividade brônquica nestes pacientes através de testes de broncovocaçao positivos com o mecolil (cloreto de metacolina), confirmando assim o perfil colinérgico desta dermatose38. O tratamento clássico é a hidroxizina, 100-200 mg/dia em adultos. Anti-histamínicos pouco ou nao sedantes também podem ser utilizados com sucesso. Pode-se associar a ciproheptadina quando coexistir a alergia física pelo frio. Há relato de caso de controle da urticária colinérgica com omalizumabe39. A dessensibilizaçao nesta urticária física nao costuma ser bem sucedida.
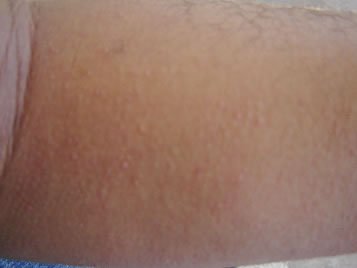
Figura 1 - Urticária colinérgica
Dermografismo
O dermografismo ou urticária factícia é a urticária física mais frequente (2-5% da populaçao). Ocorre após trauma ou fricçao na pele (Figura 2). Foi demonstrada a liberaçao mastocitária da histamina. Pode ser reproduzido quando se faz um estímulo cutâneo mecânico com objeto obtuso. Esta alergia física pode durar dias, meses e mesmo anos. O estresse está comumente presente. Pode surgir após uma infecçao viral. É a urticária física mais frequentemente associada à urticária crônica espontânea. O diagnóstico diferencial inclui a urticária pigmentosa (variante da mastocitose sistêmica), mais prevalente em crianças. Pode ser imediato (cerca de 5 minutos), tardio (4-6 horas) e criodependente (após o esfriamento cutâneo). O tratamento inclui os anti-histamínicos anti-H1 clássicos e os pouco ou nao sedantes (cetirizina, loratadina, fexofenadina, bilastina, entre outros). A utilizaçao de anti-H2 é controversa. Os corticoides sao muito eficazes no controle do dermografismo tardio associado à urticária e angioedema por pressao tardios40.

Figura 2 - Dermografismo
Urticária e angioedema tardios por pressao
A urticária e o angioedema por pressao tardios apresentam edema frequentemente associado ao eritema cutâneo urticariforme, tipicamente nao ou pouco pruriginoso, com importante desconforto doloroso em queimaçao. Há grande comprometimento na qualidade de vida destes pacientes. A histopatologia cutânea mostra infiltrado inflamatório perivascular, com predomínio de células mononucleares, e edema associado na derme41. O dermografismo tardio costuma estar presente. As lesoes acometem frequentemente as palmas das maos (Figura 3), plantas dos pés, cinturas pélvica e escapular, e sao acompanhadas por sintomas constitucionais (febre, fadiga, cefaleia, mialgias e artralgias). Estas manifestaçoes clínicas podem perdurar por 24-48 horas. É possível que as cininas sejam os principais agentes responsáveis pela sintomatologia de ardência apresentada. Há ativaçao da E-selectina e aumento de IL-6, IL-3 e TNF-alfa. Nao há depósitos cutâneos de complemento ou imunoglobulinas. Pode haver leucocitose com desvio à esquerda, e elevaçao dos marcadores inflamatórios (velocidade de hemossedimentaçao das hemácias e proteína C-reativa) nas agudizaçoes. Os fatores desencadeantes incluem: roupas, cintos e sapatos apertados, bater palmas, longas caminhadas, sentar em superfícies duras por períodos prolongados, transportar objetos pesados nos ombros, relaçoes sexuais, e o emprego vigoroso das maos com martelos e outras ferramentas similares. O diagnóstico desta alergia física pode ser confirmado com o dermatografômetro ou pela pressao exercida por um peso de aproximadamente 7 kg no antebraço ou coxa, por pelo menos 20-30 minutos, observando-se a resposta provocativa nas 4-8 horas subsequentes. Os anti-histamínicos nao sao eficazes, e a sua associaçao com os anti-inflamatórios nao-esteroidais pode ser útil em alguns raros casos42. Os corticoides (prednisona/prednisolona) sao bastante eficazes, empregados pela manha e se possível em dias alternados. Especula-se o possível uso da ciclosporina, substitutiva aos corticoides, porém ainda sem documentaçao na literatura. A dapsona (4-4'-diamino-difenil-sulfona/DDS) é atualmente uma alternativa bastante promissora43-44. Antes de se prescrever a dapsona deve-se dosar a G6PD (glicose-6-fosfato-desidrogenase), para se prevenir as complicaçoes de anemia hemolítica nos portadores desta deficiência enzimática. Há relatos de casos de benefício na urticária e angioedema tardios por pressao com anti-TNF-alfa (etanercept subcutâneo)45, omalizumabe46, e antagonista do receptor de IL-1 (anakinra intramuscular)47. Atualmente a primeira medicaçao de eleiçao nesta condiçao, e também poupadora de corticoides, é a dapsona. Pode haver anemia hemolítica e metahemoglobinemia já nas primeiras semanas de tratamento com a dapsona, justificando, portanto, a avaliaçao laboratorial hematológica pertinente com maior frequência.
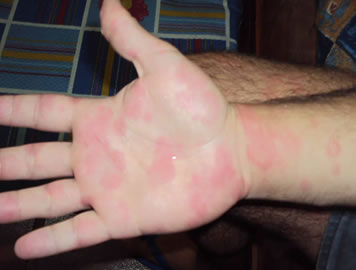
Figura 3 - Urticária tardia por pressao
Urticária ao frio
Formas adquiridas
- Primária/Idiopática
- Secundárias (crioproteínas)
- Atípicas
Familiar
A urticária ao frio ocorre pelo contato com líquidos e alimentos gelados, água e superfícies frias, e pela exposiçao ao meio ambiente esfriado (ar e vento). Pode ser adquirida (primária ou idiopática, secundária e atípicas) e familiar (síndrome familiar autoinflamatória pelo frio, que é autossômica dominante). Costuma ocorrer maciça liberaçao de mediadores citoplasmáticos dos mastócitos, induzindo consequentemente quadros anafiláticos potencialmente fatais33. Recomenda-se que estes pacientes nao nadem sozinhos nas águas frias de piscinas, praias, lagos, rios, cachoeiras, e que portem sempre epinefrina autoinjetora. Após a estimulaçao pelo frio ocorre prurido, eritema e edema, associados à urticária. Este quadro piora com o reaquecimento cutâneo. Felizmente o edema de glote nao é comum. A hipotensao arterial, potencialmente grave, está relacionada à liberaçao de histamina48. Pode-se diagnosticar a urticária ao frio através da colocaçao de um cubo de gelo na regiao volar do antebraço por 5 minutos, e observar o aparecimento de urticária localizada nos 10 minutos subsequentes, coincidindo portanto com o reaquecimento cutâneo (Figura 4). Pode-se também mergulhar as maos do paciente em água a 0 ºC (água com gelo) por 5-10 minutos, e acompanhar, após o reaquecimento, o surgimento desta urticária, porém com risco de anafilaxia. Quanto menor o tempo para o aparecimento da urticária após estas estimulaçoes pelo frio, pior é o prognóstico (teste do tempo de crioestimulaçao)49. Há modernamente o TempTest, aparelho utilizando o efeito termoelétrico Peltier, estabelecendo com precisao o limiar de provocaçao positiva pelo frio, sendo também empregado no acompanhamento do controle clínico desta urticária física50. A coleta de sangue venoso dos braços após a imersao das maos em água gelada demonstrou a liberaçao de prostaglandina D2, histamina, fator de ativaçao plaquetária e do fator de quimiotaxia neutrofílico51. A modalidade de urticária ao frio mais comum é a idiopática, acometendo geralmente adolescentes e adultos jovens. Há modalidades secundárias desta alergia física associadas a várias condiçoes infecciosas (infecçoes virais e sífilis), autoimunes e neoplásicas, que apresentam crioproteínas séricas (crioglobulinas, crioaglutininas e criofibrinogênio). Há 6 subtipos de urticárias ao frio atípicas.
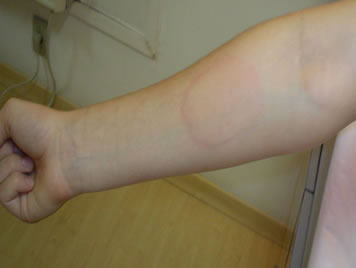
Figura 4 - Teste do cubo de gelo positivo
Urticária ao frio: formas atípicas
- Sistêmica
- Criocolinérgica
- Dermografismo criodependente
- Tardia
- Localizada
- Reflexa
Os testes clássicos de provocaçao ao frio sao positivos nas formas primárias e secundárias, e negativos nas formas atípicas e familiar52-53. A síndrome familiar autoinflamatória pelo frio (mutaçao no gene CIAS1, responsável pela produçao de criopirina, inibidor da síntese de IL-1) pode ser tratada com o antagonista do receptor de IL-1 (anakinra intramuscular)54, e com o anticorpo monoclonal seletivo anti-IL-1-beta (canakinumab subcutâneo). A conduta na urticária ao frio inclui a prevençao, porte de epinefrina autoinjetável, anti-histamínicos clássicos e em especial a ciproheptadina e a hidroxizina, e também os anti-histamínicos pouco ou nao sedantes, em especial a desloratadina34, bilastina, a doxepina (açoes anti-H1 e anti-H2), e raramente os antileucotrienos. A anti-IgE (omalizumabe) pode ser útil nos casos refratários aos tratamentos convencionais55. A dessensibilizaçao física pode ser empregada, cautelosamente, e com bons resultados, embora temporários.
Urticária pelo calor
A urticária pelo calor pode ser localizada (adquirida e familiar) ou generalizada (colinérgica). A modalidade localizada é muito rara, e as lesoes urticadas surgem, em minutos, apenas nos locais termoestimulados. O teste provocativo confirmatório consiste em aplicar um tubo de ensaio contendo água a 44 ºC sobre a regiao volar do antebraço do paciente por 4-5 minutos56. Há liberaçao mastocitária de histamina, fator quimiotáxico neutrofílico e prostaglandina D257. Pode ocorrer ativaçao do sistema alternativo de complemento. A dessensiblizaçao térmica pode ser obtida através da estimulaçao física cautelosa e escalonada. Foi descrita uma variante familiar com manifestaçoes tardias58. Recomenda-se nesta urticária física a prevençao e a utilizaçao de antihistamínicos anti-H1, e em especial a hidroxizina, além das tentativas de dessensibilizaçao térmica59.
Urticária e angioedema vibratórios
É uma alergia física rara, hereditária (autossômica dominante)60 ou adquirida61. O gatilho é um estímulo vibratório: toalhas mecânicas, andar a cavalo, pilotar motocicletas, moer grama, utilizar furadeiras, entre outros. O angioedema pode estar isolado ou acompanhado de urticária. Aparece minutos após a estimulaçao cutânea e apresenta relaçao direta com a intensidade do processo vibratório indutor. Manifestaçoes clínicas sistêmicas e elevaçao da histamina foram observadas. Faz-se a confirmaçao diagnóstica aplicando um vortex vibratório no antebraço do paciente por 5 minutos, e observando-se a resposta positiva obtida (aumento da circunferência do braço ipsilateral). Empregam-se os anti-histamínicos anti-H1 para o controle clínico. A dessensibilizaçao física pode ser bem sucedida e induzir tolerância. Aspirina e anti-inflamatórios nao esteroidais podem ser fatores desencadeantes.
Urticária aquagênica
É uma urticária física muito rara. A água, em qualquer temperatura, pode causá-la após o contato cutâneo. Nao há manifestaçoes sistêmicas. A histamina plasmática encontra-se elevada. É idiopática e adquirida. Questiona-se o papel patogênico da acetilcolina nas fibras nervosas das glândulas sudoríparas (modalidade neurogênica). Faz-se o diagnóstico através da provocaçao cutânea com água, através de compressas. Os anti-histamínicos apresentam bons resultados nesta alergia física62.
Urticária solar
Tipo I (290-320 nm, IgE)
Tipo II (320-400 nm)
Tipo III (400-500 nm)
Tipo IV (290-700 nm, IgE)
Tipo V (280-500 nm)
Tipo VI (protoporfiria eritropoietica/deficiência de ferroquelatase)
O fator inductor desta alergia física é a luz solar com os seus vários espectros de radiaçao (6 subtipos). Em minutos surgem: prurido, eritema, urticária e/ou angioedema63. Pode ocorrer anafilaxia. Acomete adultos jovens em regioes ensolaradas e tropicais. Pode haver transferência sérica passiva64. Os testes fotobiológicos confirmatórios (fotoestimulaçao seletiva com os diferentes espectros da luz solar) podem ajudar a estabelecer o diagnóstico preciso. O tratamento inclui: prevençao da exposiçao solar, uso de filtros solares bloqueadores, vidraças com proteçao solar, anti-histamínicos em especial a hidroxizina e os anti-H1 pouco ou nao sedantes, cloroquina, betacaroteno e retinoides (isotretinoína e acitretina), e ocasionalmente os corticoides. A tolerância pode ser obtida com a dessensibilizaçao física através de fototerapia específica65,66. Há um caso de benefício parcial na urticária solar com omalizumabe67.
A anafilaxia induzida por exercícios, com e sem dependência alimentar, é uma modalidade de urticária/alergia física, e foi recentemente detalhada68.
As urticárias físicas merecem atençao precisa quanto ao seu diagnóstico diferencial e modernos tratamentos69.
AGRADECIMENTO
Agradeço à Dra Luisa Karla Arruda pela cessao das Figuras 1 e 2.
REFERENCIAS
1. Decker WW, Campbell RL, Manivannan V, Luke A, et al. The etiology and incidence of anaphylaxis in Rochester, Minnesota: A report from the Rochester Epidemiology Project. J Allergy Clin Immunol. 2008;122:1161-5.
2. Lieberman P. Epidemiology of anaphylaxis. Curr Opin Allergy Clin Immunol. 2008;8:316-20.
3. Camargo CA Jr, Clark S, Kaplan MS, Lieberman P, Wood RA. Regional differences in EpiPen prescriptions in the United States: The potential role of Vitamin D. J Allergy Clin Immunol. 2007;120:131-6.
4. Commins SP, Platts-Mills TA. Delayed anaphylaxis to red meat in patients with IgE specific for galactose alpha-1,3-galactose (alphagal). Curr Allergy Asthma Rep. 2013;13(1):72-7.
5. Commins SP, Kelly LA, Rönmark E, James HR, Pochan SL, Peters EJ, et al. Galactose-α-1,3-galactose-specific IgE is associated with anaphylaxis but not asthma. Am J Respir Crit Care Med. 2012;185(7):723-30.
6. Kennedy JL, Stallings AP, Platts-Mills TA, Oliveira WM, Workman L, James HR, et al. Galactose-α-1,3-galactose and delayed anaphylaxis, angioedema, and urticaria in children. Pediatrics. 2013;131(5):e1545-52.
7. Campbell RL, Luke A, Weaver AL, St Sauver JL, Bergstralh EJ, et al. Prescriptions for self-injectable epinephrine and follow-up referral in emergency department patients presenting with anaphylaxis. Ann Allergy Asthma Immunol. 2008;101:631-6.
8. Lieberman P. Biphasic anaphylaxis. Allergy Clin Immunol Int. 2004;16:241-8.
9. Brady WJ Jr, Bright HL. Occurrence of multiphasic anaphylaxis during a transcontinental air flight. Am J Emerg Med. 1999;17:695-6.
10. Scranton SE, Gonzalez EG, Waibel KH. Incidence and characteristics of biphasic reactions after allergen immunotherapy. J Allergy Clin Immunol. 2009;123:493-8.
11. Stark BJ, Sullivan TJ. Biphasic and protracted anaphylaxis. J Allergy Clin Immunol. 1986;78(1 Pt1):76-83.
12. Brady WJ Jr, Luber S, Carter CT, Guertler A, Lindbeck G. Multiphasic anaphylaxis: an uncommon event in the emergency department. Acad Emerg Med. 1997;4:193-7.
13. Mehr S, Liew WK, Tey D, Tang ML. Clinical predictors for biphasic reactions in children presenting with anaphylaxis. Clin Exp Allergy. 2009;39:1390-6.
14. Lee JM, Greenes DS. Biphasic anaphylactic reactions in pediatrics. Pediatrics. 2000;106:762-6.
15. Toogood JH. Beta-blocker therapy and the risk of anaphylaxis. CMAJ. 1987;136:929-33.
16. Vinuya RZ, Simon MR, Schwartz LB. Elevated serum tryptase levels in a patient with protracted anaphylaxis. Ann Allergy. 1994;73:232-4.
17. Limb SL, Starke PR, Lee CE, Chowdhury BA. Delayed onset and protracted progression of anaphylaxis after omalizumab administration in patients with asthma. J Allergy Clin Immunol. 2007;120:1378-81.
18. Ellis AK, Day JH. Diagnosis and management of anaphylaxis. CMAJ. 2003;169:307-11.
19. Akin C, Scott LM, Kocabas CN, Kushnir-Sukhov N, Brittain E, et al. Demonstration of an aberrant mast cell population with clonal markers in a subset of patients with "idiopathic" anaphylaxis. Blood. 2007;110:2331-3.
20. Metcalfe DD, Schwartz LB. Assessing anaphylactic risk? Consider mast cell clonality. J Allergy Clin Immunol. 2009;123:687-8.
21. Pushparaj PN, Tay HK, H'ng SC, Pitman N, et al. The cytokine interleukin-33 mediates anaphylactic shock. Proc Natl Acad Sci USA. 2009;106:9773-8.
22. Sampson HA, Mendelson L, Rosen JP. Fatal and near-fatal anaphylactic reactions to food in children and adolescents. N Engl J Med. 1992;327:380-4.
23. Simons FER, Frew AJ, Ansotegui IJ, Bochner BS, et al. Risk assessment in anaphylaxis: Current and future approaches. J Allergy Clin Immunol. 2007;120:S2-24.
24. Liew WK, Williamson E, Tang MLK. Anaphylaxis fatalities and admissions in Australia. J Allergy Clin Immunol. 2009;123:434-42.
25. Greenberger PA, Rotskoff BD, Lifschultz. Fatal anaphylaxis: postmortem findings and associated comorbid diseases. Ann Allergy Asthma Immunol. 2007;98:252-7.
26. Geller M, Medeiros Jr M, Geller P. Urticárias físicas: dermatoses com disfunçao mastocitária-classificaçao. An Bras Dermatol. 2001;76(1):105-13.
27. Geller M. Urticárias físicas-atualizaçao. An Bras Dermatol. 1989;64(6):317-9.
28. Orfan NA, Kolski GB. Physical urticarias. Ann Allergy. 1993;71(3):205-12.
29. Gorevic P, Kaplan AP. The physical urticarias. Int J Dermatol. 1980;19(8):417-35.
30. Geller M. Urticária física mista - associaçao de urticária a frio e colinérgica. J Bras Med. 1991;61(1):30-1.
31. Casale TB, Sampson HA, Hanifin J, Kaplan AP, Kulczycki A, Lawrence ID, et al. Guide to physical urticarias. J Allergy Clin Immunol. 1988;82(5 Pt 1):758-63.
32. Medeiros Jr M, Soares ACB, Mendes CMC. Urticária e angioedema: avaliaçao de 793 casos. Rev Bras Alergia Imunopatol. 1999;22:179-87.
33. Medeiros Jr M. Urticária e angioedema. In: Geller M, Scheinberg M, editores. Diagnóstico e tratamento das doenças imunológicas. Rio de Janeiro: Elsevier;2005. p.209-15.
34. Siebenhaar F, Degener F, Zuberbier T, Martus P, Maurer M. High-dose desloratadine decreases wheal volume and improves cold provocation thresholds compared with standard-dose treatment in patients with acquired cold urticaria: A randomized, placebo-controlled, crossover study. J Allergy Clin Immunol. 2009;123:672-9.
35. Kouvis NG, Macmahon RG. Cholinergic urticaria with systemic manifestations. Ann Allergy. 1975;35(3):243-45.
36. Hirschman JV, Lawlor F, English JS, Louback JC, Winkelmann RK, Greaves MW. Cholinergic urticaria: a clinical and histologic study. Arch Dermatol. 1987;123(4):462-7.
37. Fukunaga A, Bito T, Tsuru K, Oohashi A, Yu X, Ishihashi M, et al. Responsiveness to autologous sweat and serum in cholinergic urticaria classifies its clinical subtypes. J Allergy Clin Immunol. 2005;116(2):397-402.
38. Petalas K, Kontou-Fili K, Gratziou C. Bronchial hyperresponsiveness in patients with cholinergic urticaria. Ann Allergy Asthma Immunol. 2009;102:416-21.
39. Metz M, Bergmann P, Zuberbier T, Maurer M. Successful treatment of cholinergic urticaria with anti-immunoglobulin E therapy. Allergy 2008;63:247-9.
40. Geller M. Physical urticarias: mast cell disfunction. Preventive, diagnostic and therapeutical approach. Einstein. 2007;5(3):273-80.
41. Estes SA, Yang CW. Delayed pressure urticaria: an investigation of some parameters of lesion induction. J Am Acad Dermatol. 1981;5(1):25-31.
42. Geller M. Delayed pressure urticaria and angioedema. Cad Alergia Imunol. 1992;8(1):15-7.
43. Geller M. Benefício parcial da dapsona no controle da urticária e angioedema por pressao tardios. An Acad Nac Med. 1995;155(2):97-8.
44. Grundmann SA, Kiefer S, Luger TA, Brehler R. Delayed pressure urticaria-dapsone heading for first-line therapy? J Dtsch Dermatol Ges. 2011;9(11):908-12.
45. Magerl M, Philipp S, Manasterski M, Friedrich M, Maurer M. Successful treatment of delayed pressure urticaria with anti-TNF-α. J Allergy Clin Immunol 2007;119(3):752-4.
46. Bindslev-Jensen C, Skov PS. Efficacy of omalizumab in delayed pressure urticaria: a case report. Allergy. 2010;65:138-9.
47. Lenormand C, Lipsker D. Efficiency of interleukin-1 blockade in refractory delayed-pressure urticaria. Ann Intern Med 2012;157:599-600.
48. Horton BT, Brown GE, Both GM. Hypersensitivities to cold with local and systemic manifestations of a histamine-like character: its amenability to treatment. JAMA. 1936;107:1263-9.
49. Wanderer AA. Cold temperature challenges for acquired cold urticaria. J Allergy Clin Immunol. 2005;115(5):1096.
50. Siebenhaar F, Staubach E, Metz M, Magerl M, Jung J, Maurer M. Peltier effect-based temperature challenge: An improved method for diagnosing cold urticaria. J Allergy Clin Immunol. 2004;114(5):1224-5.
51. Wasserman SI, Soter NA, Center DM, Austen KF. Cold urticaria: recognition and characterization of a neutrophilic chemotactic factor which appears in serum during experimental cold challenge. J Clin Invest. 1977;60(1):189-96.
52. Kaplan AP, Garofalo J. Identification of a new physically induced urticaria: coldinduced cholinergic urticaria. J Allergy Clin Immunol. 1981;68(6):438-41.
53. Geller M. Cold-induced cholinergic urticaria-case report. Ann Allergy. 1989;63(1):29-30.
54. Hoffman HM. Familial cold auto-inflammatory syndrome. J World Allergy Org. 2005;17(4):131-6.
55. Boyce JA. Successful treatment of cold-induced urticaria/anaphylaxis with anti-IgE. J Allergy Clin Immunol. 2006;117(6):1415-8.
56. Geller M. Urticária pelo calor localizada associada à doença de Grover. Rev Bras Alergia Imunopatol. 2004;27(6):231-6.
57. Koro O, Dover JS, Francis DM, Kobza Black A, Kelly RW, Barr RM, et al. Release of prostaglandin D2 and histamine in a case of localized heat urticaria, and effect of treatments. Br J Dermatol. 1986;115(6);721-8.
58. Michaelsson G, Ros A. Familial localized heat urticaria of delayed type. Acta Dermatol Venereol (Stockh). 1971;51(5):279-83.
59. Fukunaga A, Shimoura S, Fukunaga M, Ueda M, Nagai H, Bito T, et al. Localized heat urticaria in a patient is associated with a weal response to heated autologous serum. Br J Dermatol. 2002;147(5):994-7.
60. Patterson R, Mellies CJ, Blankenship ML, Pruzanski JJ. Vibratory angioedema: a hereditary type of physical hypersensitivity. J Allergy Clin Immunol. 1972;50(3):174-82.
61. Geller M. Angioedema vibratório. An Acad Nac Med. 1995;155(3):240-1.
62. Medeiros Jr. M. Aquagenic urticaria. J Invest Allergol Clin Immunol. 1996;6(1):63-4.
63. Epstein JH, Vanderberg JJ, Wright WL. Solar urticaria. Arch Dermatol. 1963;88:135-41.
64. Harber LC, Holloway RM, Wheatley VR, Baer RL. Immunologic and biophysical studies in solar urticaria. J Invest Dermatol. 1963;41:439-43.
65. Moshell AN, Bjornson L. Protection in erythropoietic protoporphyria: mechanism of protection by betacarotene. J Invest Dermatol. 1977;68(3):157-60.
66. Addo HA, Sharma SC. UVB phototherapy and photochemotherapy (PUVA) in treatment of polymorphic light eruption and solar urticaria. Br J Dermatol. 1987;116(4):539-47.
67. Waibel KH, Reese DA, Hamilton RG, Devillez RL. Partial improvement of solar urticaria after omalizumab. J Allergy Clin Immunol. 2010;125:490-1.
68. Geller M. The multiple faces of anaphylaxis: exercise-induced anaphylaxis and idiopathic anaphylaxis. Braz J Allergy Immunol. 2013;1(1):8-13.
69. Lang DM, Hsieh FH, Bernstein JA. Contemporary approaches to the diagnosis and management of physical urticaria. Ann Allergy Asthma Immunol. 2013;111:235-41.



