Número Atual: Outubro-Dezembro 2024 - Volume 8 - Número 4
- Imprimir
- Indicar
- Estatísticas
- (0)
Comentários - Como Citar
- Download da Citação
- Artigos Relacionados
-
Outros dos
Autores
Artigo de Revisão
Rinite mista: um novo fenótipo?
Mixed rhinitis: a new phenotype?
Isabella Burla Manhães1,2; Fausto Yoshio Matsumoto1,3; Dirceu Solé1,3; Gustavo Falbo Wandalsen1,3
1. Universidade Federal de São Paulo - Escola Paulista de Medicina, Departamento de Pediatria - São Paulo, SP, Brasil
2. Universidade Federal de São Paulo - Escola Paulista de Medicina, Disciplina de Pediatria Social e Puericultura - São Paulo, SP, Brasil
3. Universidade Federal de São Paulo - Escola Paulista de Medicina, Disciplina de Alergia, Imunologia Clínica e Reumatologia, Departamento de Pediatria - São Paulo, SP, Brasil
Endereço para correspondência:
Fausto Yoshio Matsumoto
E-mail: faustoym@gmail.com
Submetido em: 13/09/2024
Aceito em: 21/12/2024.
Não foram declarados conflitos de interesse associados à publicação deste artigo.
RESUMO
A rinite não é uma condição homogênea e pode se manifestar por diferentes subtipos, segundo os mecanismos fisiopatológicos subjacentes (endotipos) e manifestações clínicas (fenótipos). A rinite idiopática (RI) é o subtipo mais prevalente dentro do grupo das rinites não alérgicas e requer a exclusão da rinite alérgica (RA) como diagnóstico. A rinite mista (RM) pode ser considerada em pacientes que apresentam sintomas após exposição a alérgenos e estímulos inespecíficos, uma combinação de RI e RA. Os autores realizaram revisão narrativa de artigos publicados em inglês, português, francês e espanhol, na última década nas bases de dados PubMed, Google Scholar, EMBASE e SciELO.As palavras-chaves usadas nessa busca foram: mixed rhinitis OR allergic rhinitis OR non allergic rhinitis OR chronic rhinitis OR nasal irritants AND children OR adults. A prevalência de rinite crônica na população geral está estimada entre 10% e 40%; entre adultos, a prevalência de RM corresponde entre 30% e 50% desses pacientes. Em crianças com RA, 42,9% delas foram classificadas como tendo RM. Clinicamente, a RM manifesta-se por quadros mais graves de rinite, com pior controle e maior necessidade de associação de medicamentos. O emprego de instrumento padronizado e validado para a cultura da população em estudo é primordial para a identificação de pacientes com RM, além de permitir o melhor entendimento desse fenótipo de rinite com relação à evolução e controle medicamentoso.
Descritores: Rinite, rinite alérgica, rinite vasomotora, irritantes.
Introdução
A rinite é uma condição inflamatória das vias nasais, caracterizada por sintomas como congestão nasal, coriza, espirros e prurido nasal1,2. É uma das condições mais comuns em crianças e adolescentes, afetando significativamente sua qualidade de vida e bem-estar geral3,4. No Brasil, estima-se que mais de um terço da população de crianças, adolescentes e adultos tenha rinite, e sua prevalência vem ascendendo5,6.
Em todo o mundo, a rinite causa aumento da utilização dos serviços de saúde, má qualidade de vida e baixo rendimento no trabalho/escola. A rinite é um fator de risco independente para o desenvolvimento de asma, e diversas comorbidades podem estar envolvidas com a falta de controle dos sintomas nasais: sinusite, otite média, distúrbios da tuba auditiva, tosse crônica, apneia obstrutiva do sono, cefaleia crônica e fadiga7-9. Especialmente em crianças, a doença também é um fator de risco para alterações de comportamento e dificuldade de aprendizado4,10. Apesar de seu impacto, as formas crônicas de rinite têm sido banalizadas e vistas como nada mais do que um incômodo, tanto pela população geral quanto pelos profissionais de saúde.
A rinite não é uma condição homogênea e pode se manifestar por diferentes subtipos, segundo os mecanismos fisiopatológicos subjacentes (endotipos) e manifestações clínicas (fenótipos), dificultando o desenvolvimento de diretrizes assertivas para seu diagnóstico e tratamento10.
Classificação das rinites
A classificação de rinite mais utilizada e aceita, até o momento, é a que divide a doença em três grupos principais, de acordo com a etiologia:11
- rinite infecciosa: aguda, autolimitada, geralmente causada por vírus;
- rinite alérgica: induzida por alérgeno específico em paciente com sensibilização alérgica comprovada; e
- rinite não infecciosa e não alérgica: grupo heterogêneo, sem sensibilização alérgica e sem sinais de infecção.
Essa classificação fornece uma estrutura útil para a compreensão da causa da rinite e orienta o tratamento adequado para cada paciente.
A rinite infecciosa geralmente é causada por vírus, seu curso é autolimitado e o tratamento é baseado no controle de sintomas12-15. Também pode ser denominada rinossinusite aguda, e é caracterizada por inflamação da cavidade nasal e seios paranasais, causando coriza, obstrução/congestão nasal e dor facial. Especialmente em crianças, a tosse é um sintoma muito frequente16.
Os sintomas da rinite viral não complicada se resolvem em 7 a 10 dias, com melhora importante após o quinto dia. Caso haja persistência dos sintomas após 10 dias ou piora após um período de melhora, pode ser considerada complicação com infecção bacteriana secundária (rinossinusite bacteriana aguda), sendo indicado o uso de antibióticos. Streptococcus pneumoniae, Hemophilus influenzae e Moraxella catarhalis são as bactérias mais frequentemente envolvidas nesses casos. A coexistência de rinite alérgica (RA) pode contribuir para a persistência dos sintomas nasais, dificultando o diagnóstico diferencial com a infecção bacteriana, que ocorre em 5% a 13% dos casos pediátricos17,18.
Nas infecções pelo vírus da Influenza, há indicação do uso de oseltamivir em pacientes de risco (idosos, crianças menores de dois anos de idade, pessoas com comorbidades cardíacas ou respiratórias)12,19. Os corticosteroides tópicos também podem ser considerados por sua ação anti-inflamatória local, principalmente nos casos mais arrastados. Atuam reduzindo o edema, a produção de muco e na modulação neurogênica, contribuindo para a melhora dos sintomas18.
A RA é uma condição bem definida e a mais comum de todas. É desencadeada por resposta mediada pela imunoglobulina E (IgE) após a inalação de alérgenos presentes no ambiente, tais como polens, ácaros, fezes de baratas, pelos de animais, roedores e fungos. O diagnóstico da RA é estabelecido por testes cutâneos ou sorológicos, que demonstram a presença de IgE específica em resposta à exposição a um ou mais alérgenos11.
Os alérgenos inalados através do nariz são processados por células apresentadoras de antígeno presentes na mucosa nasal, sendo então apresentados aos linfócitos TCD4+. Durante a fase de sensibilização, os linfócitos T produzem citocinas que, por sua vez, estimulam a produção de IgE específica contra o antígeno. Essa IgE se liga aos receptores de alta afinidade presentes na superfície de mastócitos e basófilos. À reexposição ao alérgeno, os peptídeos alergênicos específicos são reconhecidos pelas IgE fixadas nos mastócitos e basófilos, resultando na ativação de cascata de sinalização que leva à liberação de mediadores pré-formados e recém-sintetizados como histamina, leucotrienos, prostaglandinas e fator de ativação plaquetária. A reação de fase tardia ocorre aproximadamente de 4 a 12 horas após a exposição ao alérgeno, com liberação de quimocinas que atraem células T auxiliares tipo 2 (Th2), eosinófilos ativados e mastócitos para o epitélio nasal. Essas células liberam citocinas, como interleucina (IL)-4, IL-5 e IL-13, bem como enzimas e outros mediadores, que perpetuam a inflamação alérgica, resultando em sintomas crônicos como congestão nasal e coriza10. A resposta Th2 envolve principalmente os eosinófilos e a presença de IgE. No entanto, células linfoides inatas do tipo 2, também presentes na mucosa nasal, podem produzir o mesmo perfil de citocinas, contribuindo para a inflamação local18.
De acordo com as diretrizes ARIA (do inglês Allergic Rhinitis and its Impact on Asthma)1 a RA é classificada com base na duração e na gravidade dos sintomas, ou seja: intermitente leve, intermitente moderada-grave, persistente leve e persistente moderada-grave1.
Além disso, o padrão de sensibilização pode ser utilizado para diferenciar os pacientes - monossensibilizados versus polissensibilizados. Essa informação pode ajudar na abordagem da RA, pois pacientes polissensibilizados podem precisar de tratamentos mais agressivos e individualizados10.
A rinite não infecciosa e não alérgica (RNA) é uma condição crônica da mucosa nasal que se manifesta predominantemente por sintomas de congestão nasal e rinorreia, sem evidência de sensibilização alérgica (ou seja, teste cutâneo e/ou IgE sérica específica negativos). Embora os sintomas mais comuns sejam congestão e rinorreia anterior e posterior, outros sintomas associados incluem pigarro, tosse, disfunção da tuba auditiva, espirros, diminuição do olfato e dor/pressão facial. É importante destacar que prurido ocular na garganta e nos ouvidos não são sintomas comuns1.
A RNA não é uma doença única com um único mecanismo celular subjacente, mas sim um grupo de várias condições diferentes que causam sintomas nasais semelhantes. Alguns exemplos dessas condições incluem: rinite induzida por drogas, rinite do idoso, rinite hormonal, rinite da gravidez, rinite ocupacional não alérgica, rinite gustativa e rinite idiopática ou vasomotora (RI). A avaliação de pacientes com suspeita de RNA pode envolver vários exames, como testes cutâneos, dosagem de IgE sérica, testes de provocação nasal, testes de função pulmonar e radiografias ou tomografias dos seios da face20.
A RI é o subtipo mais prevalente dentro do grupo de RNA e requer a exclusão da RA como diagnóstico. Diferentes estudos utilizaram terminologias variadas para se referir a essa condição, incluindo rinite intrínseca, rinite idiopática, rinite vasomotora e rinopatia não alérgica. O mecanismo fisiopatológico da RI não está relacionado à alergia, defeitos estruturais ou doenças sistêmicas subjacentes, e geralmente não está associado à eosinofilia nasal10.
Os sintomas da RI incluem obstrução nasal, coriza, espirros e prurido nasal. O tratamento da RI pode ser desafiador, pois seus sintomas podem ser desencadeados por diversos fatores, como estresse emocional, mudanças de temperatura e consumo de álcool. As opções de tratamento incluem o uso de medicamentos como descongestionantes, anticolinérgicos e esteroides nasais, além de medidas preventivas, como evitar os gatilhos conhecidos21.
No entanto, sabemos que além desses três grupos, ainda existe a rinite mista (RM), um subtipo específico que combina características da rinite alérgica e não alérgica e tem despertado interesse crescente10,11.
A RM pode ser considerada para pacientes que apresentam sintomas após exposição a alérgenos e estímulos inespecíficos, uma combinação de RI e RA. Ainda não se sabe o quanto a inflamação alérgica crônica contribui para hiper-reatividade aos demais estímulos, mas, de qualquer forma, acredita-se que existem outros mecanismos no desencadeamento de sintomas nesse tipo de rinite7.
Os endotipos específicos da RNA ainda não estão completamente esclarecidos, mas acredita-se que o mecanismo subjacente seja neurogênico10. Um estudo avaliou a secreção nasal de pacientes com RA, RM e RNA, com o objetivo de identificar um biomarcador que conseguisse distinguir os grupos da doença. No entanto, não houve diferença nas proteínas e peptídeos avaliados. Os pacientes com RM e RA apresentaram níveis mais baixos de IL-12 em relação aos com RNA, mas não foi possível diferenciar cada grupo isoladamente21. A ausência de um padrão inflamatório celular distinto e consistente na mucosa nasal fornece suporte indireto para um mecanismo neurogênico. Os desencadeantes de sintomas geralmente incluem irritantes químicos como odor forte, fumaça de tabaco, perfumes/fragrâncias e agentes de limpeza, além de mudanças na temperatura, umidade e pressão atmosférica. Outros desencadeadores podem incluir mudanças de posição, consumo de álcool ou o ato de comer10.
Acredita-se que esses irritantes desencadeiem a liberação de taquicininas, que, ao inibir mediadores simpáticos, resulte no aumento da resposta parassimpática e congestão nasal e/ou rinorreia. Esse mecanismo fisiopatológico neural/vascular ainda não foi claramente documentado, e agora acredita-se que algumas formas de RNA possam ser distúrbios do sistema nervoso não adrenérgico não colinérgico (NANC)10,22.
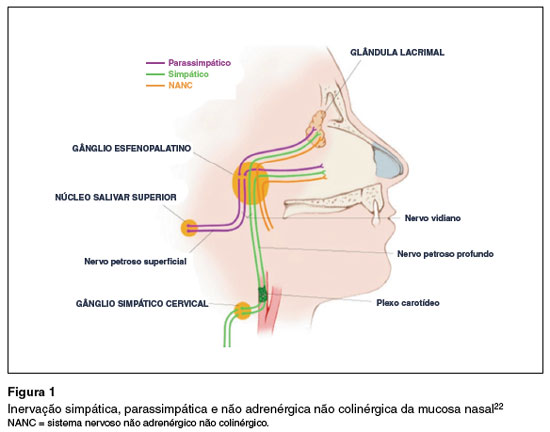
Inervação da cavidade nasal
O suprimento neural nasal é composto principalmente por fibras autônomas, incluindo os sistemas simpático e parassimpático, e pela neurotransmissão não adrenérgica não colinérgica, mediada por neuropeptídeos (Figura 1). Os componentes simpático e parassimpático do sistema nervoso autônomo contribuem igualmente para manter uma delicada homeostase entre a vasoconstrição e a vasodilatação e a secreção das glândulas nasais. É provável que um desequilíbrio desses componentes contribua para a hipersecreção glandular e o aumento da congestão nasal, observados em pacientes com RNA20.
A inervação sensorial nasal vem das divisões oftálmica e maxilar do nervo trigêmeo e supre o septo, as paredes laterais, a parte anterior do assoalho nasal e o meato inferior. As fibras nasais parassimpáticas viajam desde sua origem no núcleo salivar superior do mesencéfalo até o gânglio geniculado, onde se unem ao nervo petroso superficial maior, que, por sua vez, se une ao nervo petroso profundo para formar o nervo vidiano. Esse nervo segue para o gânglio esfenopalatino, onde as fibras parassimpáticas pré-ganglionares fazem sinapse e as fibras pós-ganglionares suprem a mucosa nasal. As glândulas nasais recebem suprimento nervoso parassimpático direto, e a estimulação elétrica delas em animais induz secreções glandulares que são bloqueadas pela atropina. Além disso, a estimulação da mucosa nasal humana com metacolina, um colinomimético, produz um aumento sensível da produção de atropina nas secreções nasais. A estimulação das fibras parassimpáticas também causa vasodilatação20,22.
A inervação simpática se origina como fibras pré-ganglionares na região toracolombar da medula espinhal, que passam pelo tronco vagossimpático e se retransmitem no gânglio cervical superior. As fibras pós-ganglionares também se unem aos nervos petrosos para formar o nervo vidiano, que atravessa o gânglio esfenopalatino sem sinapse e se distribui na mucosa nasal. As fibras simpáticas suprem a vasculatura nasal, mas não estabelecem relação direta com as glândulas nasais - não é claro o papel exato daquela no controle das secreções. A estimulação dessas fibras em animais causa vasoconstrição e diminuição da resistência das vias aéreas nasais. Os agonistas adrenérgicos também são comumente usados no homem, tanto topicamente quanto por via oral, para diminuir a congestão nasal20,22.
A presença de nervos simpáticos e parassimpáticos e seus transmissores na mucosa nasal é conhecida há décadas, mas estudos imuno-histoquímicos recentes estabeleceram a presença de neuropeptídeos adicionais. Esses neuropeptídeos são secretados por fibras C nociceptivas não mielinizadas (taquicininas, peptídeo relacionado ao gene da calcitonina [CGRP], neurocinina A [NKA], peptídeo liberador de gastrina), terminações nervosas parassimpáticas (peptídeo intestinal vasoativo [VIP], peptídeo histidina metionina) e terminações nervosas simpáticas (neuropeptídeo Y). A substância P (SP), um membro da família das taquicininas, é frequentemente encontrada como cotransmissora com NKA e CGRP, e está presente em alta densidade em vasos sanguíneos, ácinos glandulares e epitélio da mucosa nasal, onde seus receptores estão localizados. Já os receptores CGRP são encontrados em alta concentração em pequenas artérias musculares e arteríolas da mucosa nasal. A distribuição das fibras VIP nas vias aéreas humanas corresponde intimamente à dos nervos colinérgicos. Na mucosa nasal humana, o VIP é abundante e seus receptores estão localizados em vasos arteriais, glândulas submucosas e células epiteliais, assim como ocorre com a SP. Além da identificação de neuropeptídeos na mucosa nasal, vários estudos sustentam sua potencial contribuição na gênese de sintomas nasais. O VIP estimula a secreção de células serosas, dilata os vasos nasais e pode regular a depuração mucociliar em cães. A provocação nasal com SP induz poucas alterações em indivíduos normais, mas ocasiona aumento significante na permeabilidade vascular, resistência das vias aéreas nasais e quimiotaxia de eosinófilos e neutrófilos em indivíduos com rinite10,20,22.
Estímulos inespecíficos podem estimular a liberação desses neuropeptídeos (SP, NKA, VIP e CGRP) na mucosa nasal, principalmente através das fibras sensoriais C, que são ativadas principalmente por canais de íons de cálcio com potencial de resposta transitória (TRP), cujos ligantes são afetados por temperatura, estímulos mecânicos ou osmóticos, ou uma ampla variedade de irritantes químicos. Por exemplo, o TRPV1, para o qual a capsaicina demonstrou ser um ligante específico, é ativado por altas temperaturas. A exposição aguda à capsaicina pode ativar o TRPV1, enquanto a exposição contínua à capsaicina pode dessensibilizar esse receptor10. Já o TRPA1 medeia os efeitos de estímulos nocivos, como temperaturas baixas e irritantes ambientais. Esses canais estão sendo reconhecidos como cada vez mais importantes na mediação da resposta nasal a estímulos nocivos químicos, mecânicos e osmóticos20. Além disso, esses neuropeptídeos também podem estimular a liberação de histamina e outros mediadores inflamatórios por células imunes locais, resultando em sintomas adicionais da RI, como coceira e espirros22.
Rinite mista
A rinite mista (RM) é caracterizada pela coexistência da RA e RNA, combinação que pode ocorrer em até 85% dos pacientes com RA, sendo mais comum do que os tipos isolados da doença23.
A RA é desencadeada pela exposição a aeroalérgenos, enquanto a RNA pode ser causada por fatores como mudanças climáticas e irritantes químicos. A RM apresenta uma combinação de sintomas alérgicos e não alérgicos, tornando seu diagnóstico e abordagem clínica desafiadores. Compreender a prevalência e os fatores associados à RM em crianças e adolescentes é fundamental para um melhor planejamento terapêutico e em consequência melhorar a qualidade de vida desses indivíduos.
Vários estudos têm investigado a prevalência de RM em diferentes populações e os resultados têm sido variáveis. É importante observar que, embora essa condição seja relevante em todas as faixas etárias, é especialmente importante estudar sua prevalência e impacto em crianças e adolescentes, uma vez que pode afetar seu desenvolvimento. Como toda rinite crônica, a RM pode ter impacto negativo no desempenho escolar, sono e saúde mental das crianças e adolescentes afetados. A identificação precoce da RM e o controle adequado dos sintomas são essenciais para evitar complicações em curto e longo prazos. Além disso, a presença de outros distúrbios respiratórios, como asma, tem sido associada a maior risco de desenvolvimento de RM em crianças e adolescentes24.
Outro aspecto importante a considerar é a influência do ambiente e estilo de vida na ocorrência da RM. Fatores como exposição a poluentes ambientais, tabagismo passivo, dieta inadequada e falta de atividade física podem contribuir para o desenvolvimento e agravamento da condição. Compreender esses determinantes ambientais é crucial para implementar medidas de prevenção e tratamento eficazes.
Fatores desencadeantes
De forma geral, dieta inadequada e falta de atividade física podem desempenhar um papel importante no desenvolvimento e agravamento de qualquer doença inflamatória crônica. O consumo excessivo de alimentos processados, ricos em gorduras saturadas, açúcares refinados e aditivos alimentares, pode levar a um estado inflamatório sistêmico crônico, podendo afetar as vias aéreas superiores e piorar os sintomas da rinite11. A falta de atividade física combinada a uma dieta inadequada pode proporcionar ganho de peso, sobrepeso e obesidade. A adiposidade excessiva também pode levar a alterações no sistema imunológico e inflamação crônica, contribuindo para a intensificação dos sintomas nasais25,26.
Por outro lado, uma dieta rica em nutrientes essenciais, como vitaminas, minerais e antioxidantes, garante o funcionamento adequado do sistema imunológico e reduze o estresse oxidativo e auxilia na autorregulação da resposta inflamatória26,27. Não há uma relação direta estabelecida entre dieta inadequada, falta de atividade física e rinite. No entanto, adotar uma alimentação equilibrada, rica em nutrientes, e ter um estilo de vida ativo e saudável podem ajudar a reduzir a inflamação sistêmica, fortalecer o sistema imunológico e melhorar a saúde respiratória, reduzindo os sintomas da rinite26.
Vários agentes e substâncias podem atuar como irritantes diretos da mucosa nasal, promovendo inflamação local e piora dos sintomas de rinite. As células caliciformes são células glandulares presentes no epitélio nasal. Elas são responsáveis pela produção e secreção de muco, que ajuda a umedecer e proteger as vias nasais. Quando a mucosa nasal é irritada, essas células podem ser estimuladas a aumentar a produção de muco como parte da resposta protetora, porém causam congestão nasal e rinorreia. O epitélio nasal também é revestido por células epiteliais ciliadas que possuem cílios microscópicos na superfície. Esses cílios se movem em ondas coordenadas para ajudar a mover o muco e as partículas estranhas para fora das vias nasais. Em resposta à irritação direta da mucosa nasal, as células epiteliais ciliadas podem aumentar o movimento dos cílios na tentativa de remover irritantes e proteger a mucosa. Na exposição ao tabagismo, por outro lado, pode ocorrer diminuição do movimento ciliar. Em ambos os casos, a harmonia é perdida e ou se aumenta a coriza ou se facilita a penetração de alérgenos e outros irritantes28.
Quando ocorre a resposta inflamatória local, diversas células inflamatórias são recrutadas para aquela área, incluindo neutrófilos, eosinófilos e mastócitos. Essas células liberam mediadores inflamatórios, como histamina, leucotrienos e citocinas, que desempenham ação sobre a vasodilatação, aumento da permeabilidade vascular e ativação de outros componentes do sistema imunológico, amplificando a inflamação28. A resposta inflamatória crônica local ainda pode levar ao remodelamento da mucosa nasal16.
O mofo é um dos principais desencadeantes de sintomas de rinite, podendo desencadear sintomas por respostas alérgicas e não alérgicas. Esporos liberados pelo mofo contêm proteínas que funcionam como alérgenos, assim em indivíduos sensibilizados, IgEs específicas fixadas na superfície de mastócitos e basófilos se ligam à estas proteínas, causando a degranulação de mastócitos e liberação de histamina, determinando o aparecimento de sintomas alérgicos nasais. Além de reações alérgicas, o contato com os esporos do mofo pode causar irritação direta das células epiteliais da mucosa nasal, levando à inflamação local. Alguns tipos de fungos ainda liberam micotoxinas, que também causam efeitos tóxicos diretos às células epiteliais. Esses tipos de resposta e a sensibilização aos esporos de mofo podem variar entre os indivíduos, e a gravidade dos sintomas pode depender de fatores como a concentração de esporos de mofo presente no ambiente, e a duração da exposição28,29.
As mudanças climáticas podem desempenhar um papel significativo no desencadeamento dos sintomas nasais, e envolvem variações na temperatura, umidade e concentração de poluentes atmosféricos. Altas temperaturas e umidade podem provocar a liberação direta de mediadores inflamatórios pelos mastócitos, como a histamina, causando vasodilatação local, aumento da produção de muco e congestão nasal30,31. Por outro lado, baixa umidade ou exposição a poluentes atmosféricos podem afetar a função das células epiteliais que revestem a mucosa nasal. A exposição a poluentes também pode influenciar a migração excessiva e a ativação de células inflamatórias, como eosinófilos e células Th2. Além disso, os receptores sensoriais podem detectar mudanças na temperatura, umidade e outras características ambientais, influenciando na regulação do fluxo de ar, controle da produção de muco e resposta reflexa com os espirros32. Alguns indivíduos podem ser mais sensíveis a certos fatores climáticos do que outros. Também é fundamental considerar a interação complexa entre os fatores climáticos e outros desencadeadores, como alérgenos e irritantes28.
Muitos produtos de limpeza contêm substâncias químicas irritantes, como alvejantes, amônia, ácidos e solventes, que agem como irritantes diretos da mucosa nasal. As substâncias químicas voláteis são liberadas no ar quando usadas e são inaladas, ocasionando a irritação e inflamação do epitélio nasal. A exposição crônica a substâncias químicas agressivas presentes nesses produtos pode ocasionar o desenvolvimento de rinite crônica28.
A exposição ao tabagismo, ativo ou passivo, tem efeitos prejudiciais no epitélio nasal. A fumaça do tabaco contém várias substâncias irritantes e tóxicas, incluindo produtos químicos como nicotina, alcatrão e monóxido de carbono. Quando inalados, esses componentes podem causar irritação direta do epitélio nasal, afetando sua integridade e função. A exposição ao tabagismo também causa redução do movimento ciliar, como mencionado anteriormente. Isso pode resultar em capacidade diminuída na remoção efetiva do muco e das partículas nocivas sobre ele depositadas do sistema respiratório, aumento do risco de infecções e facilidade para penetração e contato com alérgenos e irritantes, potencializando os sintomas nasais. Adicionalmente, a exposição ao tabagismo também pode estimular o aumento na produção de muco. O tabagismo compromete a função do epitélio nasal e a saúde do sistema respiratório como um todo, afetando inclusive os pulmões28.
Diagnóstico
A rinite crônica é doença muito comum, com incidência crescente, especialmente nos países ocidentais, onde a prevalência real na população em geral está estimada entre 10% a 40%. Apesar dessa carga epidemiológica, a doença é considerada leve e subestimada, na maioria das vezes33. Apesar da divisão clássica entre RA e RNA, sabemos que ainda há uma miríade de pacientes que cumprem os critérios diagnósticos para RA, mas têm sintomas desencadeados também por irritantes primários, além dos alérgenos, sugerindo envolvimento neural e vascular. Para esses pacientes, tem sido considerado o diagnóstico de RM, que pode corresponder entre 30% e 50% dos pacientes com rinite crônica24. Nesses casos, a inflamação da mucosa nasal é intensificada pela resposta IgE mediada aos alérgenos, além da presença de toda a cascata de estímulos neurais descrita anteriormente. Os desencadeantes da RNA são de difícil controle de exposição, sem depender muito da atitude dos pacientes em si. Entre os alérgenos inalantes, também há dificuldade de controlar a exposição a ácaros e a outros aeroalérgenos. Portanto, o controle dos sintomas da RM se torna ainda mais desafiador. A compreensão dos mecanismos celulares envolvidos nas reações nasais relacionadas aos irritantes é essencial para o desenvolvimento de estratégias de prevenção e abordagem adequadas, visando minimizar os impactos negativos na saúde respiratória.
Na tentativa de identificar os pacientes com alta resposta aos irritantes primários, em 2012, Bernstein e cols. desenvolveram um questionário (do inglês Irritant index questionnaire - IIQ)7. A aplicação desse instrumento em uma população composta por mais de 300 adultos mostrou que 25% dos previamente diagnosticados como tendo RA, foram reclassificados como tendo RM. Os pacientes com RM apresentaram maior frequência de sintomas, maior gravidade, maior ocorrência de sinusite e asma, em comparação aos que permaneceram com diagnóstico de RA7.
A prevalência de RNA em crianças não é conhecida, mas estima-se uma relação entre RNA e RA de pelo menos 1:334,35. Sabe-se que parte desses pacientes deve representar o subgrupo de RM, mas nenhum estudo avaliou a população pediátrica em relação a esse diagnóstico33.
Na população brasileira e, especialmente, em crianças e adolescentes, nenhum estudo investigou o papel dos irritantes primários como desencadeantes de sintomas nasais. A rinite crônica é causa importante de morbidade, compromete diversos aspectos da vida diária, em todas as faixas etárias, inclusive crianças e adolescentes. A RM é um tipo de rinite crônica, associada a sintomas mais persistentes. Para a sua avaliação em adultos com rinite crônica, o desenvolvimento de um instrumento para medir a magnitude da ação dos irritantes primários como desencadeantes de sintomas nasais, mostrou-se eficaz7.
Faz-se necessário entender e quantificar o papel dos irritantes primários como causadores de sintomas nasais na população de crianças e adolescentes.
Questionário sobre irritantes nasais para identificar rinite mista
Tendo-se como base o IIQ idealizado por Bernstein e cols.7,35 nosso grupo formulou um questionário incluindo todos os irritantes mencionados, com o acréscimo de irritantes comuns para a nossa população (maquiagem, tinta de cabelo, esmalte de unha, cola para aplique de unhas postiças, desodorante, amaciante de roupas, fumaça de cigarro eletrônico), totalizando 27 itens, incluindo os seguintes irritantes: perfumes, sprays de cabelo, cosméticos, água sanitária, sabão em pó, amônia, desinfetantes, solventes, tintas, pó de serra, cheiro de posto de gasolina, ar frio, mudanças climáticas, fumaça de cigarro, mofo ou bolor, períodos de poluição acentuada do ar, jornal impresso recente, odores de cozinha, verniz, produtos de limpeza doméstica, maquiagem, tinta de cabelo, esmalte de unha, material para unhas postiças, desodorantes, amaciante de roupas e fumaça de cigarro eletrônico36.
Quarenta pacientes com RA (grupo piloto) foram questionados quanto ao relato de desconforto ou não quando na presença desses irritantes. Os itens identificados com menos de 20% de respostas afirmativas foram excluídos. Chegando-se ao QIN (Questionário de Irritantes Nasais, Figura 2).36 Além disso, para uma melhor avaliação do papel desses agentes no questionário final, optou-se por aumentar a granularidade das respostas, mudando as opções para uma gradação numérica, de 0 a 10, onde 10 correspondeu ao pior cenário possível. Utilizando os mesmos critérios de avaliação das escalas visuais analógicas, foi considerada pontuação significativa aquela igual ou maior que 5 para cada pergunta. Para os pacientes com alta resposta a irritantes (pelo menos 8 itens com resposta ≥ 5) foi considerado o diagnóstico de RM36.
Referências
1. Bousquet J, Van Cauwenberge P, Khaltaev N, Aria Workshop Group, World Health Organization. Allergic rhinitis and its impact on asthma. J Allergy Clin Immunol. 2001;108:S147-334.
2. Roberts G, Xatzipsalti M, Borrego LM, Custovic A, Halken S, Hellings PW, et al. Paediatric rhinitis: position paper of the European Academy of Allergy and Clinical Immunology. Allergy. 2013;68:1102-16.
3. Bachert C. Persistent rhinitis - allergic or nonallergic? Allergy. 2004;59(Suppl 76):11-5.
4. Tran NP, Vickery J, Blaiss MS. Management of Rhinitis: Allergic and Non-Allergic. Allergy Asthma Immunol Res. 2011;3:148.
5. Solé D, Rosário Filho NA, Sarinho ES, Camelo-Nunes IC, Barreto BAP, Medeiros ML, et al. Prevalence of asthma and allergic diseases in adolescents: nine-year follow-up study (2003-2012). J Pediatr (Rio J). 2015;91:30-5.
6. Urrutia-Pereira M, Mocelin LP, Ellwood P, Garcia-Marcos L, Simon L, Rinelli P, et al. Prevalence of rhinitis and associated factors in adolescents and adults: a Global Asthma Network study. Rev Paul Pediatr. 2023;41:e2021400.
7. Bernstein JA, Levin LS, Al-Shuik E, Martin VT. Clinical characteristics of chronic rhinitis patients with high vs low irritant trigger burdens. Ann Allergy Asthma Immunol. 2012;109:173-8.
8. Loekmanwidjaja J, Carneiro ACF, Nishinaka MLT, Munhoes DA, Benezoli G, Wandalsen GF, et al. Sleep disorders in children with moderate to severe persistent allergic rhinitis. Braz J Otorhinolaryngol. 2018;84:178-84.
9. Norhafizah S, Salina H, Goh BS. Prevalence of allergic rhinitis in children with otitis media with effusion. Eur Ann Allergy Clin Immunol. 2020;52:121-30.
10. Papadopoulos NG, Guibas GV. Rhinitis Subtypes, Endotypes, and Definitions. Immunol Allergy Clin North Am. 2016;36:215-33.
11. Solé D, Kuschnir FC, Pastorino AC, Constantino CF, Galvão C, Chong e Silva DC, et al. V Consenso Brasileiro sobre Rinites 2024. Braz J Otorhinol. 2024 in press. 12. Kondrich J, Rosenthal M. Influenza in children. Curr Opin Pediatr. 2017;29:297-302.
13. DeGeorge KC, Ring DJ, Dalrymple SN. Treatment of the Common Cold. Am Fam Physician. 2019;100:281-9.
14. De Sutter AI, Eriksson L, van Driel ML. Oral antihistaminedecongestant- analgesic combinations for the common cold. Cochrane Database Syst Rev. 2022;1:CD004976.
15. King D, Mitchell B, Williams CP, Spurling GKP. Saline nasal irrigation for acute upper respiratory tract infections. Cochrane Database Syst Ver. 2015:CD006821.
16. Anselmo-Lima WT, Tamashiro E, Romano FR, Miyake MM, Roithmann R, Kosugi EM, et al. Guideline for the use of immunobiologicals in chronic rhinosinusitis with nasal polyps (CRSwNP) in Brazil. Braz J Otorhinolaryngol. 2022;88:471-80.
17. Ramadan HH, Chaiban R, Makary C. Pediatric Rhinosinusitis. Pediatr Clin North Am. 2022;69:275-86.
18. Piltcher OB, Kosugi EM, Sakano E, Mion O, Testa JRG, Romano FR, et al. How to avoid the inappropriate use of antibiotics in upper respiratory tract infections? A position statement from an expert panel. Braz J Otorhinolaryngol. 2018;84:265-79.
19. Sociedade Brasileira de Pediatria. Departamentos Científicos de Imunizações, Infectologia, Alergia, Otorrinolaringologia e Pneumologia. Atualização no tratamento e prevenção da infecção pelo vírus Influenza - 2020 [Internet]. Disponível em: https://www.sbp.com.br/fileadmin/user_upload/22445f-Diretriz-_Atualiz_Trat_e_Prev_Infecc_Virus_Influenza_2020.pdf Acessado em: maio/2024.
20. Baroody FM. Nonallergic Rhinitis: Mechanism of Action. Immunol Allergy Clin North Am. 2016;36:279-87.
21. Segboer CL, Fokkens WJ, Terreehorst I, van Drunen CM. Endotyping of non-allergic, allergic and mixed rhinitis patients using a broad panel of biomarkers in nasal secretions. PLoS One. 2018;13:e0200366.
22. Van Gerven L, Boeckxstaens G, Hellings P. Up-date on neuroimmune mechanisms involved in allergic and non-allergic rhinitis. Rhinology. 2012;50:227-35.
23. Settipane RA, Kaliner MA. Chapter 14: Nonallergic rhinitis. Am J Rhinol Allergy. 2013; 27(Suppl 1):S48-51.
24. Greiwe JC, Bernstein JA. Allergic and Mixed Rhinitis: Diagnosis and Natural Evolution. J Clin Med. 2019;8:2019.
25. Tajima H, Pawankar R. Obesity and adiposity indicators in asthma and allergic rhinitis in children. Curr Opin Allergy Clin Immunol. 2019;19:7-11.
26. Toennesen LL, Meteran H, Hostrup M, Wium Geiker NR, Jensen CB, Porsbjerg C, et al. Effects of Exercise and Diet in Nonobese Asthma Patients-A Randomized Controlled Trial. J Allergy Clin Immunol Pract. 2018;6:803-11.
27. Christ A, Lauterbach M, Latz E. Western Diet and the Immune System: An Inflammatory Connection. Immunity. 2019;51:794-811.
28. Zhang R, Zhang L, Li P, Pang K, Liu H, Tian L. Epithelial Barrier in the Nasal Mucosa, Related Risk Factors and Diseases. Int Arch Allergy Immunol. 2023;184:481-501.
29. Holme JA, Øya E, Afanou AKJ, Øvrevik J, Eduard W. Characterization and pro-inflammatory potential of indoor mold particles. Indoor Air. 2020;30:662-81.
30. Tzivian L. Outdoor Air Pollution and Asthma in Children. J Asthma. 2011;48:470-81.
31. Braat JPM, Mulder PG, Duivenvoorden HJ, Van Wijk GR, Rijntjes E, Fokkens WJ. Pollutional and meteorological factors are closely related to complaints of non-allergic, non-infectious perennial rhinitis patients: a time series model. Clin Exp Allergy. 2002;32:690-7.
32. Reddy KRBK, Gupta N, Bhattacharya BG, Deka NM, Chandane P, Kapoor R, et al. Impact of Air Pollution on Allergic Rhinitis and Asthma: Consensus Statement by Indian Academy of Pediatrics. Indian Pediatr. 2021;58:765-70.
33. Poddighe D, Gelardi M, Licari A, Del Giudice MM, Marseglia GL. Non-allergic rhinitis in children: Epidemiological aspects, pathological features, diagnostic methodology and clinical management. World J Methodol. 2016;6:200-13.
34. Chiang WC, Chen YM, Tan HKK, Balakrishnan A, Liew WK, Lim HH, et al. Allergic rhinitis and non-allergic rhinitis in children in the tropics: prevalence and risk associations. Pediatr Pulmonol. 2012;47:1026-33.
35. Topal E, Bakirtas A, Yılmaz O, Karagöl IHE, Arslan U, Arga M, et al. Predictive factors to differentiate between allergic and nonallergic rhinitis in children. Int Forum Allergy Rhinol. 2014;4:447-52.
36. Manhães IB. Prevalência de rinite mista em crianças e adolescentes acompanhados em um serviço de referência [dissertação]. São Paulo: Universidade Federal de São Paulo, Escola Paulista de Medicina, Programa de Pós-graduação em Pediatria e Ciências Aplicadas à Pediatria; 2023.