Número Atual: Julho-Setembro 2020 - Volume 4 - Número 3
- Imprimir
- Indicar
- Estatísticas
- (0)
Comentários - Como Citar
- Download da Citação
- Artigos Relacionados
-
Outros dos
Autores
Artigo Original
Correlação entre o autodiagnóstico de alergia alimentar e a presença de IgE específica
Correlation between self-diagnosis of food allergy and presence of specific IgE
Fernanda Carolina Pereira Eismann; Vitória Destro Venturim; Bruno Acatauassu Paes Barreto
DOI: 10.5935/2526-5393.20200052
Centro Universitário do Estado do Pará, Medicina - Belém, PA, Brasil
Endereço para correspondência:
Fernanda Carolina Pereira Eismann
E-mail: fernandaeismann@hotmail.com
Submetido em: 22/09/2020
Aceito em: 29/09/2020
Não foram declarados conflitos de interesse associados à publicação deste artigo
RESUMO
INTRODUÇÃO: Nos últimos anos a prevalência de alergia alimentar tem aumentado, contudo, o número de autodiagnósticos errados, também. Essa superestimação dos diagnósticos, frequentemente, culmina em dietas restritivas desnecessárias que podem, muitas vezes, ocasionar mais danos do que benefícios para a saúde.
OBJETIVO: Avaliar a relação entre o autodiagnóstico de alergia alimentar e a presença de IgE específica para o referido alimento.
MÉTODO: Trata-se de um estudo transversal e observacional que avaliou 100 pacientes que aceitaram participar da pesquisa, com idade entre 18 e 75 anos, por meio de um questionário próprio para investigação do autodiagnóstico de doenças alérgicas e um teste cutâneo de leitura imediata ou prick test para detecção de IgE específica para alimentos que podem induzir a uma reação alérgica.
RESULTADOS: Foram aplicados e analisados 100 questionários em voluntários na faixa etária de 18 a 75 anos. Destes, 35 pacientes afirmaram ter alergia alimentar durante a aplicação do questionário. Apenas 10 tiveram resultado positivo ao prick test. A maioria dos resultados positivos no prick test estavam associados ao camarão, ao amendoim e ao caranguejo.
CONCLUSÃO: O presente estudo evidenciou uma importante superestimação do número de autodiagnósticos de alergias alimentares, sendo o número de pacientes que se autodeclararam alérgicos a alimentos consideravelmente maior do que os resultados positivos no prick test. Constata-se que é necessário mais estudos que possuam em sua metodologia informações pré e pós-testes diagnósticos de alergia alimentar, para uma correta avaliação da proporção de casos.
Descritores: Alergia e imunologia, hipersensibilidade alimentar, autoavaliação diagnóstica.
INTRODUÇÃO
A prevalência de doenças alérgicas em crianças e adultos jovens aumentou drasticamente nas últimas décadas, e as alergias alimentares são parte desse aumento. Portanto, a Organização Mundial de Alergia (World Allergy Organization) propôs, em 2003, a nova definição de alergia alimentar, como um grupo de distúrbios gastrointestinais com resposta imunológica anormal ou exagerada, que aparecem após a ingestão de determinadas proteínas alimentares que podem ser mediadas ou não por IgE1,2.
Além da predisposição genética, os estudos mencionam diversos outros fatores de risco associados à alergia alimentar. Dentre esses, destacam-se as comorbidades alérgicas (dermatite atópica, asma), o desmame precoce e a privação do aleitamento materno, introdução precoce de alimentos sólidos, insuficiência de vitamina D e hábitos alimentares2-4.
A lista de alimentos que potencialmente podem induzir uma reação anafilática é muito grande. Na teoria, qualquer proteína alimentar é capaz de causá-la, porém, certos alimentos são citados mais frequentemente, sendo responsáveis por cerca de 80 a 90% das reações verificadas na alergia alimentar, tais como ovo, leite, soja, trigo, peixes crustáceos e as oleaginosas, como o amendoim, nozes e castanhas3,5.
Contudo, é importante destacar que uma reação adversa a um alimento e alergia alimentar não são sinônimos. Muitas das respostas clínicas podem ser apenas reações de intolerância alimentar e não uma alergia alimentar. Não fazer essa importante diferenciação na prática clínica pode contribuir para um aumento das estatísticas de overdiagnosis. Este termo pode ser livremente interpretado como exagero nos diagnósticos, uma relação de causa e efeito desmedida, onde o pseudodiagnóstico não seria responsável pelos sintomas do paciente6,7.
A superestimação da alergia alimentar pelos pacientes e suas famílias está bem documentada na literatura cientifica. Numa coorte de 520 recémnascidos investigados durante seus primeiros três anos de vida, os pais acreditavam que seus filhos tinham alergia alimentar em 28% dos casos, contudo apenas 6% das crianças reagiram a alimentos suspeitos num teste de provocação oral duplo-cego e controlado com placebo1,6,8.
Com o aumento da prevalência das alergias alimentares e com o modismo atual das intolerâncias alimentares e das dietas isentas de determinados nutrientes (glúten free, sem lactose, etc.), muitos pacientes se autoproclamam alérgicos ou intolerantes, aumentando, assim, o pool de diagnósticos desnecessários, os quais têm maior potencial de causar danos do que benefícios para a saúde.
Nesse contexto, realizou-se esse estudo que teve como objetivo avaliar a relação entre o autodiagnóstico de alergia alimentar e a presença de IgE específica para o referido alimento.
MÉTODO
Trata-se de um estudo transversal e observacional que avaliou 100 pacientes que aceitaram participar da pesquisa, com idade entre 18 e 75 anos e que estavam vinculados ao CEMEC, por meio de um questionário próprio e um teste cutâneo de leitura imediata ou prick test.
O questionário próprio para investigação do autodiagnóstico de doenças alérgicas denominado "Alergia Alimentar" foi composto por sete perguntas relacionadas ao autodiagnóstico de alguma alergia ou atopia.
O segundo instrumento utilizado foi o teste cutâneo de leitura Imediata ou prick test, que é um método onde se detecta a presença de IgE específica para alimentos que podem induzir a uma reação alérgica. Para a realização foi necessário aplicar uma gota de solução com o alérgeno purificado sobre a pele e depois realizar uma punctura com a ponta de uma agulha para caneta de insulina do tipo BD ultra-fine de 4 mm que permite contato entre a derme e a solução. Após 15 minutos, analisou-se se houve desencadeamento de resposta alérgica positiva pelo aparecimento de pápula eritematosa e/ou pruriginosa, maior que 3 mm, na área de contato. O resultado foi anotado em um formulário de respostas.
As informações foram consolidadas e os dados obtidos computados e organizados em banco de dados para análise, na forma de gráficos e tabelas, utilizando os programas Microsoft Excel® e Microsoft Word® versões 2015. A análise desses dados foi realizada por meio do programa de análises estatísticas Bioestat versão 5.0. O estudo foi aprovado pelo Comitê de Ética do CESUPA (Centro Universitário do Estado do Pará) sob o parecer de número 2.567.833.
RESULTADOS
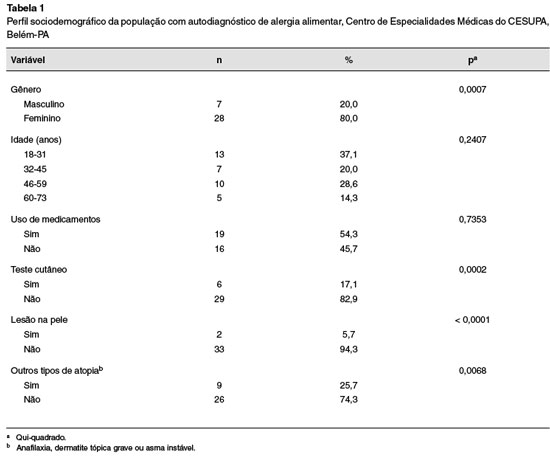
Foram aplicados e analisados 100 questionários em voluntários na faixa etária de 18 a 75 anos. Destes, 35 pacientes afirmaram ter alergia alimentar, sendo, em sua maioria, conforme é demonstrado na Tabela 1, mulheres (80%) na faixa etária dos 18 aos 31 anos (37,1%).
A Figura 1 mostra também que dos 35 pacientes que se autodiagnosticaram com algum tipo de alergia alimentar, apenas dez tiveram o resultado positivo ao prick test.
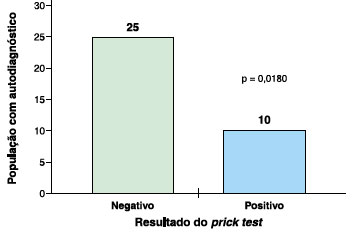
Figura 1
Distribuição da população com autodiagnóstico de alergia alimentar quanto ao resultado do prick test, Centro de Especialidades Médicas do CESUPA, Belém-PA
A Tabela 2 especifica quais alimentos foram positivos no autodiagnóstico de alergia alimentar e no prick test. Das 22 pessoas que relataram possuir alergia ao camarão e 17 ao caranguejo, apenas 3% obtiveram resultado positivo ao teste. A maior prevalência de autodiagnósticos corretos foi em relação ao amendoim: das seis pessoas que relataram possuir a alergia, quatro delas tiveram resultado positivo ao teste.
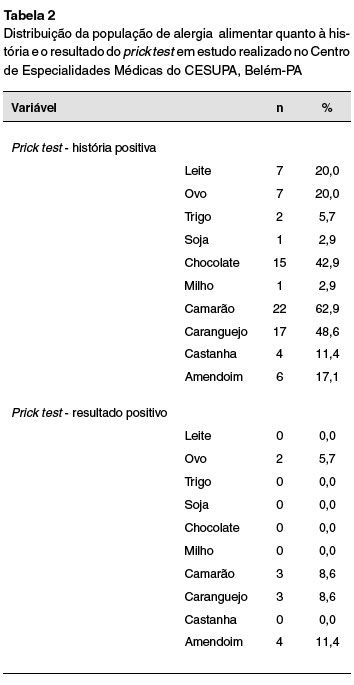
A Tabela 2 também mostra que a maioria dos resultados positivos no prick test estiveram associados ao camarão (sete pessoas), ao amendoim (quatro pessoas) e ao caranguejo (três pessoas).
DISCUSSÃO
Foi proposto pela Organização Mundial de Alergia (World Allergy Organization), em 2003, definir alergia alimentar como a presença de distúrbios gastrointestinais de forma anormal ou exagerada, consequência de uma resposta imunológica adversa aos antígenos alimentares, mediada ou não por IgE específico1. Nos últimos anos, a prevalência de alergia alimentar nas pessoas tem aumentado consideravelmente9.
Neste estudo, observou-se a relação do autodiagnóstico de alergia alimentar com a presença de IgE específico após realização do prick test. O prick test é um método para avaliar a sensibilização alérgica mediada por IgE, e foi escolhido por ser considerado na literatura o preferido em avaliações iniciais por ser um teste rápido, de fácil aplicabilidade, permitindo testar vários antígenos ao mesmo tempo com baixo índice de reações sistêmicas10.
O presente estudo evidenciou uma superestimação do número de autodiagnósticos de alergias alimentares. Enquanto 35 pacientes se autodiagnosticaram com algum tipo de alergia alimentar, apenas 10 tiveram o resultado positivo ao prick test. Outros estudos epidemiológicos já demonstram essas superestimadas taxas de alergia alimentar, principalmente quando as informações são obtidas através dos pais ou responsáveis de pacientes menores de idade11.
No Reino Unido e na Dinamarca, foram realizados três estudos em crianças que confirmam essa superestimação diagnóstica de alergia alimentar11. Em relação a pesquisas envolvendo adultos, também é possível comprovar que as taxas de prevalência de alergia alimentar autorreferidas são muito maiores quando comparadas àquelas com avaliações médicas e objetivas12.
Em nossa pesquisa, sete pessoas declararam ter alergia ao leite. Os testes de todas foram negativos ao prick test, tendo 100% de autodiagnósticos errados se a hipótese for alergia mediada a IgE, desprezando a ideia que o teste possa ter tido algum viés. Em estudos na Europa, o valor de prevalência de alergia ao leite é em torno de 6%, e, após exame confirmatório, o valor reduz para 0,6%13. A alergia à proteína do leite de vaca é uma das alergias alimentares mais comuns da infância, tendo na maioria dos casos resolubilidade antes da fase adulta14. A alergia ao leite de vaca está relacionada à hipersensibilidade que algumas pessoas possuem à caseína ou a outras proteínas presentes no leite. É diferente da intolerância à lactose, que é a incapacidade do organismo de realizar a digestão do alimento pela deficiência de lactase. A semelhança entre os sistomas gastrointestinais causados e por serem relacionadas a mesma fonte de alimento podem propiciar autodiagnósticos errados15. Alergia ao ovo mediada a IgE é mais prevalente que a por leite de vaca16. O que é compatível a nossa pesquisa, onde foi constatado pelo prick test duas pessoas com alergia ao ovo e nenhuma ao leite. Em estudo europeu, 2,5% das pessoas relataram possuir alergia ao ovo, e esse valor reduziu para 0,2% após testes confirmatórios13. Em nosso estudo, sete pessoas informaram alergia ao ovo, e entre elas, apenas duas confirmaram o diagnóstico após o teste. As reações adversas ao ovo estão relacionadas às proteínas alergênicas que podem estar presentes tanto na clara, como na gema ou no plasma17. A prevalência de alergia ao ovo diminui progressivamente com o passar dos anos, tendo valores de 0,5 a 5% do nascimento aos seis anos de idade, e valor de 0,5% na idade adulto18.
Em nossos questionários, seis pessoas declararam ter alergia ao amendoim, e destas, quatro tiveram resultado positivo no prick test. Uma a cada 200 crianças desenvolve alergia ao amendoim antes dos 5 anos de idade19. Dentre elas, apenas 20% terão tolerância ao alimento na fase adulta20. Em estudo na França, realizado em 2010, o amendoim foi o alimento mais responsável pela maioria das queixas alérgicas, contrariando outros estudos que apontam o ovo e o leite16,21.
Com relação ao trigo, duas pessoas na pesquisa declararam possuir alergia a esse alimento, contudo não houve resultados positivos após o prick test. A prevalência das alergias alimentares é muitas vezes relacionada ao tempo e ao volume de exposição de um alimento. O trigo é um dos alimentos mais associados a alergia, já que é a base alimentar de uma grande parte da população mundial22. Cerca de 0,5 a 2% da população mundial possui alergia ao alimento23. Além disso, muitas patologias estão associadas ao alimento, como: doença celíaca, a sensibilidade ao glúten não celíaco, e a alergia ao trigo21.
Dos 100 entrevistados, 22 afirmaram ter alergia a camarão, e apenas três destes tiveram o autodiagnóstico confirmado. Das 17 histórias positivas para alergia a caranguejo, também existiram apenas três confirmações diagnósticas. A alergia alimentar a mariscos é muito comum, principalmente em zonas costeiras de países onde seu consumo é elevado24. O camarão e o caranguejo são dois crustáceos que têm como principal componente alérgeno a tropomiosina25.
Dentre os crustáceos, o camarão é um dos causadores de alergias mais comuns, sendo também uma importante causa de anafilaxia. Um estudo mexicano mostrou que os pacientes com rinite alérgica estão mais propensos a ter alergia a camarão, fato que corrobora a importância na hereditariedade de doenças alérgicas e também sugere a possibilidade desse alimento servir como um gatilho para a doença26.
Além disso, um estudo mexicano mostrou que aqueles com rinite alérgica estão mais propensos a ter alergia a camarão, fato que corrobora a importância na hereditariedade de doenças alérgicas e também sugere a possibilidade desse alimento servir como gatilho para a doença26.
A alergia a soja, mais prevalente na infância, tem relação direta com a alergia ao leite de vaca. Crianças que são diagnosticadas com esta segunda alergia têm como alternativa a fórmula infantil à base de soja. No presente estudo, apenas um paciente afirmou ser alérgico a soja, contudo o prick test não foi positivo27-29.
Ao lado da soja, o alimento menos reportado com autodiagnóstico em nosso estudo foi o milho. Apenas um voluntário alegou ter alergia ao milho, entretanto, esse participante não teve a alergia diagnosticada. Apesar de ser citado como um alimento alérgico, poucos estudos foram dedicados à identificação desse alérgeno30.
CONCLUSÃO
O presente estudo evidenciou uma importante superestimação do número de autodiagnósticos de alergias alimentares, sendo o número de pacientes que se autodeclararam alérgicos a alimentos consideravelmente maior do que o resultados positivos no prick test. A maioria dos resultados positivos no prick test associaram-se ao camarão (sete pessoas), ao amendoim (quatro pessoas) e ao caranguejo (três pessoas).
Concluímos que a pluralidade das doenças relacionadas a alimentos, as mesmas reações adversas presentes em variadas doenças, assim como a dificuldade da população em realizar exames objetivos orientados por um médico capacitado no assunto, influenciam no aumento do número de autodiagnósticos errados e de dietas restritivas desnecessárias.
Constata-se que são necessários mais estudos que possuam em sua metodologia informações pré e pós-teste diagnósticos de alergia alimentar, para uma correta avaliação da proporção de casos. É importante ressaltar que o correto diagnóstico de alergia é importante para prevenir as reações anafiláticas com alto potencial de mortalidade.
REFERÊNCIAS
1. Ferreira CT, Seidman E. Alergia alimentar: atualização prática do ponto de vista gastroenterológico. J. Pediatr. (Rio J.). 2007;83(1):7-20.
2. Mahoney EJ, Veling MC, Mims JW. Food allergy in adults and children. Otolaryngol Clin North Am. 2011;44(3):815-33.
3. Schäfer T, Böhler E, Ruhdorfer S. Epidemiology of food allergy/ food intolerance in adults: associations with other manifestations of atopy. Allergy. 2002;57(2):178.
4. Solé D, Silva LR, Cocco RR, Ferreira CT, Sarni RO, Oliveira LC, et al. Consenso Brasileiro sobre Alergia Alimentar: 2018 - Parte 1 Etiopatogenia, clínica e diagnóstico. Documento conjunto elaborado pela Sociedade Brasileira de Pediatria e Associação Brasileira de Alergia e Imunologia. Arq Asma Alerg Imunol. 2018;2(1):7-38.
5. Sampson HA. Food allergy - Accurately identifying clinical reactivity. Allergy. 2005;60 Suppl.79:19-4.
6. Krogsboll LT, Jorgensen KJ, Gotzsche PC. General health checks in adults for reducing morbidity and mortality from disease. JAMA. 2013;309(23):2489-90.
7. Bock SA. Prospective appraisal of complaints of adverse reactions to foods in children during the first 3 years of life. Pediatrics. 1987;79:683-8.
8. Heinzerling L, Mari A, Bergmann KC, Bresciani M, Burbach G, Darsow U, et al. The skin prick test - European standards. Clin Transl Allergy. 2013;3(1):3.
9. Daher S, Galvão C, Abe A, Cocco R. Diagnóstico em doenças alérgicas Mediadas por IgE. Rev Bras Alerg Imunopatologia. 2009;1(32):3-8.
10. Prado EA, Soares FSP, Rizzo MC, Silva MGN, Rubini NP. O conhecimento de pediatras sobre alergia alimentar: estudo piloto. Rev Paul Pediatr. 2007;25(4):311-6.
11. Nekam KL. Nutritional triggers in asthma. Acta Microbiol Immunol Hung. 1998;45:113-7.
12. Nowak-Wegrzyn A, Bloom A, Sicherer SH, Shereffler WG, Noone S, Whanich N, et al. Tolerance to extensively heated milk in children with cow's milk allergy. J Allergy Clin Immunol. 2008;122(2):342-7.
13. Frongia O, Bellomo AR. Food allergies and intolerance in infants and children. Medico Bambino. 2005;24:533-8.
14. Soares A, Bruno J. Determinação da IgE específica para clara em crianças com alergia ao ovo. Rev Port Imunoalergologia. 2014;22(2):139-40.
15. Uberti F, Danzi R, Stockley C, Peñas E, Ballabio C, Lorenzo C, et al. Immuno-chemical investigation of allergenic residues in experimental and commercial-ly-available wines fined with egg white proteins. Food Chem. 2014;159:343-52.
16. Borges W. Alergia Alimentar - Uma abordagem prática. Departamento de Alergia e Imunologia Sociedade Brasileira de Pediatria. 2011;1-25.
17. Gray CL, Goddard E, Karabus S, Kriel M, Lang AC, Manjra AI, et al. Epidemiology of IgE-mediated food allergy. South African Medical Journal 2015;105(1):68-9.
18. Altman M, Chiaramonte LT. Public perception of food allergy. Journal of Allergy and Clinical Immunology. 1996;97(6):1247-51.
19. Elli L, Branchi F, Tomba C. Diagnosis of gluten related disorders: Celiac disease,wheat allergy and non-celiac gluten sensitivity. World Journal of Gastroenterology. 2015;21(23):7110-19.
20. El-Salhy M, Hatlebakk JG, Gilja OH, Hausken T. The relation between celiac disease,nonceliac gluten sensitivity and irritable bowel syndrome. Nutrition Journal. 2015;14:92.
21. Silva AT, Santa Marta C, Prates S, Almeida MM, Pinto JR. Hipersensibilidade ao trigo: formas de apresentação e proteínas alergênicas. Rev Port Imunoalergologia. 2005;13(2):133-40.
22. Ontiveros N. Prevalence of self-reported gluten-related disorders and adherence to a gluten-free diet in Salvadoran adult population. Int J Environ Res Public Health. 2018;15:786.
23. Robert SZ, Hugh A, Sampson SA, Bock AW, Burk K, Harden S, et al. Soy allergy in infants and children with IgE-associated cow's milk allergy. J Pediatr. 1999;134(5):614-2.
24. Pasini G, Simonato B, Curioni A, Vincenzi S, Cristaudo A, Santucci B, et al. IgE-mediated allergy to corn: a 50 kDa protein, belonging to the Reduced Soluble Proteins, is a major allergen. Allergy. 2002;57(2):98-106.
25. Loveless MH. Allergy for corn and its derivatives: Experiments with a masked ingestion test for its diagnosis. J Allergy. 1950;21(6):500-9.
26. Fisher AA. Contact urticaria and anaphylactoid reaction due to corn starch surgical glove powder. Contact Dermatitis. 1987;16(4):224-5.
27. Verrill L, Bruns R, Luccioli S. Prevalence of self-reported food allergy in U.S. adults: 2001, 2006, and 2010. Allergy Asthma Proc. 2015;36(6):458-67.
28. Woods RK, Stoney SM, Raven J, Walters EH, Abramson M, Thien FCK. Reported adverse food reactions overestimate true food allergy in the community. Eur J Clin Nutr. 2002;56(1):31-6.
29. Carrapatoso I, Rodrigues F, Geraldes L, Faria E, Todo-Bom A, Loureiro C. Padrões clínicos e laboratoriais na hipersensibilidade ao camarão e reactividade cruzada com Dermatophagoides Pteronyssinus. Rev Port Imunoalergol. 2008;16 (5):449-66.
30. Raulf-Heimsoth M, Kespohl S, Crespo JF, Rodriguez J, Feliu A, Brüning T, et al. Natural rubber latex and chestnut allergy: crossreactivity or co-sensitization? Allergy. 2007;62(11):1277-81.