Número Atual: Julho-Setembro 2020 - Volume 4 - Número 3
- Imprimir
- Indicar
- Estatísticas
- (0)
Comentários - Como Citar
- Download da Citação
- Artigos Relacionados
-
Outros dos
Autores
Artigo Original
Atopia e/ou angioedema no paciente com urticária colinérgica com revisão da literatura
Atopy and/or angioedema in patients with cholinergic urticaria with a literature review
Guacira Rovigatti Franco; Jaqueline Cubo Brandão; Grazielly de Fátima Pereira; Jorge Kalil; Antônio Abilio Motta; Rosana Câmara Agondi
DOI: 10.5935/2526-5393.20200050
Serviço de Imunologia Clínica e Alergia do Hospital das Clínicas da FMUSP, Imunologia Clínica e Alergia do HCFMUSP - São Paulo, SP, Brasil
Endereço para correspondência:
Guacira Rovigatti Franco
E-mail: guacirafranco@gmail.com
Submetido em: 11/07/2020
Aceito em: 23/09/2020
Não foram declarados conflitos de interesse associados à publicação deste artigo
RESUMO
INTRODUÇÃO: A urticária colinérgica (UCol) é um subtipo de urticária crônica induzida, desencadeada pela sudorese e o aumento da temperatura corporal. A associação de UCol com atopia é referida como um possível subtipo mais grave. A manifestação de angioedema estaria associada a um quadro mais prolongado de urticária e a sintomas extracutâneos, por exemplo, anafilaxia.
OBJETIVO: Avaliar a frequência de atopia e/ou angioedema nos pacientes com UCol, em um centro terciário.
MÉTODOS: Estudo retrospectivo de prontuários de pacientes com UCol acompanhados em um centro terciário.Todos apresentavamtestedeprovocação para UCol positivo. A frequência de atopia e/ou angioedema foi avaliada nestes pacientes, como também as características gerais nestes subgrupos.
RESULTADOS: Foram incluídos 30 pacientes, sendo 60% do gênero feminino e idade (média) de 32,9 anos e tempo de doença (média) de 7,5 anos. O angioedema foi referido por 8 pacientes (26,7%), não foram observadas diferenças significantes entre os dois grupos (com e sem angioedema). Em relação à atopia, 9 pacientes (30%) realizaram a investigação através de IgE específica para aeroalérgenos, sendo positivo em 6 destes (66,7%). Embora sem diferença estatística, o grupo de pacientes com UCol e atopia apresentava valores de IgE sérica total mais elevados e maior frequência de associação com outras urticárias induzidas.
CONCLUSÕES: Neste estudo, a frequência de atopia foi elevada e associada a níveis elevados de IgE sérica total. O angioedema foi relatado em mais de um quarto dos pacientes, independente da associação com UCE, favorecendo a uma maior gravidade à UCol. Doze pacientes (40%) não responderam aos anti-histamínicos, apesar da dose quadruplicada, sendo necessários outros esquemas terapêuticos.
Descritores: Urticária, urticária crônica, angioedema, tratamento farmacológico, hipersensibilidade.
INTRODUÇÃO
A urticária colinérgica (UCol) é um tipo de urticária crônica induzida. Ela é responsável por 5% de todos os casos de urticária crônica, e por cerca de 30% dos casos de urticária induzida1. A UCol se caracteriza pelo aparecimento de urticas puntiformes, que, eventualmente, podem coalescer e formar uma placa eritematosa, muito pruriginosa por todo o corpo após um estímulo específico, no caso o aumento da temperatura corporal, sendo que grande parte dos pacientes apresenta mais sintomas na época do verão2. As urticas podem ser induzidas por aquecimento ativo, como por exemplo, exercício físico, ou por aquecimento passivo, como banho quente e outras situações como ingerir alimentos ou bebidas quentes ou condimentadas, e estresse emocional. As urticas têm duração de 15 a 60 minutos e, eventualmente, são acompanhadas de angioedema3.
A confirmação da hipótese diagnóstica de UCol deve ser feita por testes de provocação que levem ao aumento da temperatura corporal, sendo que o teste da esteira ou bicicleta ergométrica é o mais difundido. É importante ressaltar que apesar de possuir grande acurácia, o mesmo não é isento de riscos, sugerindose uma avaliação cardiológica prévia e aferição dos sinais vitais regularmente durante a realização do teste. Um dos testes para avaliar UCol consiste em submeter o paciente ao exercício físico até que se inicie a sudorese, a partir do qual a atividade deve ser mantida por mais 15 minutos, realizando-se a leitura imediatamente após e em 10 minutos, sendo considerado positivo se for detectado o aparecimento de urticas neste período3.
O principal diagnóstico diferencial da UCol é a anafilaxia induzida pelo exercício dependente de alimento (AIEDA) (Figura 1). Na AIEDA, os sintomas não aparecem sem a ingestão de alimentos e, geralmente, envolve um anticorpo IgE específico. A medição de IgE específica e testes de provocação, incluindo testes com alimentos, exercícios e antiinflamatórios não esteroidais (AINE) são valiosos para diferenciar UCol e AIEDA4. As lesões relacionadas à AIEDA frequentemente iniciam-se com prurido distal (palmar, plantar e orelhas) acompanhado de flushing ou erupção urticariformes com lesões maiores do que as observadas na UCol, que usualmente se iniciam como urticas puntiformes em tronco e membros que podem coalescer, formando lesões maiores3.
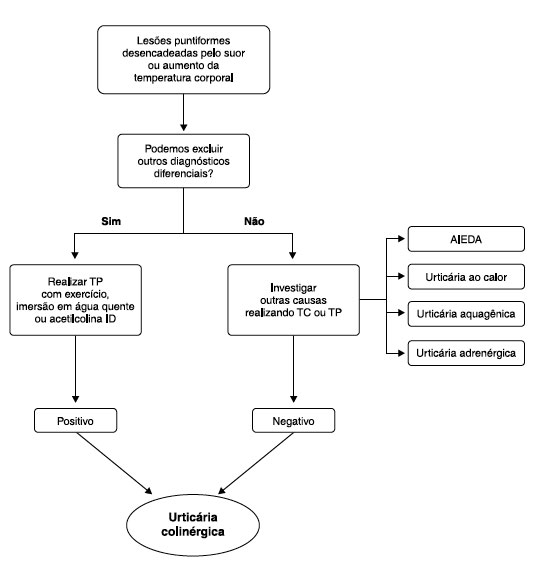
Figura 1
Fluxograma para diagnóstico de urticária colinérgica. Modificado de Fukunaga et al.4
Outros diagnósticos diferenciais, que apesar de menos comuns, não devem ser deixados de lado são: a urticária ao calor, que é caracterizada pelo aparecimento de urticas após o aquecimento da pele por alguns minutos; a urticaria aquagênica, forma rara, na qual, o contato com qualquer fonte de água, em qualquer temperatura, provoca pequenas urticas bem pruriginosas; e a urticária adrenérgica, também pouco prevalente, a qual é induzida por estresse e caracterizada por urticas disseminadas (Figura 1)4.
Para se excluir a urticária desencadeada pelo exercício, os pacientes com teste positivo durante o exercício na esteira ou bicicleta devem ser submetidos ao aquecimento passivo através da imersão em banheira com água à temperatura de 42 ºC, por 15 minutos com um aumento da temperatura corporal central em 1 ºC acima da linha de base. Se for negativo, favorece a urticária desencadeada pelo exercício e não UCol. Porém, para este procedimento é necessário a utilização de um termômetro esofágico, raramente disponível, ou então aferir a temperatura via retal, que apesar de proporcionar uma medida mais fidedigna, é mais difícil de ser executada2.
Um teste complementar para o diagnóstico de UCol é o teste de provocação local, realizado a partir da aplicação intradérmica de drogas colinérgicas, como acetilcolina ou metacolina. O teste é considerado positivo se houver surgimento de urticas satélites ao redor da aplicação. Além disso, é observado aparecimento simultâneo de pontos de sudorese próximos ao local5. Porém, o teste não é positivo em grande parte dos pacientes; no trabalho de Commens e Greaves6 apenas metade dos pacientes submetidos ao teste com metacolina apresentou resultado positivo, razão pela qual ele é considerado um teste complementar.
A fisiopatologia da UCol ainda não está totalmente esclarecida e, dentre algumas sugeridas, temos o aumento da temperatura corporal; a oclusão dos poros do suor ou a destruição das glândulas sudoríparas; a ativação dos mastócitos e/ou do receptor muscarínico pela acetilcolina e a hipersensibilidade a proteínas do suor7.
Em relação à classificação da UCol, Fukunaga4 sugere quatro subtipos com base na patogênese e as suas características clínicas, sendo importante diferenciá-las, uma vez que a abordagem terapêutica é diferente para cada uma delas. Estes subtipos estão resumidos na Figura 2. O primeiro subtipo é o mais relatado, trata-se da UCol relacionada à alergia ao suor sem angioedema associado. Este subtipo está ligado ao extravasamento de suor pelos ductos das glândulas sudoríparas, além de teste de suor autólogo (TSuA) positivo e teste do autossoro (TAS) negativo4.
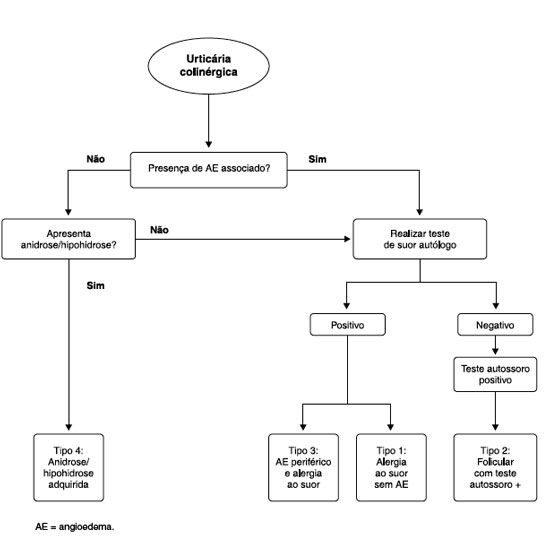
Figura 2
Classificação de urticária colinérgica conforme a patogênese e características clínicas Modificado de Fukunaga et al.4
O segundo subtipo é a UCol do tipo folicular, caracterizada por lesões puntiformes junto aos folículos e TAS positivo, TSuA negativo. Alguns autores aventaram a hipótese de antígenos localizados na epiderme que poderiam causar desgranulação de mastócitos nos pacientes com UCol. O terceiro é a UCol com presença de angioedema e alergia ao suor, este quadro está intimamente associado aos pacientes atópicos, em especial à dermatite atópica, sexo feminino, além de apresentar maior predisposição à anafilaxia. Isto sugere que o extravasamento de suor nas áreas com lesões eczematosas poderia predispor à sensibilização ao suor com subsequente alergia ao mesmo. E o quarto tipo é a UCol com anidrose adquirida e/ou hipoidrose, que se caracteriza pela redução ou ausência da produção de suor. Frequentemente está associada a três condições patológicas: neuropatia sudomotora, falência sudomotora pura idiopática, ou falência da glândula sudorípara. Alguns autores propuseram, como fisiopatologia, a redução da expressão de receptores de acetilcolina nas glândulas sudoríparas na anidrose generalizada idiopática adquirida, ou redução da expressão de esterase de acetilcolina observada no paciente com UCol e hipoidrose4.
O objetivo desse estudo foi avaliar a frequência de atopia e/ou angioedema nos pacientes com UCol, em um centro terciário.
METODOLOGIA
Estudo retrospectivo de prontuário eletrônico de pacientes com UCol do ambulatório de Imunologia Clínica e Alergia do Hospital das Clínicas da FMUSP. Todos os pacientes com suspeita de UCol foram submetidos ao teste de esteira. Este estudo foi aprovado pela comissão de ética local sob o CAAE 79655117.1.0000.0068.
O teste de provocação para UCol seguiu as orientações de diretrizes mundiais3. O teste foi realizado em ambiente hospitalar, utilizando-se uma esteira e com monitoração contínua dos parâmetros, como frequência cardíaca e saturação de oxigênio em ar ambiente durante todo o teste. Antes de se iniciar o teste foi realizado exame de inspeção da pele do paciente, afim de averiguar a existência de lesões cutâneas pré-existentes. Tão logo se iniciou a transpiração, manteve-se o paciente em atividade por 15 minutos ou até o aparecimento das urticas. O teste foi considerado positivo quando foram visualizadas as lesões características na pele do paciente.
Apenas foram incluídos no estudo os pacientes com teste de provocação com esteira positivo. Foram avaliados os dados demográficos (sexo, idade atual, idade de início dos sintomas e tempo de doença), a presença de angioedema, concomitância com outras urticárias (UCE ou outras UCInds), refratariedade ao anti-histamínico (AH1) e os exames laboratoriais, Resultados sendo eles, imunoglobulina (Ig) E total, velocidade de hemossedimentação (VHS), proteína C-reativa (PCR) e autoanticorpos (fator anti-núcleo [FAN], anti-tireoglobulina [anti-TG] e anti-tireoperoxidase [anti-TPO]). Os exames laboratoriais selecionados foram os mais recentes encontrados nos prontuários médicos.
Os pacientes também foram avaliados quanto à presença de atopia, como rinite, asma e dermatite atópica, comprovada através da presença de IgE específica (teste cutâneo ou teste in vitro) para aeroalérgenos (Dermatophagoides pteronyssinus [DPT], Blomia tropicalis, Blatella germanica, Periplaneta americana, Lolium perene, Aspergillus fumigatus e Penicillium sp). O teste de puntura seguiu as recomendações de diretrizes nacionais8 e internacionais9, foi realizado apenas quando os pacientes conseguiam suspender o AH1 por 3 dias ou mais, e foram usados extratos padronizados de alérgenos, um controle negativo (diluente dos extratos) e um controle positivo (histamina 10 mg/mL).
Análise estatística
O teste de Fisher foi utilizado para se comparar as frequências de gênero, UCE, outras UCInds, autoanticorpos e refratariedade aos AH1s entre os grupos. O teste de Mann-Whitney foi utilizado para se comparar dados demográficos dos pacientes, como idade atual, idade de início da doença e tempo de doença; e também, a IgE sérica total.
Foram incluídos 30 pacientes com história sugestiva de UCol e confirmação da hipótese através do teste de provocação. Dezoito pacientes (60%) eram do gênero feminino, a média de idade dos pacientes era de 32,9 anos (±14,5 anos), início da doença aos 25,4 anos (±14,2 anos) e tempo de doença de 7,5 anos (±7,1 anos).
A concomitância com UCE foi referida por 7 pacientes (23,3%); outras UCInds, sendo a urticária dermográfica a mais frequente, por 7 pacientes (23,3%). No total, 11 pacientes (36,7%) com UCol apresentavam outro tipo de urticária crônica associada.
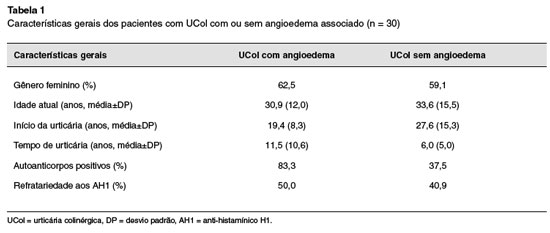
O angioedema foi referido por 8 pacientes com UCol (26,7%), sendo que destes, apenas 2 apresentavam UCE concomitante. Dois pacientes apresentaram angioedema durante o teste de provocação para UCol. Embora, sem diferença estatística, o grupo de pacientes com UCol com angioedema apresentava idade de início mais precoce (19,4 anos versus 27,6 anos), tempo de doença mais prolongado (11,5 anos versus 6,0 anos), maior frequência de autoanticorpos (83,3% versus 37,5%) e maior refratariedade aos anti-histamínicos (50,0% versus 36,4%). Estes dados podem ser observados na Tabela 1.
Em relação aos exames laboratoriais, nosso estudo encontrou as seguintes médias: IgE sérica total de 550,9 UI/mL, VHS de 12,5 mm/hora e PCR, 1,9 mg/ dL; o FAN foi positivo em 40%, anti-TPO em 26,3%, anti-TG, 5,9% dos pacientes. De todos os pacientes, 2 (6,7%) apresentavam doença autoimune da tireoide (hipotireoidismo).
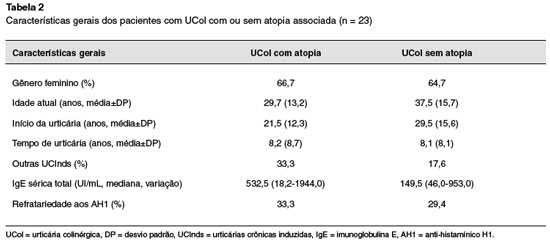
Quinze pacientes (50%) referiram também sintomas respiratórios, sendo a maioria rinite, porém, a investigação de atopia através da pesquisa de IgE específica foi realizada em apenas 9 pacientes, sendo positivo em 6 pacientes com UCol (66,7%). Quatorze pacientes (em um prontuário não havia dados sobre atopia) negavam histórias pessoal e familiar sugestivas de atopia. Comparando-se os pacientes atópicos (6 pacientes) e os pacientes não atópicos (total de 17 pacientes, sendo 14 pacientes sem história de atopia + 3 com IgE específica negativa), embora sem diferença estatística, foi observado que os pacientes com UCol e atopia apresentavam mais frequentemente associação com outras UCInds (33,3% versus 17,6%) e IgE total mais elevada (818,9 UI/mL versus 282,6 UI/mL). A refratariedade aos AH1s foi semelhante em ambos os grupos (33,3% versus 29,4%). Estes dados podem ser observados na Tabela 2 e Figura 3.
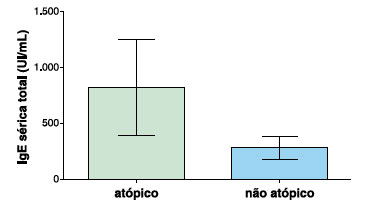
Figura 3
Níveis de IgE sérica total conforme classificação dos pacientes com urticária colinérgica, com ou sem atopia
Em relação ao tratamento, 8 pacientes (26,7%) estavam em uso de AH1 em doses licenciadas, e 10 pacientes (33,3%) utilizavam AH1 em doses aumentadas (até quadruplicadas). Doze pacientes (40,0%) apresentavam UCol refratária aos anti-histamínicos, e os outros medicamentos foram introduzidos conforme relatos na literatura de opções terapêuticas para estes pacientes, sendo eles, escopolamina (4 pacientes), propanolol (2 pacientes), ranitidina (2 pacientes), montelucaste (3 pacientes) e omalizumabe (1 paciente), este último não era disponível no nosso serviço e foi adquirido pelo paciente através de seu convênio particular (Figura 4).
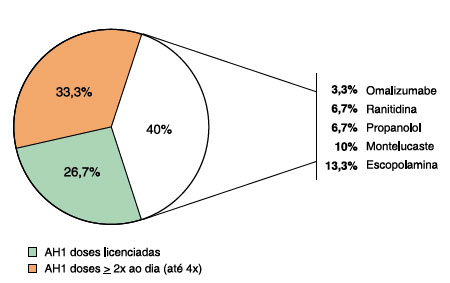
Figura 4
Porcentagem de tratamento realizado pelos pacientes com urticária colinérgica
DISCUSSÃO
Este estudo avaliou 30 pacientes acompanhados em um serviço terciário com diagnóstico de UCol, todos confirmados através de teste de provocação em esteira. Jankowska-Konsur A e cols.10 avaliaram 1091 pacientes com urticária crônica e não observaram um predomínio de gêneros nos vários subtipos de UCInd, com exceção da UCol, onde a prevalência foi bem maior nos homens. O mesmo foi observado por Godse K e cols.11. Entretanto, no nosso estudo, a maioria dos pacientes era do gênero feminino.
Nosso grupo de pacientes era jovem, com uma média de idade de 33 anos, porém, com um tempo prolongado de urticária. A UCol pode afetar negativamente a qualidade de vida dos seus portadores, levando ao absenteísmo no trabalho e escola, e à grande procura dos serviços de saúde12.
Altrichter e cols.7 mostraram que os pacientes com UCol associadas à atopia apresentavam um quadro mais grave de UCol e pior qualidade de vida. No nosso estudo, a presença de atopia foi avaliada através da história clínica e confirmada através da pesquisa de IgE específica para aeroalérgenos. Dos 30 pacientes com UCol, 16 (53,3%) apresentavam história de rinite crônica, entretanto, a investigação de atopia foi realizada em apenas 9 pacientes. A positividade de IgE específica para aeroalérgenos foi observada em 6 dos 9 pacientes (66,7%) testados, portanto, nossa frequência de atopia foi elevada. Entretanto, quando comparamos os pacientes atópicos com os não atópicos, não encontramos diferenças significantes entre os dois grupos, porém, os atópicos eram mais jovens e com início de UCol mais precoce, tinham uma maior associação com outras UCInds, e também IgE total mais elevada do que os pacientes com UCol sem atopia. Não houve diferença entre os grupos referente ao tempo de doença ou à refratariedade aos anti-histamínicos.
A presença de angioedema concomitante com o quadro de UCol estaria associado a um quadro mais prolongado de urticária e a sintomas extracutâneos, inclusive com anafilaxia13. Nosso estudo também avaliou a história de angioedema associado à UCol. O angioedema foi referido por 8 pacientes (26,7%), sendo que 2 deles apresentavam urticária crônica espontânea concomitante. Quando comparamos o grupo de pacientes com UCol e angioedema com os pacientes sem angioedema, observamos uma maior frequência de autoanticorpos e maior refratariedade aos anti-histamínicos no grupo de pacientes com história de angioedema, porém, sem diferença significante.
Observamos também que nossos pacientes com UCol apresentaram níveis elevados de autoanticorpos. Cada vez mais, associa-se UCE com autoimunidade, vários trabalhos na literatura referem que para UCInd, do mesmo modo, pode-se observar esta associação14,15.
Em relação ao tratamento, as diretrizes atuais recomendam, como primeira linha, o tratamento com AH1s de segunda geração em dose licenciada, visando o controle dos sintomas. Segue-se desta forma, o guideline EAACI/GA2LEN/EDF/WAO de 201816 para urticária crônica por não haver consenso específico para o tratamento de urticária colinérgica.
Portanto, novos estudos nesta área são importantes para estabelecer a consistência dos tratamentos utilizados, inclusive na população brasileira.
Na nossa amostra, a resposta ao tratamento com AH1s, na dose licenciada foi de 26,7% e, na dose aumentada, em 33,3%. Na literatura observamos números semelhantes, Mellerowicz e cols.12 mostraram, em 2019, que a proporção de pacientes que se beneficiaram com a dose licenciada foi baixa (31,9%). Inclusive alguns dos pacientes faziam uso de anti-histamínicos de primeira geração, e neste caso, a resposta ao tratamento foi ainda menor (16%). Já quando utilizaram a dose quadruplicada do AH1, a resposta foi de até 59%.
Como terceira e quarta linhas, adiciona-se omalizumabe e a ciclosporina respectivamente, mas nenhuma dessas terapias é licenciada para os pacientes com urticária colinérgica, sendo extrapolado o uso destes medicamentos para os pacientes com urticária induzida17,18.
Outras estratégias terapêuticas encontradas na literatura são as medicações anticolinérgicas, betabloqueadores e o montelucaste19. Como vimos, estas foram terapias que fizemos uso nos nossos pacientes, pois uma grande parcela dos pacientes com urticária colinérgica não respondeu aos AH1, mesmo em doses quadruplicadas.
Segundo a diretriz de UCInd3, o omalizumabe é considerado evidência B para o tratamento, escopolamina evidência C, combinações de propranolol, anti-histamínicos e montelucaste evidência C. Protocolo de dessensibilização envolvendo atividade física regular é considerado um tratamento com evidência B, e o tratamento com suor autólogo tem sido descrito em alguns pacientes.
Uma análise retrospectiva de Maurer e cols.19 mostrou que 62% dos pacientes com UCInd que usaram omalizumabe obtiveram uma resposta completa ao tratamento (ausência de urticas após teste de provocação); 13% tiveram uma melhora significativa (> 50% de redução nos limiares de provocação, > 50% de melhora dos sintomas) e 25% não apresentaram melhora significativa. Três relatos de casos de pacientes com UCol indicaram grande melhora dos sintomas: dois casos descrevem os sintomas dos pacientes melhorando drasticamente após apenas uma dose de omalizumabe.
Os agentes anticolinérgicos têm sido relatados na literatura como uma opção terapêutica alternativa para a urticária colinérgica, porque a acetilcolina, principal mediadora da transpiração, como visto, parece ter papel importante na patogênese da UCol. No entanto, apesar dos possíveis efeitos colaterais, o tratamento com brometo de escopolamina é relatado como bem tolerado pelo paciente deste estudo19. Outra teoria patogênica envolve um aumento do tônus simpático e, desta forma, o uso de medicações com efeito betabloqueador, como o propranolol, poderiam ser usadas20.
As limitações do estudo se referem ao número de pacientes, apenas 30 no total, à investigação de atopia através da IgE específica que foi realizada em apenas 9 pacientes, e à não disponibilidade de omalizumabe para os pacientes refratários ao AH1.
CONCLUSÕES
A maioria dos pacientes com UCol era do gênero feminino, jovem, porém com longa duração da doença. Neste estudo, a frequência de atopia foi elevada e associada a níveis elevados de IgE sérica total, achados compatíveis com os da literatura. O angioedema foi relatado em mais de um quarto dos pacientes, independente da associação com UCE, favorecendo a uma maior gravidade à UCol. Observamos também que pacientes com UCol apresentam níveis de autoanticorpos e de VHS elevados.
Doze pacientes (40%) não responderam aos AH1s, apesar da dose quadruplicada, sendo necessários outros esquemas terapêuticos.
REFERÊNCIAS
1. Poon E, Seed PT, Greaves MW, Kobza-Black A. The extent and nature of disability in different urticarial conditions. Br J Dermatol. 1999;140:667.
2. Shoenfeld Y, Harari Z, Sheonfeld Y, Keren G. Cholinergic urticaria. A seasonal disease. Arch Intern Med. 1981;141:1029-30.
3. Magerl M, Altrichter S, Borzova E, Gimenez-Arnau A, Grattan CEH, Lawlor F, et al. The definition, diagnostic testing, and management of chronic inducible urticarias - The EAACI/GA2 LEN/EDF/UNEV consensus recommendations 2016 update and revision. Allergy. 2016;71:780-802.
4. Fukunaga A, Washio K, Hatakeyama M, Oda Y, Ogura K, Horikawa T, et al. Cholinergic urticaria: epidemiology, physiopathology, new categorization, and management. Clin Auton Res. 2018;28:103-13.
5. Fukunaga A, Bito T, Tsuru K, Oohashi A, Yu X, Ichihashi M, et al. Responsiveness to autologous sweat and serum in cholinergic urticaria classifies its clinical subtypes. J Allergy Clin Immunol. 2005;116:397-402.
6. Commens CA, Greaves MW. Tests to establish the diagnosis in cholinergic urticarial. Br J Dermatol. 1978;98:47-51.
7. Altrichter S, Koch K, Church MK, Maurer M. Atopic predisposition in cholinergic urticaria patients and its implications. J Eur Acad Dermatol Venereol. 2016;30:2060-5.
8. Motta AA, Kalil J, Barros MT. Testes cutâneos. Rev Bras Alerg Imunopatol. 2005;28:73-83.
9. Heinzerling L, Frew AJ, Bindslev-Jenses C, Bonini S, Bousquet J, Bresciani M, et al. Standard skin prick test and sensitization to inhalant allergens across Europe - a survey from the GA2LEN network. Allergy. 2005;60:1287-300.
10. Jankowska-Konsur A, Adam Reich, Jacek Szepietowski; the Polish Chronic Urticaria Working Group. Clinical characteristics and epidemiology of chronic urticaria: a nationwide, multicentre study on 1091 patients. Postepy Dermatol Alergol. 2019;36:184-91.
11. Godse K, Farooqui S, Nadkarni N, Patil S. Prevalence of cholinergic urticaria in Indian adults. Indian Dermatol Online J. 2013;4:62-3.
12. Mellerowicz E, Weller K, Zuberbier T, Maurer M, Altrichter S. Real‐life treatment of patients with cholinergic urticaria in German‐speaking countries. J Dtsch Dermatol Ges. 2019;17:1141-7.
13. Mellerowicz EJ, Asady A, Maurer M, Altrichter S. Angioedema frequently occurs in cholinergic urticaria. JACI Pract. 2019;7:1355-7.
14. Bracken SJ, Abraham S, MacLeod AS. Autoimmune theories of chronic spontaneous urticaria. Front Immunol. 2019;10:627.
15. Kolkhir P, Metz M, Altrichter S, Maurer M. Comorbidity of chronic spontaneous urticaria and autoimmune thyroid diseases; a systematic review. Allergy. 2017;72:1440-60.
16. Zuberbier T, Aberer W, Asero R, Abdul Latiff AH, Baker D, Ballmer- Weber B, et al. The EAACI/GA²LEN/EDF/WAO guideline for the definition, classification, diagnosis and management of urticaria. Allergy. 2018;73:1393-414.
17. Koch K, Weller K, Werner A, Maurer M, Altrichter S. Antihistamine updosing reduces disease activity in patients with difficult-to-treat cholinergic urticaria. J Allergy Clin Immunol. 2016;138:1483-5e9.
18. Maurer M, Church MK, Gonçalo M, Sussman G, Sánchez-Borges M. Management and treatment of chronic urticaria (CU). J Eur Acad Dermatol Venereol. 2015;29(Suppl 3):16-32.
19. Maurer M, Metz M, Brehler R, Hillen U, Jakob T, Mahler V, et al. Omalizumab treatment in patients with chronic inducible urticaria: A systematic review of published evidence. The J Allergy Clin Immunol. 2018;141:638-49.
20. Feinberg JH, Toner CB. Successful treatment of disabling cholinergic urticaria. Mil Med. 2008;173:217-20.