Número Atual: Janeiro-Março 2020 - Volume 4 - Número 1
- Imprimir
- Indicar
- Estatísticas
- (0)
Comentários - Como Citar
- Download da Citação
- Artigos Relacionados
- Outros do Autor
Comunicação Clínica e Experimental
Hemorragia digestiva alta como complicação de esofagite eosinofílica
Upper gastrointestinal bleeding as a complication of eosinophilic esophagitis
Laís Souza Gomes1,2, Pablo Torres Cordova1,2, Larissa de Queiroz Mamede1,2, Grazielly de Fátima Pereira1,2, Iandra Leite Perez1,2, Allyne Moura Fé e Sousa Araújo1,2, Amanda Brolio de Souza1,2, Jessica Bonfim Mendes Consentino1,2, Giovanna Lucy Cortez Aliaga1,2, Jorge Kalil1,2, Fábio Fernandes Morato Castro1,2, Ariana Campos Yang1,2,3
1. Serviço de Imunologia Clínica e Alergia do Hospital das Clínicas de São Paulo - HC-FMUSP - São Paulo, SP, Brasil
2. Disciplina de Imunologia Clínica e Alergia da Faculdade de Medicina da Universidade de São Paulo - FMUSP - São Paulo, SP, Brasil
3. Disciplina de Imunologia e Alergia da FCM/UNICAMP - Campinas, SP, Brasil
Endereço para correspondência:
Laís Souza Gomes
dralaissgomes@gmail.com
Submetido em: 13/02/2020
Aceito em: 20/02/2020
Não foram declarados conflitos de interesse associados à publicação deste artigo
RESUMO
A hemorragia digestiva alta (HDA) é uma condição médica comum, que permanece com uma taxa de mortalidade aproximadamente de 10%. Doenças alérgicas habitualmente não configuram risco para HDA. Entretanto, o aumento recente de doenças alérgicas que afetam cronicamente o trato digestório poderia mudar esse cenário. Este artigo relata um caso de HDA após hematêmese provocada por impactação alimentar. Realizada endoscopia digestiva alta (EDA) e diagnosticada esofagite eosinofílica (EoE), que após tratamento adequado, apresentou melhora dos sintomas. A EoE é uma doença inflamatória crônica esofágica emergente, com aumento do número de casos diagnosticados ao redor do mundo. Atualmente, considera-se a causa mais prevalente de disfagia e impactação alimentar em crianças e adultos jovens. Os sintomas de EoE não são específicos para cada faixa etária, e podem variar desde sintomas mais leves, como sintomas de doença do refluxo gastroesofágico, até disfagia e impactação alimentar. Existe atraso no diagnóstico e tratamento, propiciando um aumento de complicações, cujo risco mais temido seria rotura do esôfago. Revisando a literatura até o presente relato, constatamos que a EoE nunca foi descrita como uma causa de HDA. Além da apresentação incomum da HDA levando ao diagnóstico de EoE, esse caso ressalta a importância do atendimento multidisciplinar e cooperação entre especialidades. Portanto, há necessidade de diagnóstico mais precoce e preciso, buscando ampliar o conhecimento para não negligenciar características específicas da disfagia, e evitar complicações com o tratamento adequado.
Descritores: Hemorragia digestiva alta, disfagia, esofagite eosinofílica.
INTRODUÇÃO
A hemorragia digestiva alta (HDA) é uma condição médica comum, que continua gerando um ônus significativo para a saúde. Apesar dos grandes avanços em sua gestão, a mortalidade por todas as formas de HDA permanece aproximadamente em 10%. A HDA pode ser varicosa (15%), ou não varicosa (85%)1.
A HDA na grande maioria dos casos é autolimitada. Cerca de 80% das não varicosas cessam espontaneamente, entretanto, a gravidade do sangramento está vinculada principalmente à idade, às comorbidades e ao uso prévio de medicamentos lesivos à mucosa ou anticoagulantes. Choque ou hipotensão ortostática, coagulopatia associada, hemorragia no hospital, múltiplas transfusões, imunossupressão e hemorragia grave, são sinais de mau prognóstico3.
O sangramento gastrointestinal, além de apresentar significativas repercussões clínicas e econômicas, configura uma emergência médica frequente, sendo essencial o diagnóstico preciso, a fim de se obter melhor prognóstico e uma redução da mortalidade intra-hospitalar, uma vez que está associado a taxas consideráveis de morbimortalidade4,5.
Doenças alérgicas habitualmente não configuram risco para HDA. Entretanto, o aumento recente de doenças alérgicas que afetam cronicamente o trato digestório poderia mudar esse cenário. Destacamos aqui a Esofagite eosinofílica (EoE), uma doença imunomediada emergente como uma nova possível causa de HDA.
A EoE é uma doença inflamatória crônica e evolutiva do esôfago que pode acometer qualquer faixa etária, desde a infância até a velhice6. Atualmente considera-se a causa mais prevalente de disfagia e impactação alimentar em crianças e adultos jovens, caracterizando-se clinicamente por apresentar sintomas de disfunção esofágica e histologicamente infiltrado eosinofílico restrito ao esôfago de ≥ 15 eosinófilos por campo de grande aumento (CGA), sendo que outras causas de eosinofilia esofágica devem ser excluídas7. O diagnóstico tardio e tratamento inadequado determinam a prevalência de fibrose, levando à dismotilidade característica da EoE e a futuras complicações decorrentes do remodelamento do epitélio, como é a estenose esofágica8.
DESCRIÇÃO DO CASO
T.M.B.C., sexo feminino, 24 anos, natural de Limeira, SP, estudante, parda, admitida no pronto-socorro de um serviço terciário após quadro de hematêmese, provocado por impactação alimentar com hambúrguer seguida de indução de vômitos pela própria paciente, na tentativa frustrada de alívio. Realizada endoscopia digestiva alta (EDA) de urgência, sendo retirado o alimento impactado no esôfago. Além dos sinais de sangramento recente, identificou-se alterações endoscópicas sugestiva de EoE, porém não se realizou biopsias esofágicas nessa ocasião, devido a HDA. O tratamento da HDA foi acompanhado pela equipe de Gastroenterologia, sendo usado Omeprazol 80 mg/dia por 12 semanas.
Na história pregressa, a paciente relatou que desde 20 anos de idade apresentava impactação alimentar e disfagia com alimentos sólidos, odinofagia, necessidade de ingestão de líquidos durante as refeições e provocava vômitos pós-alimentares, com o objetivo de desobstruir o esôfago. Negava disfagia com líquidos, tosse e epigastralgia. Durante a internação, após 24 horas de estabilização da HDA, solicitou-se interconsulta e transferência para equipe de Alergia e Imunologia, sendo iniciado tratamento empírico com budesonida 800 µg de 12/12h, omeprazol 40 mg 12/12h e prednisolona 40 mg/dia, o último por 5 dias. A evolução clínica em relação aos sintomas disfágicos foi satisfatória, e assim recebeu alta hospitalar com orientação de manter o tratamento prescrito durante 4 semanas e voltar para nova avaliação ambulatorial. Como antecedentes pessoais apresentava rinite alérgica persistente moderada grave, sem tratamento, sendo prescrito budesonida spray nasal 50 µg 12/12h, e loratadina 10 mg/dia. Realizado prick test para aeroalérgenos que evidenciou sensibilização para: Dermatophagoides pteronyssinus 6x8 mm e Blomia tropicalis 7x5 mm. Na avaliação após 1 mês de tratamento empírico, a paciente estava assintomática e conseguindo se alimentar de forma adequada. Nesse momento foi optado por suspender o tratamento prescrito para a suposta EoE por um período de 4 semanas e subsequente realização de uma nova EDA com biopsias esofágicas para confirmação da hipótese diagnóstica. Nesta EDA realizada após 4 semanas sem nenhum tipo de tratamento para a EoE foram encontradas as seguintes alterações macroscópicas: mucosa esofágica mostrava estrias longitudinais, alguns exsudatos esbranquiçados e presença de lacerações superficiais em parede lateral direita e esquerda. A histopatologia das biopsias esofágicas mostrou a presença de 28 eosinófilos por CGA em esôfago médio, confirmando o diagnóstico de EoE. Dessa forma, de imediato retomou-se o tratamento com budesonida deglutida 800 µg de 12/12h (dissolvidas em mel) e omeprazol 40 mg/dia. Iniciado tratamento para H. pylori, visto que a pesquisa do mesmo foi positiva. Realizado também esofagograma que evidenciou deglutição coordenada e esôfago com calibre, contornos, peristaltismo e esvaziamentos normais.
DISCUSSÃO
A EoE é uma doença esofágica emergente com aumento do número de casos diagnosticados ao redor do mundo. Atualmente o diagnóstico desta entidade vem aumentando, com uma prevalência em crianças e adultos de aproximadamente 0,4% nos países do Ocidente8. Existe uma média de anos de atraso diagnóstico de EoE de 6 anos, com relação diretamente proporcional entre atraso diagnóstico e prevalência de alterações fibroestenóticas (46,5% com atraso diagnóstico de 2 anos a 87,5% quando o atraso diagnóstico é superior a 20 anos). Da mesma forma, a prevalência de estenose esofágica aumenta com o tempo de atraso no diagnóstico (17,2% -2 anos, e 70,8% - maior que 20 anos). Essa correlação entre o tempo de não tratamento da EoE e a prevalência de estenose alerta para a necessidade de diminuir o atraso no diagnóstico de EoE, a fim de se evitar complicações como remodelamento e estenose esofágica, cujo risco mais temido seria rotura do esôfago, já descrita em alguns casos9.
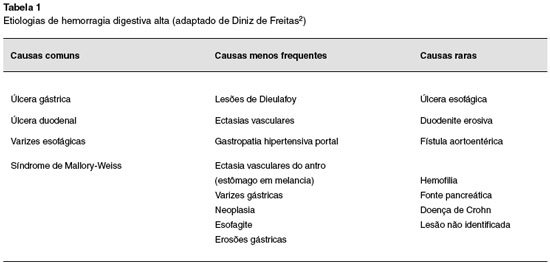
Revisando a literatura até o presente relato, constatamos que a EoE nunca foi descrita como uma causa de HDA. Dentre as causas mais frequentes, temos úlcera péptica, síndrome de Mallory-Weiss, gastrite por estresse e varizes gastroesofágicas.
A EoE assemelha-se fisiopatologicamente com outras doenças atópicas, como asma e dermatite atópica10. Considerando que a inflamação crônica pode fragilizar a parede esofágica, que se torna mais friável, e aliando-se a isso estreitamentos e dismotilidade, fica evidente o risco de uma mucosa altamente vascularizada apresentar sangramento, particularmente em situações como o caso descrito, complicados por impactação alimentar e vômitos forçados. Sabe-se que a fibroestenose esofágica estaria associada a uma doença com vários anos de evolução, sendo mais vista em adultos11. A paciente relata um período de 4 anos entre o início dos sintomas disfágicos e o diagnóstico de certeza.
Baixo grau de suspeição, sintomas inespecíficos, adaptação sintomática são alguns dos determinantes para o retardo diagnóstico. Como consequência, são as complicações que possibilitam o diagnóstico da EoE, em muitos casos, como o descrito aqui. Na EoE, existe uma ampla gama de sintomas que não necessariamente são específicos para cada faixa etária, podendo ir de sintomas mais leves, como sintomas de doença do refluxo gastroesofágico, até sintomatologia mais clássica, como impactação alimentar11. O remodelamento visto na EoE é um processo lento e progressivo, que pode demorar vários anos em se estabelecer, e não se sabe por que alguns permanecem assintomáticos, enquanto outros apresentam sintomas de impactação alimentar e disfagia aos sólidos como primeira manifestação12.
Além da apresentação incomum da HDA levando ao diagnóstico de EoE, esse caso ressalta a importância do atendimento multidisciplinar e cooperação entre especialidades. Algumas manifestações clínicas são altamente sugestivas da doença e justificaram o início do tratamento empírico antes da confirmação diagnóstica, e sabe-se que dentre casos com disfagia associada à impactação, a EoE representa 46-63%13,14.
Outras características que aumentam a suspeita para conseguir chegar ao diagnóstico de EoE é a presença de alterações endoscópicas sugestivas de EoE, e a presença de doenças atópicas concomitantes, que foram descritas na atualização do consenso internacional para os critérios diagnósticos de EoE15. Estas atopias concomitantes estão presentes em 50-80% dos pacientes com EoE16,17.
Estudos têm mostrado que na falta de tratamento anti-inflamatório o infiltrado eosinofílico esofágico e quadro clínico podem persistir ao longo do tempo. Numa análise prospectiva de 30 pacientes com EoE durante 7,2 anos, observou-se que a disfagia e o infiltrado eosinofílico persistiam durante esse período na ausência de tratamento, mostrando fibrose subepitelial esofágica18. Uma análise retrospectiva feita com 200 pacientes adultos com EoE mostrou que o diagnóstico tardio de EoE determina a prevalência de características de fibrose10. O caso descrito aqui se enquadra nessa situação, onde uma EoE "silenciosa" com mais de 4 anos de evolução culminou com um diagnóstico tardio realizado somente após uma complicação da doença.
CONCLUSÃO
É importante difundir o conhecimento sobre EoE, alertando sobre as características mais específicas da disfagia, que muitas vezes são negligenciadas.
O atraso do diagnóstico da EoE parece aumentar o risco de complicações decorrentes da evolução da EoE. O marcante aumento do número de casos ao redor do mundo tem permitido conhecer melhor as peculiaridades da doença, sendo esse o primeiro relato publicado que inclui a EoE como causa a ser pensada entre outras de HDA.
REFERÊNCIAS
1. Kichler A, Jang S. Endoscopic hemostasis for non-variceal upper gastrointestinal bleeding: new frontiers. Clin Endosc. 2019 Sep;52(5):401-6.
2. Freitas D. Hemorragia Digestiva. In: Gastroenterologia Semiologia Clínica & Laboratorial. Coimbra; 2005. p.117-41.
3. Mayelin AJ, Solange RT, Noelvis TM, Dominga CT. Caracterización clínico-endoscópica de pacientes con hemorragia digestiva alta. Hospital General Pedro Betancourt de Jovellanos. Rev Méd Electrón. 2013;35(2):134-43.
4. Franco MC, Nakao FS, Rodrigues R, Maluf-Filho F, Paulo GA, Libera ED. Proposal of a clinical care pathway for the management of acute upper gastrointestinal bleeding. Arq Gastroenterol. 2015 dez;52(4):283-92.
5. Saltzman JR. Approach to acute upper gastrointestinal bleeding in adults [Internet]. Waltham: UpToDate; 2018 [citado em 2018 maio 28]. Disponível em: https://www.uptodate.com/contents/approachto-acute-upper-gastrointestinal-bleeding-in-adults/print.
6. Kapel RC, Miller JK, Torres C, Aksoy S, Lash R, Katzka DA. Eosinophilic esophagitis: a prevalent disease in the United States that affects all age groups. Gastroenterology. 2008;134:1316-21.
7. Lucendo AJ, Molina-Infante J, Arias A, Von Arnim U, Bredenoord AJ, Bussmann C, et al. Guidelines on eosinophilic esophagitis: evidence-based statements and recommendations for diagnosis and management in children and adults. United Eur Gastroenterol J. 2017;5(3):335-58.
8. Dellon ES. Epidemiology of eosinophilic esophagitis. Gastroenterology Clin North Am. 2014;43:201-18.
9. Schoepfer AM, Safroneeva E, Bussmann C, Kuchen T, Portmann S, Simon HU, et al. Delay in diagnosis of eosinophilic esophagitis increases risk for stricture formation in a time-dependent manner. Gastroenterology. 2013;145:1230-2.
10. O'Shea KM, Aceves SS, Dellon ES, Gupta SK, Spergel JM, Furuta GT, et al. Pathophysiology of Eosinophilic Esophagitis. Gastroenterology. 2018;154(2):333-45.
11. Dellon ES, Hirano I. Epidemiology and Natural History of Eosinophilic Esophagitis Gastroenterology. Gastroenterology. 2018; 154(2):319-32.e3.
12. Chehade M, Wegrzyn AN. The asymptomatic patient with eosinophilic esophagitis. Ann Allergy Asthma Immunol. 2019;122(6):550-1.
13. Ricker J, McNear S, Cassidy T, Plott E, Arnold H, Kendall B, et al. Routine screening for eosinophilic esophagitis in patients presenting with dysphagia. Therap Adv Gastroenterol. 2011;4:27-35.
14. Liacouras CA, Furuta GT, Hirano I, Atkins D, Attwood SE, Bonis PA, et al. Updated eosinophilic esophagitis: consensus recommendations for children and adults. J Allergy Clin Immunol. 2011 Jul;128(1):3-22.
15. Dellon ES, Liacouras CA, Molina-Infante J, Furuta GT, Spergel JM, Zevit N, et al. Updated international consensus diagnostic criteria for eosinophilic esophagitis: Proceedings of the AGREE conference. Journal Gastroenterology. 2018 ;155(4):1022-33.
16. Hill DA, Grundmeier RW, Ramos M, Spergel JM. Eosinophilic esophagitis is a late manifestation of the allergic march. J Allergy Clin Immunol Pract. 2018;6(5):1528-33.
17. Dellon ES, Gonsalves N, Hirano I, Furuta GT, Liacouras CA, Katzka DA. ACG clinical guideline: evidenced based approach to the diagnosis and management of esophageal eosinophilia and eosinophilic esophagitis. American Journal Gastroenterology. 2013;108(5):679-92.
18. Straumann A, Spichtin H-P, Grize L, Bucher KA, Beglinger C, Simon HU. Natural history of primary eosinophilic esophagitis: a follow-up of 30 adult patients for up to 11.5 years. Gastroenterology. 2003;125:1660-9.