Número Atual: Outubro-Dezembro 2019 - Volume 3 - Número 4
- Imprimir
- Indicar
- Estatísticas
- (0)
Comentários - Como Citar
- Download da Citação
- Artigos Relacionados
-
Outros dos
Autores
Artigo de Revisão
Controle ambiental: prevenção e manejo das doenças atópicas
Environmental control: prevention and management of atopic diseases
Bárbara Souza; Pedro Giavina-Bianchi; Jorge Kalil; Rosana Câmara Agondi
DOI: 10.5935/2526-5393.20190053
Disciplina de Imunologia Clínica e Alergia da Faculdade de Medicina da Universidade de São Paulo, FMUSP - São Paulo, SP, Brasil
Endereço para correspondência:
Bárbara Souza
E-mail: babi.enfermagem@gmail.com
Submetido em: 03/12/2019
Aceito em: 16/12/2019.
Não foram declarados conflitos de interesse associados à publicação deste artigo.
RESUMO
A asma é uma das doenças crônicas mais prevalentes no mundo, sendo que 50% a 80% dos pacientes apresentam o fenótipo alérgico. A asma resulta da interação entre predisposição genética e exposição ambiental. Os aeroalérgenos perenes, especialmente os ácaros da poeira doméstica, são considerados um dos responsáveis pelo aumento da prevalência da asma em todo mundo. O controle ambiental é uma das medidas necessárias para o tratamento e controle da asma.
Descritores: Asma, doenças atópicas, alergia, controle ambiental.
INTRODUÇÃO
A asma é uma doença inflamatória crônica das vias aéreas inferiores de origem multifatorial caracterizada pela presença de hiper-responsividade brônquica e crises de broncoespasmo. Resulta principalmente da interação entre predisposição genética e exposição ambiental, especialmente às fontes de aeroalérgenos comuns presentes no domicílio, sendo elas: os ácaros da poeira doméstica, baratas, epitélio de animais e fungos1,2.
O conhecimento sobre a sensibilização alergênica do indivíduo, quais fontes de aeroalérgenos encontram-se em maior quantidade no domicílio do paciente e quais pioram os sintomas da doença são de fundamental importância na educação sobre o controle ambiental, que deve englobar uma abordagem multicomponente, ou seja, deve incorporar várias intervenções que juntas irão contribuir para a redução da exposição a múltiplos alérgenos simultaneamente3. Em vista disso, torna-se imprescindível conhecer o ambiente em que esses indivíduos estão inseridos.
O controle ambiental contempla medidas de prevenção da exposição aos aeroalérgenos comuns no ambiente em que o indivíduo vive, e consiste em um dos componentes do manejo da asma e de outras doenças alérgicas, sendo amplamente investigado e recomendado como adjuvante ao tratamento farmacológico4.
Por se tratar de um tema relevante na área de alergia e imunologia clínica e que vem sendo cada vez mais estudado e abordado na prática clínica, foi realizada uma revisão bibliográfica de publicações nacionais e internacionais, utilizando a biblioteca virtual PubMed e atualizações sobre o tema, incluindo-se artigos originais e revisões sistemáticas sobre exposição à aeroalérgenos e controle ambiental.
AEROALÉRGENOS E CONTROLE AMBIENTAL
Os alérgenos são proteínas ou glicoproteínas com peso molecular entre 6 e 100 kD que desencadeiam respostas imunes específicas alérgicas, e frequentemente apresentam propriedades aerodinâmicas (aeroalérgenos). Alguns exercem funções de enzima, por exemplo, proteólise, e podem aumentar a permeabilidade das mucosas das vias aéreas2,5. A exposição a diferentes alérgenos inalantes comuns do ambiente pode desencadear sintomas e crises de exacerbação da asma e de outras doenças alérgicas em indivíduos geneticamente predispostos e sensibilizados1.
Esses aeroalérgenos são classificados em dois grupos: alérgenos de exterior (outdoor ): fungos e polens; e os intradomiciliares (indoor ): substâncias do corpo e fezes dos ácaros da poeira doméstica, antígenos fúngicos, de animais domésticos como cão e gato, e de insetos como as baratas. Esses aeroalérgenos são próprios das habitações e os mais comuns aos quais os seres humanos estão expostos2,6.
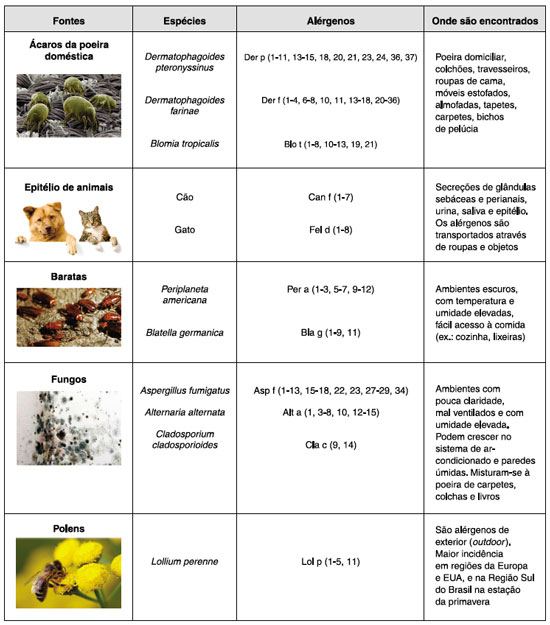
A Figura 1 resume as principais fontes de aeroalérgenos de interior e de exterior aos quais os indivíduos podem estar em contato, e onde são encontrados.
ÁCAROS DA POEIRA DOMÉSTICA
Os ácaros da poeira doméstica são os principais agentes sensibilizantes de indivíduos atópicos, e sua importância vem sendo destacada há décadas por pesquisadores da área8. Os ácaros são encontrados na poeira domiciliar, principalmente em colchões, almofadas, tapetes, sofás de tecido e bichos de pelúcia, pois esses objetos apresentam ambiente ideal para sua proliferação devido, tanto às condições microclimáticas de temperatura e umidade, quanto à presença de alimento abundante (descamação da pele humana)9. A reprodução e a sobrevivência desses aracnídeos são facilitadas na presença de alta umidade e temperaturas elevadas, sendo que a infestação de ácaros é menos comum em climas áridos e de alta atitude. Os ácaros da poeira doméstica vivem cerca de 6 a 8 semanas, e as fêmeas são capazes de produzir 40 a 80 ovos durante a vida, que originarão animais adultos após 3 a 4 semanas9,10.
Os ácaros do gênero Dermatophagoides, das espécies pteronyssinus e farinae, juntamente com o Blomia tropicalis são os mais prevalentes, e seus principais alérgenos são Der p 1, Der f 1 e Blo t 1, respectivamente. A eliminação dos aeroalérgenos é proveniente do corpo dos ácaros e principalmente das fezes, através das bolotas fecais, onde são encontradas enzimas digestivas como, por exemplo, as proteases11.
Os ácaros não podem ser vistos a olho nu, portanto, a educação dos indivíduos em relação à redução desses aracnídeos pode ser difícil. As medidas para redução dessa exposição incluem: utilização de capas impermeáveis antiácaros no colchão e travesseiros, troca da roupa de cama a cada sete dias, lavagem das roupas com água quente (55 ºC), remoção de cortinas, carpetes e móveis estofados, evitar o acúmulo de livros, papéis expostos e brinquedos de pelúcia, utilização de purificadores de ar e aspiradores com filtro HEPA (High Efficiency Particulate Arrestance) e outras ações que diminuam a umidade interna e eliminem os reservatórios dos ácaros (Figura 2)12,13.
Platts-Mills e cols.14, em um workshop sobre asma e aeroalérgenos de interiores em 1997, sugeriram que o aumento na prevalência das doenças atópicas no mundo ocorria principalmente em relação à asma persistente, e que os pacientes asmáticos eram sensibilizados a um ou mais alérgenos de interiores, sendo o ácaro o aeroalérgeno mais importante. Nas últimas décadas, evidências se acumularam, mostrando que a exposição aos aeroalérgenos dos ácaros tem um papel importante na sensibilização a esses aeroalérgenos, observando-se uma relação dose-resposta, e no desenvolvimento da asma. Esses estudos evidenciaram a associação entre a sensibilização aos aeroalérgenos de interiores e a presença da asma, experimentalmente, através de broncoprovocações específicas com ácaros14-16. Além disso, medidas de controle ambiental contribuíram para redução desses alérgenos e controle da doença9-11.
Um estudo prospectivo duplo-cego placebo controlado realizado por Halken e cols.17, no qual 60 crianças (faixa etária entre 6 e 15 anos) com asma e sensibilizadas ao ácaro da poeira doméstica foram randomizadas e receberam capas de colchões impermeáveis (intervenção ativa) e capas permeáveis, constatou que após 12 meses houve redução significativa das concentrações dos aeroalérgenos de ácaro nos colchões e diminuição nas doses de esteroides inalados, pela metade, nos pacientes que receberam intervenção ativa em relação aos que utilizaram capas permeáveis17. Por outro lado, dois estudos com pacientes adultos com asma e rinite alérgicas que utilizaram capas de colchão impermeáveis a aeroalérgenos de ácaros, durante um período de 12 meses, não demonstraram benefício clínico dos participantes, apesar da redução dos aeroalérgenos nos colchões do grupo intervenção18,19, concluindo que o uso de barreiras físicas deve ser recomendado para diminuir a exposição aos aeroalérgenos de ácaros, se possível, como parte de um amplo plano de controle ambiental.
As intervenções combinadas parecem trazer mais benefícios do que uma intervenção isolada. Platts-Mills e cols.20 demonstraram em seu estudo, realizado em 1982, uma melhora significativa nos pacientes com asma e sensibilizados ao ácaro da poeira doméstica após um longo período de controle ambiental. Os nove participantes dessa pesquisa utilizaram um quarto de hospital como quarto de dormir, e ao final foram avaliados em relação aos sintomas clínicos e uso de medicação. Sete participantes pararam de usar todos os medicamentos para asma, havendo remissão dos sintomas clínicos e redução na hiper-reatividade brônquica. A revisão realizada por Becher e cols.21 fez uma síntese da literatura e mostrou que o uso de carpetes e tapetes podia atuar como reservatório de poluentes do ar de interiores, como partículas de poeira, alérgenos e microrganismos, os quais poderiam ficar em suspensão novamente após atividade sobre a área de carpete. Em contraste com os revestimentos frios, os carpetes e o uso de tapetes estavam associados ao aumento no risco de uma série de resultados adversos à saúde, incluindo sintomas irritativos, infecções respiratórias e piora da asma.
Uma abordagem multifacetada para evitar a exposição ao ácaro da poeira doméstica, incluindo educação/orientação, pode trazer bons resultados tanto na diminuição da exposição alergênica, quanto para redução dos sintomas de exacerbação de doenças alérgicas12,22.
ANIMAIS DE ESTIMAÇÃO
A introdução de animais de estimação nos domicílios vem aumentando ao longo dos anos, com isso ocorre o aumento da exposição aos aeroalérgenos eliminados por esses animais. Cães e gatos são considerados os mais comuns em residências no mundo todo. O projeto brasileiro de alergia "PROAL II" mostrou o aumento significativo da sensibilização de crianças com doenças alérgicas e não alérgicas ao longo de 12 anos em relação a diversos alérgenos, incluindo de cães e gatos23. Vários aeroalérgenos destes animais foram identificados com uma variedade de propriedades biológicas e imunológicas22.
Nos gatos, Fel d 1 (secretoglobulina) é o aeroalérgeno dominante, sendo que até 96% dos indivíduos sensibilizados ao gato produzem IgE específica contra este aeroalérgeno, que é encontrado principalmente na saliva desses animais. Além do Fel d 1, outros alérgenos, como Fel d 2 a 8, podem estar presentes na pele e pelo dos felinos e na urina. Atualmente existem sete aeroalérgenos de cães identificados (Can f 1 a 7), sendo que o principal é o Can f 1 (lipocalina), pois 64% dos indivíduos sensibilizados ao cão apresentam IgE específica para esse alérgeno, que é encontrado no epitélio e nas glândulas salivares24.
Os aeroalérgenos de gatos e cães são onipresentes e também são encontrados em ambientes onde nenhum animal de estimação pode estar presente25. Estes aeroalérgenos são predominantemente transportados em pequenas partículas (< 10-20 mm), e permanecem em suspensão no ar por longos períodos de tempo, aderindo a roupas e superfícies e favorecendo a ampla distribuição no ambiente25,26.
Gergen e cols.27 concluíram em seu estudo, realizado nos Estados Unidos, que a exposição a níveis elevados de alérgenos de cães e gatos entre indivíduos sensibilizados, com asma, estava associada à exacerbação dos sintomas da doença, e que reduzir as exposições aos aeroalérgenos de animais de estimação tinha o potencial de uma redução significativa na morbidade da asma.
Lavar gatos e cães pode reduzir os níveis de Fel d 1 e Can f 1, porém é claramente uma medida temporária que necessita ser repetida regularmente para que seja eficaz, tendo como ideia a remoção dos alérgenos da pele dos animais antes que possam espalhar-se para o ambiente, pois eles continuam sendo produzidos28.
A estratégia, em longo prazo, mais recomendada e eficaz para o controle ambiental de indivíduos sensibilizados aos aeroalérgenos de cão e gato é remover o animal do ambiente domiciliar, uma vez que mesmo após remoção do animal doméstico, os níveis de aeroalérgenos podem levar vários meses para alcançar uma redução significativa2,29. O estudo feito por Shirai e cols.29, com 20 adultos com asma alérgica, no período de um ano, indicou que a remoção de animais de estimação das residências reduziu a responsividade das vias aéreas, permitindo a redução nas doses de corticosteroides inalados.
Cipriani e cols.13 encontraram nível de evidência B em relação à utilização de purificadores de ar com filtro HEPA (High Efficiency Particulate Arrestance) para redução dos níveis internos de alérgenos transportados pelo ar. Neste trabalho, foi relatado que as revisões sistemáticas sobre os benefícios da utilização dos filtros de ar sugeriram que os pacientes alérgicos deveriam escolher as seguintes opções: purificadores de ar portáteis com filtro HEPA, especialmente durante o sono, ou em casas com sistema de ar-condicionado, manutenções regulares e uso de filtros HEPA.
Outros animais com pelos também criados como bichos de estimação, porém menos comuns, podem ser encontrados no ambiente domiciliar, estando associados à sensibilização alergênica como, por exemplo: porco da Guiné (porquinho da índia), hamster, coelho e furão doméstico22.
BARATAS
As baratas são insetos cosmopolitas e um importante fator de risco para exacerbação da asma e sintomas alérgicos em todo mundo. A sensibilização e a exposição a baratas estão fortemente relacionadas à densidade populacional e fatores socioeconômicos, ocorrendo principalmente quando as condições de vida favorecem a infestação pelo inseto30,31.
Um grande número de espécies de baratas existe globalmente, mas poucas são baratas domiciliares. Duas espécies predominam em áreas temperadas e tropicais, sendo elas, as baratas alemãs (Blatella germanica) e as baratas americanas (Periplaneta americana)32. Essas baratas produzem vários alérgenos potentes e contaminantes pró-inflamatórios que são derivados de várias fontes, incluindo saliva, material fecal, secreções, ovos e fragmentos de baratas mortas. Estas proteínas são potentes indutoras de respostas imunes mediadas por IgE em indivíduos geneticamente predispostos que vivem em ambientes infestados33.
Estudo de intervenção ambiental abrangente, controlado randomizado, com 937 crianças atópicas com asma em grandes cidades dos EUA foi realizado durante o período de um ano, tendo como resultados a redução da exposição a alérgenos domiciliares, incluindo baratas e ácaros, e a diminuição da morbidade associada à asma34. Em concordância, o estudo transversal, realizado no Nordeste do Brasil, com crianças asmáticas em bom status socioeconômico demonstrou que a exposição a baratas esteve significativamente associada à asma entre elas, podendo ser considerada um fator de risco para a doença. Blattella germanica e Periplaneta americana foram as espécies encontradas em 96% das residências infestadas35.
As principais intervenções para diminuir a exposição a baratas são simples de serem aplicadas e incluem: manter a indisponibilidade de água, alimento e abrigo, pois se estes fatores estiverem ausentes, o ambiente desencorajará a migração de baratas de fora e fará com que as que já estiverem presentes morram ou procurem outro ambiente33. A colocação de iscas para baratas e a utilização de serviços especializados de dedetização também são métodos que auxiliam na redução desses insetos34,35.
FUNGOS
Os fungos representam alérgenos de interior (perenes) e de exterior (sazonais). Em ambientes internos, os fungos podem ser encontrados em locais úmidos e escuros, em forma de mofo ou bolor, enquanto que ao ar livre eles resultam da degradação da vegetação13. As espécies de fungos alergênicos mais importantes são membros dos gêneros Aspergillus e Penicillium, predominantes no ambiente interior, e Alternaria e Cladosporium, presentes em ambientes externos e internos36.
Estudo realizado no Reino Unido com 181 indivíduos com asma entre 16 e 60 anos, mostrou maior prevalência de sensibilização aos antígenos fúngicos nos pacientes com múltiplas internações por exacerbações da asma. Esses achados sustentam a associação entre sensibilização aos fungos com crises graves de asma que requerem internação37.
Crianças com idade entre 05 e 11 anos com resposta positiva ao teste cutâneo para extrato de alérgeno fúngico tiveram, significativamente, mais dias de sintomas de asma em comparação com aquelas sem resposta cutânea a qualquer alérgeno fúngico. Uma maior exposição total a fungos esteve associada ao aumento nos dias de sintomas relacionados à asma, sendo esses os achados de Pongracic e cols.38.
A umidade e o crescimento visível de fungos nos lares estão associados a resultados negativos para a saúde humana. Estudo realizado por Hegarty e cols.39 teve como objetivo determinar se a umidade em edifícios afeta a expressão gênica de fungos e como, por sua vez, a expressão gênica impacta a saúde humana. Foi observado que em maiores concentrações de água, ou seja, em edifícios úmidos, os fungos podem apresentar aumento nos processos metabólicos secundários, com potencial para uma maior produção, por célula, de alérgenos, toxinas e patogenicidade.
A umidade excessiva no domicílio pode ser decorrente de condições climáticas, ventilação inadequada, infiltrações, ou outros problemas relacionados à construção, facilitando a proliferação dos fungos13. Em vista disso, estratégias para reduzir a umidade interna, melhorando a ventilação do ambiente, podem inibir a expansão dos fungos.
POLENS
Polens são gametas masculinos do reino vegetal e são carreados para fecundação pelo vento (anemófilos), ou por insetos (entomófilos). A polinose é mais recorrente nas regiões de clima temperado e surge, periodicamente, por exemplo, nos meses de setembro a dezembro no hemisfério norte. Os alérgenos de polens, na Região Sul do Brasil, são originários das gramíneas, e podem ocasionar sintomas respiratórios e oculares, de caráter sazonal, em indivíduos sensibilizados22.
Lolium perenne é uma das principais fontes de proteínas alergênicas, por ser mundialmente distribuído, e por sua alta produção de pólen durante a floração, sendo seus principais aeroalérgenos o Lol p 1 e Lol p 540. Na Região Sul do Brasil, o Lolium multiflorum, conhecido como azevém, tem sido demonstrado como a principal gramínea causadora de polinose41.
Assim como os aeroalérgenos dos animais, os aeroalérgenos dos polens são onipresentes e de difícil eliminação, pois podem ser transportados para dentro de casa através de roupas e de animais de estimação. Medidas para evitar a exposição a estes alérgenos incluem: evitar atividades externas nos períodos de alta contagem de polens (entre 05:00 e 10:00 horas da manhã) e, em dias secos, quentes e com ventos, manter as janelas da casa e do carro fechadas, dando preferência ao uso do ar-condicionado, e secar as roupas em secadoras automáticas ao invés de secá-las ao ar livre são algumas medidas preventivas que devem ser adotadas pelos indivíduos sensibilizados aos alérgenos dos polens42.
CONSIDERAÇÕES FINAIS
Os diferentes ambientes do domicílio de um indivíduo podem acumular diversos aeroalérgenos de diferentes classes, e sua concentração no ambiente depende de vários fatores, como localização e estrutura da moradia, presença de animais, tipo e frequência de limpeza e acúmulo de materiais e objetos que podem funcionar como reservatórios. Com isso, as intervenções de controle ambiental combinadas trazem mais benefícios do que uma intervenção isolada.
Um amplo espectro de intervenções foi projetado e têm sido sugerido para reduzir a exposição aos aeroalérgenos no ambiente em que indivíduos alérgicos estão inseridos, juntamente com o tratamento farmacológico, com o objetivo de reduzir os sintomas e as exacerbações das doenças atópicas, seus impactos epidemiológicos e socioeconômicos e melhorar a qualidade de vida desses indivíduos.
REFERÊNCIAS
1. Global Initiative for Asthma (GINA). Global Strategy for Asthma Management and Prevention 2017. Disponível em: http://ginasthma.org/2017-gina-report-global-strategy-for-asthma-management-and-prevention/. Acesso em: 15/01/2018.
2. Diette GB, McCormack MC, Hansel NN, Breysse PN, Matsui EC. Environmental issues in managing asthma. Respir Care. 2008;53:602-17.
3. Melo RMB, Lima LSL, Sarinho ESC. Associação entre controle ambiental domiciliar e exacerbação da asma em crianças e adolescentes do município de Camaragibe, Pernambuco. J Bras Pneumol. 2005;31:5-12.
4. Platts-Mills TA, Vaughan JW, Carter MC, Woodfolk JA. The role of intervention in established allergy: avoidance of indoor allergens in the treatment of chronic allergic disease. J Allergy Clin Immunol. 2000;106:787-804.
5. Raulf M, Buters J, Chapman M, Cecchi L, Blay F, Doekes G, et al. Monitoring of occupational and environmental aeroallergens – EAACI Position Paper. Concerted action of the EAACI IG Occupational Allergy and Aerobiology & Air Pollution. Allergy. 2014;69:1280-99.
6. Tovey ER, Marks GB. It's time to rethink mite allergen avoidance. J Allergy Clin Immunol. 2011;128:723-7.
7. Who/IUIS Allergen Nomenclature Sub-Committee. AllergenNomenclature. Disponível em: http://www.allergen.org/search.php. Acesso em: 15/01/2018.
8. Platts-Mills TA, Heymann PW, Chapman MD, Hayden ML, Wilkins SR. Cross-reacting and species-specific determinants on a major allergen from Dermatophagoides pteronyssinus and D. farina: development of a radioimmunoassay for antigen P1 equivalent in house dust and dust mite extracts. J Allergy Clin Immunol. 1986;78:398-407.
9. Baxi SN, Phipatanakul W. The role of allergen exposure and avoidance in asthma. Adolesc Med State Art Rev. 2010;21:57-71.
10. Denmark HA, Cromroy HL. House dust mites, Dermatophagoides spp. (Acari: Pyroglyphididae). Entomol Circ 1989. Disponível em: https://edis.ifas.ufl.edu/pdffiles/IN/IN21600.pdf.
11. Gautier C, Charpin D. Environmental triggers and avoidance in the management of asthma. J Asthma Allergy. 2017;7:47-56.
12. Wilson JM, Platts-Mills TAE. Home environmental interventions for house dust mite. J Allergy Clin Immunol Pract. 2018;6(1):1-7.
13. Cipriani F, Calamelli E, Ricci G. Allergen avoidance in allergic asthma. Front Pediatr. 2017;10:103.
14. Platts-Mills TAE, Vervloet D, Thomas WR, Aalberse RC, Chapman MD. Indoor allergens and asthma: report of the third international workshop. J Allergy Clin Immunol. 1997;100:S1-24.
15. Kuehr J, Frischer T, Meinert R, Barth R, Forster J, Schraub S, et al. Mite allergen exposure is a risk for the incidence of specific sensibilization. J Allergy Clin Immunol. 1994;94:44-52.
16. Sporik R, Chapman MD, Platts-Mills TAE. House dust mite exposure as a cause of asthma.Clin Exp Allergy. 1992;22:897-906.
17. Halken S, Host A, Niklassen U, Hansen LG, Nielsen F, Pederson S, et al. Effect of mattress and pillow encasings on children with asthma and house dust mite allergy. J Allergy Clin Immunol. 2003;111:169-76.
18. Woodcock A, Forster L, Matthews E, Martin J, Letley L, Vickers M, et al. Control of exposure to mite allergen and allergen-impermeable bed covers for adults with asthma. N Engl J Med. 2003;349:225-36.
19. Sanders G, Singer A. Evaluation of impermeable covers for bedding in patients with allergic rhinitis. J Pediatr. 2004;144:137.
20. Platts-Mills TA, Tovey ER, Mitchell EB, Moszoro H, Nock P, Wilkins SR. Reduction of bronchial hyperreactivity during prolonged allergen avoidance. Lancet. 1982;2:675-8.
21. Becher R, Ovrevik J, Schwarze PE, Nilsen S, Hongslo JK, Bakke JV. Do carpets impair indoor air quality and cause adverse health outcomes: a review. Int J Environ Res Public Health. 2018;15:E184.
22. Rubini NPM, Wandalsen GF, Rizzo MCV, Aun MV, Neto HJC, Solé D. Guia prático sobre controle ambiental para pacientes com rinite alérgica. Arq Asma Alerg Imunol. 2017;1:8-19.
23. Aranda CS, Cocco RR, Pierotti FF, Mallozi MC, Franco JM, Porto A, et al. Increase sensitization to several allergens over a 12-year period in Brazilian children. Pediatr Allergy Immunol. 2018;29:321-4.
24. Chan SK, Leung DYM. Dog and cat allergies: current state of diagnostic approaches and challenges. Allergy Asthma Immunol Res. 2018;10:97-105.
25. Graudenz GS, Kalil J, Latorre MR, Arruda K, Castro FFM. Transporte passivo de alérgenos de cão e gato em edifícios de escritórios. Rev Bras Alerg Imunopatol. 2002;25:99-106.
26. Ahluwalia SK, Matsui EC. Indoor environmental interventions for furry pet allergens, pest Allergens, and mold: looking to the future. J Allergy Clin Immunol Pract. 2018;6:9-19.
27. Gergen PJ, Mitchell HE, Calatroni A, Sever ML, Cohn RD, Salo PM, et al. Sensitization and exposure to pets: the effect on asthma morbidity in the US population. J Allergy Clin Immunol Pract. 2018;6:101-7.
28. Portnoy JM, Kennedy K, Sublett JL, Phipatanakul W, Matsui E, Barnes C, et al. Environmental assessment and exposure control: a practice parameter–furry animals. Ann Allergy Asthma Immunol. 2012;108:223.
29. Shirai T, Matsui T, Suzuki K, Chida K. Effect of pet removal on pet allergic asthma. Chest. 2005;127:1565-71.
30. Arruda LK, Santos ABR, Ferriani VPL, Sales VS. Alergia a barata. Rev Bras Alerg Imunopatol. 2005;28:172-80.
31. Pomés A, Mueller GA, Randall TA, Chapman MD, Arruda LK. New insights into cockroach allergens. Curr Allergy Asthma Rep. 2017;17:25.
32. Do DC, Zhao Y, Gao P. Cockroach allergen exposure and risk of asthma. Allergy. 2016;71:463-74.
33. Portnoy J, Chew GL, Phipatanakul W, Williams PB, Grimes C, Kennedy K, et al. Environmental assessment and exposure reduction of cockroaches: a practice parameter. J Allergy Clin Immunol. 2013;132:802-8.
34. Morgan WJ, Crain EF, Gruchalla RS, O'Connor GT, Kattan M, Evans R, et al. Results of a home-based environmental intervention among urban children with asthma. N Engl J Med. 2004;351:1068-80.
35. Sarinho E, Schor D, Veloso MA, Rizzo JA. There are more asthmatics in homes with high cockroach infestation. Braz J Med Biol Res. 2004;37:503-10.
36. Borchers AT, Chang C, Gershwin M. Mold and human health: a reality check. Clin Rev Allergy Immunol. 2017;52:305-22.
37. O'Driscoll BR, Hopkinson LC, Denning DW. Mold sensitization is common amongst patients with severe asthma requiring multiple hospital admissions. BMC Pulm Med. 2005;5:1-10.
38. Pongracic JA, O'Connor GT, Muilenberg ML, Vaughn B, Gold DR, Kattan M, et al. Differential effects of outdoor versus indoor fungal spores on asthma morbidity in inner-city children. J Allergy Clin Immunol. 2010;125;593-9.
39. Hegarty B, Dannemiller KC, Peccia J. Gene expression of indoor fungal communities under damp building conditions: Implications for human health. Indoor Air. 2018;28:548-58.
40. Taketomi EA, Sopelete MC, Moreira PFS, Vieira FAM. Doença alérgica polínica: polens alergógenos e seus principais alérgenos. Rev Bras Otorrinolaringol. 2006;72:562-7.
41. Rosário Filho NA. Reflexões sobre polinose: 20 anos de experiência. Rev Bras Alerg Imunopatol. 1997;20:210-3.
42. Pollen. National Institute of Environmental Health Sciences. Disponível em: https://www.niehs.nih.gov/health/topics/agents/allergens/pollen/index.cfm. Acesso em: julho/2018.