Número Atual: Julho-Setembro 2018 - Volume 2 - Número 3
- Imprimir
- Indicar
- Estatísticas
- (0)
Comentários - Como Citar
- Download da Citação
- Artigos Relacionados
-
Outros dos
Autores
Artigo Original
A especialidade de Alergia e Imunologia Clínica nos diferentes níveis de atenção à saúde no Brasil
Allergy and Clinical Immunology specialty in the different levels of health care in Brazil
Faradiba S. Serpa1; Marilyn Urrutia-Pereira1; Eduardo Costa1; Regina W. DiGesu1; Marta de Fátima R. C. Guidacci1; Alvaro S. Cruz1; Antonio Condino Neto1; Jackeline Motta Franco1; Janaína Mello1; Norma M. Rubini2; Dirceu Solé3
DOI: 10.5935/2526-5393.20180040
1. Comissão Especial de Políticas Públicas, Associação Brasileira de Alergia e Imunologia (ASBAI), gestão 2017-2018
2. Presidente da ASBAI, gestão 2017-2018
3. Diretor Científico da ASBAI, gestão 2017-2018
Endereço para correspondência:
Faradiba S. Serpa
E-mail: aaai@asbai.org.br ou faradibasarquis@uol.com.br
Submissão em 09/07/2018
Aceite em 10/08/2018
Não foram declarados conflitos de interesse associados à publicação deste artigo.
RESUMO
OBJETIVOS: Avaliar a atuação de alergistas/imunologistas no serviço público e identificar prioridades, carências e demandas na assistência aos pacientes com doenças alérgicas e imunodeficiências.
MÉTODOS: Foi desenvolvido um questionário on-line autoaplicável por meio do Google Forms, composto por 17 questões de múltipla escolha sobre dados demográficos, área de atuação, local de desempenho das atividades profissionais e acesso a exames laboratoriais.
RESULTADOS: Responderam ao questionário on-line 367 associados. A média de idade foi de 45,3 anos (desvio padrão, DP = 11,7), e 255 dos participantes eram mulheres (69,5%). Atuavam também como pediatras 52,9% dos alergistas, e apenas 37,6% atendiam pacientes com imunodeficiências primárias no Sistema Único de Saúde (SUS). Os recursos para abordagem desses pacientes eram escassos e não distribuídos de maneira uniforme.
CONCLUSÕES: Os especialistas em Alergia e Imunologia Clínica estão concentrados nos grandes centros, e os que atuam no serviço público não têm acesso a recursos adequados para o diagnóstico e tratamento das doenças alérgicas e imunodeficiências primárias. Ações estratégicas em várias instâncias do SUS são necessárias para melhorar a atenção aos pacientes com doenças imunoalérgicas no Brasil.
Descritores: Alergia e Imunologia, síndromes de imunodeficiência, assistência integral à saúde, Sistema Único de Saúde.
INTRODUÇÃO
A especialidade de Alergia e Imunologia Clínica abrange áreas da Medicina que estão em franco desenvolvimento científico, com expansão contínua do espectro de doenças, novos exames e tratamentos1.
A Associação Brasileira de Alergia e Imunologia (ASBAI), fundada em 1972, tem como principal objetivo prover atualização e educação continuada aos seus associados e aos profissionais interessados no conhecimento das doenças alérgicas e imunológicas, por meio da realização de eventos médicos, publicações de protocolos para o manejo de doenças prevalentes e atividades on-line que propiciam oportunidade constante e crescente de aprendizado2.
Entretanto, a realidade da assistência em Alergia e Imunologia no Brasil impede que esse conhecimento seja aplicado na prática diária3. A maioria dos especialistas em Alergia e Imunologia concentra-se nos grandes centros4, atua nos níveis secundário e terciário do Sistema Único de Saúde (SUS), e tem acesso restrito aos exames diagnósticos, o que faz com que apenas os pacientes com formas mais graves das doenças imunoalérgicas, ou que já manifestem complicações das mesmas, tenham acesso a esse tipo de atendimento e tratamento3.
Com o intuito de conhecer melhor a realidade da assistência na área de Alergia e Imunologia Clínica no Brasil, foi realizada esta pesquisa que teve como objetivo obter dados referentes à atuação de alergistas/imunologistas no serviço público e identificar as prioridades, carências e demandas na assistência aos pacientes com doenças alérgicas e imunodeficiências, nos diferentes níveis de atenção à saúde.
MATERIAL E MÉTODOS
Em janeiro de 2017, a Comissão Especial de Políticas Públicas da ASBAI desenvolveu como instrumento de pesquisa, um questionário on-line autoaplicável destinado a médicos que atuam na especialidade de Alergia e Imunologia Clínica, membros da ASBAI.
Os associados receberam e-mail que informava sobre a pesquisa, contendo um link do Google Forms, e outro com o endereço do questionário (questionarioasbai@gmail.com). Os participantes preenchiam seu endereço eletrônico, visando impedir a duplicidade de questionários respondidos por um mesmo participante. O levantamento foi realizado entre janeiro e março de 2017.
O questionário foi composto por 17 questões de múltipla escolha, abrangendo perguntas relativas ao gênero, idade, município e estado onde o médico atua, especialidades, local de trabalho e acesso a exames complementares nos diferentes níveis de atenção à saúde (Figura 1). Utilizou-se recurso para impedir a resposta da próxima questão antes de responder a atual, evitando, assim, ausência de resposta5.
Uma vez respondido o questionário, os dados foram eletronicamente e automaticamente transferidos a um banco de dados, vinculado ao Google Forms, facilitando a análise e assegurando a fidedignidade dos mesmos.
Os resultados foram catalogados como variáveis categóricas, e apresentados em frequência simples. Os indivíduos participantes foram distribuídos segundo a sua especialização e nível de atenção à saúde em que atuava: Unidade Básica de Saúde (UBS, atenção primária), hospitais e outras unidades de atendimento especializado ou de média complexidade (atenção secundária) e Hospitais de Ensino.
RESULTADOS
Responderam ao questionário on-line 367 associados. A média de idade da amostra foi 45,3 anos (desvio padrão, DP = 11,7), sendo 255 mulheres (69,5%). Esse total de participantes corresponde a 21% do total de associados adimplentes da ASBAI (n = 1.750), e com distribuição semelhante à dos associados em todo o país (Tabela 1).

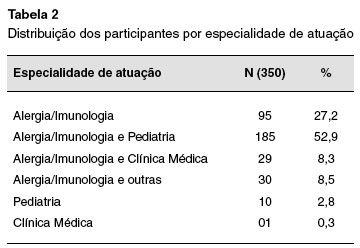
Entre os que informaram ter outra área de atuação além da Alergia e Imunologia Clínica, verificamos que 52,9% (194/367) atuam também como pediatras (Tabela 2).
Dos profissionais participantes, 184/367 (50,1%) atendem pacientes com doenças alérgicas, e 138/367 (37,6%) atendem pacientes com imunodeficiências primárias (IDP) no Sistema Único de Saúde (SUS). Trinta e quatro por cento dos especialistas (125/367) prestam assistência a pacientes hospitalizados por doença alérgica e/ou IDP no SUS.
Dos 20 especialistas respondentes da região Norte, 10 atuam no SUS, e, destes, 7 (70%) atuam em ambulatório de ensino, e 3 não atendem IDP. Somente 2 especialistas prestam assistência a pacientes hospitalizados.
Na região Nordeste, dos 55 participantes, 54,5% (30/55) atuam como alergistas no SUS, e a maioria destes (n = 22/30; 73,3%) presta assistência em IDP. Oitenta por cento deles (24/30) atuam em ambulatório de hospital público, e apenas 8/30 (26,6%) em unidades de atenção primária, enquanto que 20/55 (36,4% do total da região) trabalham em ambulatório de ensino. Pouco mais de 63% (19/30) prestam assistência em alergia e/ou IDP a pacientes internados, e 53,3% (16/30) dos especialistas têm acesso no SUS a exames para investigação de alergia e de IDP; 3 têm acesso somente aos exames de alergologia, e outros 3 apenas aos exames para IDP.
Na região Centro-Oeste, 13/24 (54,1%) especialistas atendem na rede do SUS, e apenas 3/24 não atendem pacientes com IDP, nem pacientes hospitalizados. Nenhum deles atua em unidade básica, a maioria (11/24) atua em ambulatório de hospital público, e 10/24 especialistas (41,6%) em ambulatório de ensino.
O maior número de especialistas avaliados pertence à região Sudeste (n = 228). Destes, 113/228 (49,5%) atendem pacientes com doenças alérgicas, e apenas 86/228 (37,7%) atendem pacientes com IDP no SUS. Entre os que atendem pacientes com doenças alérgicas, 54,8% (62/113) atuam em UBS, e 95/113 (84,9%) em ambulatório de hospitais públicos. Atuam em ambulatório de ensino 65/228 (28,5%), e 73/228 (32,0%) assistem a pacientes hospitalizados. Aproximadamente 16% (18/113) dos respondentes que atendem pacientes com doenças alérgicas no SUS não dispõem de qualquer exame para avaliação complementar de doenças alérgicas, e entre os que atendem IDP, 19,8% (17/86) não dispõem de exames complementares específicos para IDP no SUS.
Quarenta especialistas da região Sul foram incluídos na amostra, dos quais 42,5% (17/40) atendem pacientes alérgicos, e 30,0% (12/40) pacientes com IDP em unidades do SUS. Entre os que atendem pacientes com doenças alérgicas, 7/17 (41,2%) atuam em UBS, e 13/17 (76,4%) em ambulatório de hospitais públicos. Dezenove entre o total de especialistas da região (47,5%) atuam em ambulatório de ensino, e 37,5% (15/40) acompanham pacientes alérgicos ou com IDP hospitalizados.
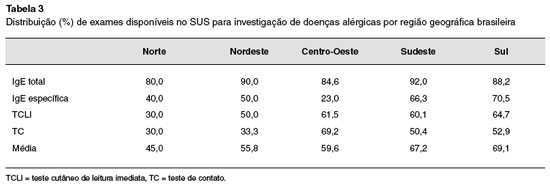
Em relação ao acesso a métodos diagnósticos da especialidade em geral, independentemente se na rede pública ou privada, a dosagem de imunoglobulina E (IgE) total está disponível para 88,2% (324/367) dos participantes, e somente 88,5% (163/184) dos especialistas que atendem pacientes com doenças alérgicas em unidades do SUS têm acesso à dosagem de IgE sérica total, e 109/184 (59,2%) à IgE sérica específica. Pouco mais da metade, 55,9% (103/184) dispõe de testes cutâneos de leitura imediata (TCLI), e 45,6% (84/184) de testes de contato (TC), e, surpreendentemente, apenas 2,7% (5/184) dos especialistas não dispõem de qualquer método (in vivo ou in vitro) específico para investigação complementar de doenças alérgicas no SUS (Tabela 3).
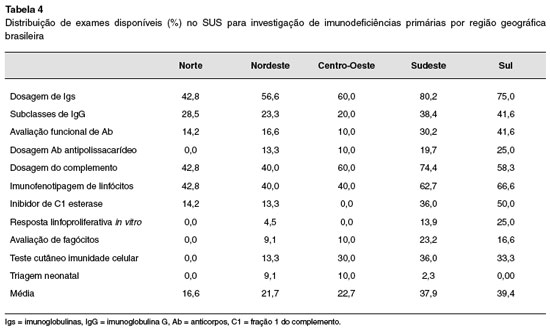
Com relação aos 138 especialistas que prestam assistência a pacientes com IDP no SUS, 71,9% relataram ter disponível a dosagem de imunoglobulinas séricas; 58,2% à imunofenotipagem de linfócitos T, B e de células NK; 48,9% à dosagem de componentes do complemento (CH50, C3 e C4); 34,5% à quantificação de subclasses de IgG; 30,9% à pesquisa quantitativa e funcional do inibidor de C1; e 28,7% a testes intradérmicos para avaliação da resposta imune celular. Dispõem de avaliação funcional de anticorpos (Ab) 26,6%; 17,9% realizam a quantificação de Ab aos polissacarídeos de pneumococo; e o mesmo número tem acesso à avaliação da função fagocitária por outros testes. Apenas 10,8% realizam avaliação da resposta linfoproliferativa a mitógenos in vitro, e somente 3,6% dispõem de rastreio neonatal para IDP (pesquisa de TRECs/KRECs) em todo o país.
Chama a atenção que 26,6% dos especialistas que atendem pacientes com IDP não dispõe de qualquer um dos exames acima citados nas unidades do SUS em que atuam (Tabela 4).
DISCUSSÃO
Os resultados da presente pesquisa nos mostram um cenário pouco animador, embora haja especialistas capacitados no gerenciamento das doenças alérgicas e imunológicas em todo o país, os seus recursos para o diagnóstico são limitados, e há flagrante desigualdade entre regiões do Brasil no acesso a estes métodos no SUS.
Segundo o relatório sobre a demografia médica no Brasil 2018, existiam no Brasil, no ano de 2017, 1.601 especialistas em Alergia e Imunologia cujos títulos de especialista/área de atuação estavam registrados4. Com relação à formação, eram disponíveis 135 vagas para residência de Alergia/Imunologia (R1 a R4) distribuídos predominantemente na região Sudeste, Nordeste e Centro-Oeste. A grande maioria desses profissionais tinham a Pediatria como outra especialidade de atuação4.
Observamos heterogeneidade na distribuição desses profissionais que se concentram de modo acentuado nos grandes centros urbanos, talvez por possuírem mais recursos para investigação e abordagem terapêutica dos pacientes com doenças imunoalérgicas. O mesmo já fora documentado em países desenvolvidos, quer por problemas de infraestrutura de saúde relacionadas a razões socioeconômicas, quer pela falta de reconhecimento da Alergologia como especialidade clínica6.
O presente estudo nos mostrou haver em todas as regiões do Brasil, grupos de profissionais que por atuarem em serviços de ensino poderiam qualificar profissionais de atenção primária na abordagem de pacientes com doenças imunoalérgicas, e assim ampliar e fortalecer a rede de atenção a esses pacientes, e melhorar a observação de consensos e/ou guias de atendimento existentes7. Além disso, a escassez de especialistas, muitas vezes faz com que a atenção desses profissionais seja concentrada exclusivamente no atendimento clínico desses pacientes, deixando de lado outro tópico importante que é a sua atualização por cursos de aperfeiçoamento ou de formação, ida a congressos da especialidade, entre outros8.
Em relação à disponibilidade de exames diagnósticos de alergia disponíveis no SUS, causou-nos surpresa o fato de ser o teste cutâneo de leitura imediata (TCLI) com alérgenos utilizado por apenas 30,0 a 64,7% dos especialistas avaliados, posto que é a principal ferramenta de auxílio diagnóstico do alergologista. Qual seria a razão para esse número tão baixo? Migração para a avaliação in vitro? Menor disponibilidade técnica (planta física, extratos alergênicos, material para feitura) para a sua realização? Da mesma forma, surpreende-nos que 80,0 a 92,0% têm acesso à determinação dos níveis séricos de IgE total. Todavia, é importante reforçar que essa determinação isolada tem valor limitado no diagnóstico de doenças alérgicas, considerandose que outras doenças, além das alérgicas, podem apresentar níveis elevados de IgE sérica total9.
Com método de quantificação semelhante ao da IgE total, é surpreendente que em média somente 47,0% dos profissionais avaliados tenham acesso às dosagens de IgE sérica específica, exame considerado fundamental para o diagnóstico e abordagem terapêutica de várias doenças alérgicas, auxiliando de forma indireta na redução de custos com a inclusão de medicamentos e reduzindo a utilização inadequada de fórmulas alimentares especiais, desnecessárias, a pacientes com alergia alimentar10.
Verificamos baixa disponibilidade dos testes de contato por nossos especialistas (Tabela 3). O fato de não haver exame in vitro capaz de concorrer com esses testes seria uma justificativa para esperarmos proporção maior de uso dos mesmos. Tal fato pode ser em parte justificado por sua não disponibilidade nos serviços públicos. Além disso, mais da metade dos especialistas participantes do estudo atendem pacientes pediátricos, faixa etária em que a dermatite de contato é menos frequente e consequentemente, os testes menos utilizados. Apesar disso, não podemos descartar a baixa remuneração feita pelo SUS para procedimento complexo, demorado e dependente de pessoal qualificado para sua interpretação (Tabela 5)11.
Nas últimas décadas, o conhecimento sobre as IDP têm se avolumado cada vez mais com a identificação de novas formas clínicas, assim como de tratamento. Em nosso estudo, chamou-nos a atenção o fato de aproximadamente 38,0% dos especialistas avaliados atenderem exclusivamente pacientes com IDP. Apesar disso, apenas a determinação dos níveis séricos de imunoglobulinas séricas tem sido utilizada de modo significativo (Tabela 4). Acreditamos que boa parte desses profissionais atue junto a instituições de ensino, ou em grandes centros urbanos. Embora tenham custo mais elevado, a imunofenotipagem de linfócitos teve utilização superior a outras provas imunológicas. Uma explicação para isso pode ser o fato de ser este exame disponível em decorrência do acompanhamento de pacientes portadores do vírus da imunodeficiência humana12. Os exames para triagem neonatal de imunodeficiências primárias encontram-se em implantação, por enquanto restrito a hospitais de ensino, em caráter experimental.
Nossos dados são preocupantes, pois demonstram que além do número de profissionais especializados na abordagem de doenças imunoalérgicas ser reduzido, sua distribuição não é uniforme pelo país, e o acesso às ferramentas necessárias para melhor avaliação e seguimento desses pacientes não é adequado. Além disso, a ausência de políticas públicas acarreta aumento da morbimortalidade, altos custos diretos e indiretos, e grande demanda de judicialização. Diante disto, a ASBAI, por meio da carta de Belo Horizonte, propôs ao Ministério da Saúde (MS) ações integradas capazes de possibilitar melhor assistência aos pacientes com doenças imunoalérgicas3.
Naquele documento, são apontadas diversas condições e terapias que não são contempladas pelos Protocolos Clínicos e Diretrizes Terapêuticas (PCDT) do MS, e como a ASBAI poderia auxiliar na sua implantação, bem como no treinamento de médicos não especialistas, de atenção primária, visando reduzir impacto médico, social e financeiro dessas doenças3. São elas: I - Assistência a pacientes com asma no Sistema Unificado de Saúde (SUS); II - Imunobiológicos nas doenças alérgicas; III - Alergia às proteínas do leite de vaca; IV - Anafilaxia – comercialização de autoaplicadores de adrenalina; V - Investigação de triagem de imunodeficiências primárias; VI – Angioedema hereditário – necessidade de acesso ao tratamento adequado; VII – Gamaglobulina subcutânea para tratamento de imunodeficiências; e VIII – Imunoterapia específica com alérgenos3.
Embora a especialidade de Alergia seja praticada e reconhecida na maioria dos países desenvolvidos e em desenvolvimento, alguns países, entre eles o Brasil, não possuem recursos adequados para gerenciar a carga social e financeira imposta pelas doenças alérgicas.
Desta maneira, a ação integrada, baseada no saber de diferentes disciplinas, poderá colaborar no enfrentamento das doenças alérgicas e se tornar fundamental para que paciente e o cuidador consigam atingir adequado e efetivo nível de conscientização e mudança de comportamento frente a sua problemática.
Sabendo-se que o diagnóstico preciso das doenças alérgicas é dificultado pela falta de financiamento e treinamento na interpretação de testes diagnósticos simples, como o teste cutâneo de hipersensibilidade imediata e os testes específicos in vitro de IgE13, é essencial que haja uma ação integrada, baseada no saber de diferentes disciplinas, que permitirá o colaborar no enfrentamento das doenças alérgicas e se tornar fundamental para que paciente e o cuidador consigam atingir adequado e efetivo nível de conscientização e mudança de comportamento frente a sua problemática.
Com relação à área de imunodeficiências primárias, a ASBAI em parceria com o Grupo Brasileiro de Imunodeficiencias (BRAGID, www.bragid.org), a Sociedade Latino-Americana de Imunodeficiências (LASID, www.lasid.org) e o Centro Jeffrey Modell de Imunodeficiências Primárias -SP, vem empreendendo um bem sucedido programa de educação continuada nos últimos 15 anos, visando despertar a conscientização e alerta para o diagnóstico das imunodeficiências primárias e o imediato início do tratamento de tais pacientes. Apesar das limitações, as estatísticas do Registro Latino-Americano de Imunodeficiências revelam um crescimento exponencial de casos que impactam diretamente na aquisição de imunoglobulinas pelo SUS, havendo um aumento de 200% no consumo deste principal medicamento para tratamento de imunodeficiências (https://registrolasid.org/estatisticas.html). O relatório global da Fundação Jeffrey Modell também alerta para a mesma constatação14. Isto nos faz questionar sobre a necessidade de iniciar no Brasil a coleta ordenada e sistemática de plasma e seu fracionamento industrial, visando nossa autossuficiência, e com isto evitar a falta de imunoglobulinas, principal medicamento para tratar imunodeficiências primárias. Soma-se a isto os programas de triagem neonatal para o diagnóstico precoce de imunodeficiências, o que vem ao encontro das melhores práticas para o manejo deste grupo de pacientes15,16.
CONCLUSÃO
Embora a especialidade de Alergia e Imunologia Clínica seja praticada e reconhecida na maioria dos países desenvolvidos e em desenvolvimento, alguns países, entre eles o Brasil, não oferecem os meios para o diagnóstico e recursos para o tratamento das doenças alérgicas e imunológicas em todo o seu território.
Uma ação integrada, baseada no saber de diferentes disciplinas, com apoio estratégico das várias instâncias do SUS, poderá permitir a expansão dos recursos já disponíveis em grandes centros de referência nas doenças alérgicas e imunológicas para todas as regiões do Brasil.
REFERÊNCIAS
1. Rosario-Filho NA, Jacob CM, Sole D, Condino-Neto A, Arruda LK, Costa-Carvalho B, et al. Pediatric allergy and immunology in Brazil. Pediatr Allergy Immunol. 2013;24(4):402-9.
2. Associação Brasileira de Alergia e Imunologia. Missão, Visão, Valores e Histórico. Disponível em: www.asbai.org.br. Acessado em: 20 de junho de 2018.
3. Serpa FS, Cruz AAS, Condino Neto A, Silva ECF, Franco JM, Mello JML, et al. O atendimento médico de pacientes com doenças imunoalérgicas no Brasil: reflexões e propostas para a melhoria - Carta de Belo Horizonte. Arq Asma Alerg Imunol. 2017;1(4):327-34.
4. Scheffer M, Cassenote A, Guilloux AGA, Mioto BA, Mainardi GM, Matijasevich A, et al. Demografia médica no Brasil 2018. São Paulo: FMUSP, CFM, CREMESP; 2018. p. 286.
5. Faleiros F, Kappler C, Pontes FAR, Silva SSC, Goes FSN, Cucik CD. Uso de Questionário online e divulgação virtual como estratégia de coleta de dados em estudos científicos. Texto Contexto Enferm. 2016;25(4):e3880014.
6. Potter PC, Warner JO, Pawankar R, Kaliner MA, Del Giacco S, Rosenwasser L, et al. Recommendations for competency in allergy training for undergraduates qualifying as medical practitioners: a position paper of the World Allergy Organization. J Investig Allergol Clin Immunol. 2010;20(3):179-84.
7. Bousquet J, Bewick M, Cano A, Eklund P, Fico G, Goswami N, et al. Building bridges for innovation in ageing: synergies between action groups of the EIP on AHA. J Nutr Health Aging. 2017;21(1):92-104.
8. Smith HE, Wade J, Frew AJ. What proportion of adult allergy referrals to secondary care could be dealt with in primary care by a GP with special interest? Clin Transl Allergy. 2016;6:3
9. Bernstein L, Li JT, Bernstein DI, Hamilton R, Spector SL, Tan R, et al. Allergy diagnostic testing: an updated practice parameter. Ann Allergy Asthma Immunol. 2008;100(3 Suppl 3):S1-148.
10. Sampson HA. Food Allergy. Part 2: Diagnostic and management. J Allergy Clin Immunol. 1999;103:981-9.
11. DATASUS. Sistema de Gerenciamento de Tabela de Procedimentos, Medicamentos e OPM do Sistema Único de Saúde (SIGTAP). Disponível em: http://sigtap.datasus.gov.br/tabela-unificada. Acessado em: 20 de junho de 2018.
12. Ministério da Saúde. Protocolo Clínico e Diretrizes Terapêuticas para Manejo da infecção pelo HIV em adultos. Relatório de Recomendação 2017. Disponível em: http://conitec.gov.br/images/Consultas/Relatorios/2017/Relatorio_PCDT_ManejoInfeccaoHIVadultos_CP.pdf. Acessado em: 20 de junho de 2018.
13. Levy ML, Walker S, Woods A, Sheikh A. Service evaluation of a UK primary car-based allergy clinic: quality improvement report. Prim Care Resp J. 2009;18:313-9.
14. Modell V, Orange JS, Quinn J, Modell F. Global report on primary immunodeficiencies: 2018 update from the Jeffrey Modell Centers Network on disease classification, regional trends, treatment modalities, and physician reported outcomes.Immunol Res. 2018 May 9. doi: 10.1007/s12026-018-8996-5. [Epub ahead of print].
15. Kanegae MP, Barreiros LA, Mazzucchelli JT, Hadachi SM, de Figueiredo Ferreira Guilhoto LM, Acquesta AL, et al. Neonatal screening for severe combined immunodeficiency in Brazil. J Pediatr (Rio J). 2016;92(4):374-80.
16. Kanegae MPP, Barreiros LA, Sousa JL, Brito MAS, Oliveira EB Junior, Soares LP, et al. Newborn screening for severe combined immunodeficiency using TRECS and KRECS: second pilot study in Brazil. Rev Paul Pediatr. 2017;35(1):25-32.