Número Atual: Abril-Junho 2023 - Volume 7 - Número 2
- Imprimir
- Indicar
- Estatísticas
- (0)
Comentários - Como Citar
- Download da Citação
- Artigos Relacionados
-
Outros dos
Autores- Lucila Camargo Lopes de Oliveira
- Jackeline Motta Franco
- Ana Carolina Rozalem Reali
- Ana Paula Beltran Moschione Castro
- Ariana Campos Yang
- Bárbara Luiza de Britto Cançado
- Fabiane Pomiecinski Frota
- Germana Pimentel Stefani
- Ingrid Pimentel Cunha Magalhães Souza Lima
- José Carlison Santos de-Oliveira
- José Luiz Magalhães Rios
- Nathalia Barroso Acatauassú Ferreira
- Renata Rodrigues-Cocco
- Valéria Botan-Gonçalves
- Norma de Paula M. Rubini
- Emanuel Sarinho
- Dirceu Solé
Artigo Original
Teste de provocação oral com alimentos: o panorama brasileiro
Oral food challenge: a Brazilian panorama
Lucila Camargo Lopes de Oliveira1,2; Jackeline Motta Franco3,4; Ana Carolina Rozalem Reali1; Ana Paula Beltran Moschione Castro1,5; Ariana Campos Yang1,6,7; Bárbara Luiza de Britto Cançado1; Fabiane Pomiecinski Frota1; Germana Pimentel Stefani1; Ingrid Pimentel Cunha Magalhães Souza Lima1; José Carlison Santos de-Oliveira1; José Luiz Magalhães Rios1; Nathalia Barroso Acatauassú Ferreira1; Renata Rodrigues-Cocco1,8; Valéria Botan-Gonçalves1; Norma de Paula M. Rubini9; Emanuel Sarinho10; Dirceu Solé2,11
DOI: 10.5935/2526-5393.20230023
1. ASBAI, biênio 2021-2022, Departamento Científico de Alergia Alimentar - São Paulo, SP, Brasil
2. Universidade Federal de São Paulo - Escola Paulista de Medicina UNIFESP-EPM, Disciplina de Alergia e Imunologia Clínica do Departamento de Pediatria - São Paulo, SP, Brasil
3. ASBAI, biênio 2021-2022, Coordenadora do Departamento Científico de Alergia Alimentar - Aracajú, SE, Brasil
4. Universidade Federal de Sergipe, Serviço de Alergia Alimentar - Aracajú, SE, Brasil
5. Faculdade de Medicina da USP, Unidade de Alergia e Imunologia, Instituto da Criança e Adolescente, Hospital das Clínicas - São Paulo, SP, Brasil
6. Faculdade de Medicina da USP, Serviço de Imunologia Clínica e Alergia do HC - São Paulo, SP, Brasil
7. Faculdade de Ciências Médicas da UNICAMP, Disciplina de Alergia e Imunologia - Campinas, SP, Brasil
8. Faculdade Israelita de Ciências da Saúde Albert Einstein - São Paulo, SP, Brasil
9. ASBAI, biênio 2021-2022, Diretora Científica - Rio de Janeiro, RJ, Brasil
10. ASBAI, biênio 2021-2022, Presidente - Recife, PE, Brasil
11. ASBAI, biênio 2021-2022, Diretor de Pesquisa - São Paulo, SP, Brasil
Endereço para correspondência:
Lucila Camargo-Lopes-de-Oliveira
E-mail: lucila_camargo@yahoo.com
Article received: October 29, 2020.
Article accepted: April 23, 2021.
Não foram declarados conflitos de interesse associados à publicação deste artigo.
RESUMO
INTRODUÇÃO: O teste de provocação oral (TPO) com alimentos é o padrão ouro para avaliação diagnóstica e de aquisição de tolerância em pacientes com alergia alimentar (AA). Exige, no entanto, equipe especializada e local apropriado para execução, uma vez que reações alérgicas, incluindo anafilaxia, podem acontecer. Foi recém-incorporado como procedimento reconhecido pelo Sistema Único de Saúde e pela Agência Nacional de Saúde, mas apenas no contexto da alergia ao leite de vaca para pacientes com até 24 meses de vida.Pouco se sabe sobre sua disponibilidade/execução no território brasileiro.
OBJETIVOS: Explorar o perfil de realização de TPO com alimentos em âmbito nacional, bem como as limitações para a sua não realização.
MÉTODOS: Inquérito virtual foi disponibilizado por e-mail aos 2.500 sócios cadastrados na Associação Brasileira de Alergia e Imunologia questionando sobre a prática de TPO, formação do profissional, limitações para sua não realização e possíveis soluções para sua execução
RESULTADOS: Foram obtidas 290 respostas (11,6% dos associados), sendo a maioria deles proveniente da Região Sudeste (56,1%). Realizam TPO 54,5% (158/290) dos associados, 62% destes mais de 5 TPOs/mês, principalmente para leite e ovo. A execução de TPO na atualidade, majoritariamente na rede privada, esteve associada à prática do procedimento durante a especialização. Falta de recurso e ambiente apropriados são as maiores limitações para a não realização do TPO.
CONCLUSÕES: Apesar do viés de seleção inerente à metodologia empregada do estudo, este inquérito pioneiro em território nacional tem importância por esclarecer e discutir a realização do TPO no âmbito do Brasil. Certamente este procedimento ainda é insuficientemente realizado no Brasil.
Descritores: Hipersensibilidade alimentar, diagnóstico, prognóstico, alimentos.
Introdução
Estima-se que a prevalência de alergia alimentar (AA) varie mundialmente entre 1% e 10%, afetando indivíduos de diferentes idades, etnias e condições socioeconômicas1. Cerca de 30% das crianças com AA podem sofrer reação a múltiplos alimentos2. Os dados sobre prevalência de AA na população brasileira são escassos. Estudo multicêntrico nacional observou altas taxas de sensibilização, principalmente para leite de vaca (84,2%) e ovo (70,5%), em população selecionada com diagnóstico médico de AA.3 Evidenciou ainda incremento significativo de sensibilização ao leite de vaca, amendoim e milho quando comparados os anos de 2004 e 20163,4.
Sintomas de AA são inespecíficos e os exames laboratoriais não são suficientes, per se, para confirmar ou excluir o diagnóstico, sendo o teste de provocação oral (TPO) considerado até hoje o método padrão ouro para diagnóstico, quando realizado de maneira duplo-cega controlado por placebo5. O procedimento é também utilizado para checar a aquisição de tolerância que pode acontecer de maneira espontânea ou induzida (imunoterapia) aos alimentos5, no entanto, sua execução exige local apropriado, além de pro-fissional especializado, uma vez que impõe risco de anafilaxia, reação alérgica potencialmente fatal6-8. A dieta de restrição do alérgeno envolvido permanece ainda como o pilar central na condução de pacientes com AA, o que pode implicar em risco nutricional, principalmente para aqueles com alergias a múltiplas fontes9. Desta maneira, uma investigação precisa é fundamental, evitando falsos diagnósticos, reduzindo dietas desnecessárias, com consequente prejuízo na qualidade de vida10. Sabe-se que, independentemente do resultado, a realização do TPO se associa à melhora na qualidade de vida ao trazer definições sobre a condição alérgica11.
Ressalta-se que o TPO com alimento apenas muito recentemente, em 2022, foi incorporado tanto no Sistema Único de Saúde (SUS) quanto na Saúde Suplementar (ANS, Agência Nacional de Saúde Suplementar) como procedimento reconhecido (Código TUSS/CBHPM 2.01.01.36-8), e, ainda assim, apenas para crianças com até 24 meses de idade e com necessidade de diagnóstico e/ou monitoramento de alergia ao leite de vaca12,13.
Considerando o aumento da prevalência de AA nas últimas décadas, o incipiente reconhecimento do TPO com alimentos pelos sistemas nacionais de saúde, tanto público quanto privado, além da complexidade para sua realização, vale pensar que tal procedimento ainda seja provavelmente insuficientemente realizado em nosso país. Com objetivo de identificar o perfil de realização de TPO com alimentos em âmbito nacional, bem como as limitações para a sua não realização, o Departamento Científico de Alergia Alimentar da Associação Brasileira de Alergia e Imunologia (ASBAI, biênio 2021-2022), elaborou um inquérito sobre o tema a ser respondido por seus sócios.
Métodos
Estudo transversal com aplicação de questionário eletrônico sobre a realização de TPO com alimentos dirigido a especialistas em alergia/imunologia pela plataforma Google Forms® (Anexo 1).
Foram convidados para participação, via e-mail institucional, os 2.500 médicos sócios da ASBAI, nos meses de junho a dezembro de 2022, com o envio do TCLE e do questionário a ser respondido. Os 15 membros constituintes do Departamento Científico de Alergia Alimentar da ASBAI foram excluídos do inquérito, a fim de se evitar vieses.
O projeto foi aprovado pelo Comitê de Ética em Pesquisa da Universidade Federal de São Paulo - UNIFESP (0241/2022 parecer nº 5.421.086).
As variáveis categóricas foram apresentadas por distribuição de frequências e proporções e comparadas usando-se o teste exato de Fisher com auxílio do programa Epi-info 7.2.5.0.
Resultados
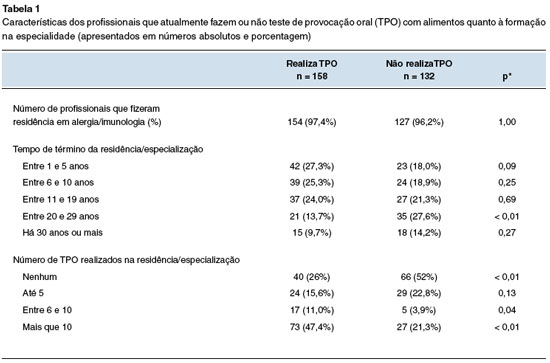
Um dos respondentes não assinou o TCLE e foi excluído do estudo. Foram preenchidos 290 questionários, cerca de 11,6% dos associados filiados à ASBAI, sendo que 96,9% dos respondedores relataram ter realizado residência médica ou especialização em alergia e imunologia, e 45,5% deles haviam terminado a residência/especialização há pelo menos 10 anos. As características da formação específica dos profissionais, como tempo de formação e aprendizado de TPO com alimentos durante residência/especialização podem ser vistos na Tabela 1, de acordo com realizarem ou não o TPO. Nota-se que 36,5% dos profissionais (n = 106) não executou TPO com alimentos durante a época da residência/especialização, sendo que destes, 37,7% (n = 40) havia sido formado nos últimos 19 anos.
A não execução do TPO na prática assistencial foi estatisticamente maior no grupo que fez residência/especialização entre 20 e 29 anos. Já, ter executado este procedimento durante a formação, associou-se à realização de TPO na atualidade (p < 0,01), sendo maior a associação se, durante o aprendizado, seis ou mais procedimentos foram realizados (Tabela 1).
A Figura 1 evidencia a distribuição de profissionais que responderam ao inquérito segundo o estado brasileiro em que atuam profissionalmente. Três especialistas referiram atuar em mais de um estado. A maioria, 54,5% (n = 158) afirmou executar TPO na prática clínica, principalmente em setor privado (Figura 2). Pouco mais de 62% desses profissionais realiza até cinco TPOs com alimentos mensalmente, e, quase 16% realiza 11 ou mais testes/mês.
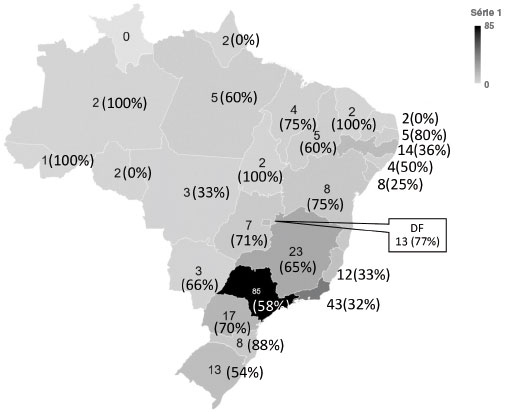
Figura 1
Distribuição da atuação profissional de acordo com o estado (n = 293). Em parêntesis, a porcentagem dos que responderam realizar teste de provocação oral (TPO) com alimentos
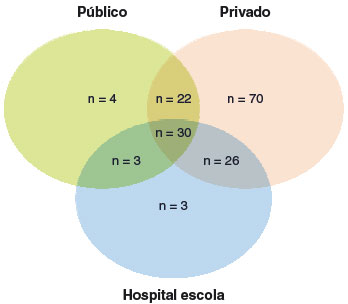
Figura 2
Distribuição dos profissionais (n = 158) que realizam teste de provocação oral (TPO) com alimentos segundo o setor de atuação
Com relação ao local em que o procedimento é realizado, a maioria sinalizou o ambiente hospitalar (38%), 28,5% o não hospitalar/ambulatorial, 25,3% ambos e o restante, clínicas de nível 3. Majoritariamente a assinatura de um TCLE pelo paciente e/ou responsável é solicitada (89,9%). Leite de vaca (83,5%) e ovo (11,4%) são os alimentos mais testados, seguido por frutos do mar (3,2%).
A Figura 3 mostra a frequência de escolha do TPO segundo o modo de realização: aberto, simples-cego ou duplo-cego controlado por placebo. O método simples-cego é o mais empregado: 74% dos profissionais só realizam esta modalidade. Quem providencia o alimento a ser oferecido é, na maior parte, a família (67,1%), seguido pelo próprio médico (20,3%), e nutricionista ou alguém do staff (12%). Quem o oferece é também o médico (82,3%) ou enfermeira/técnica em enfermagem (13,3%). Em apenas 1,9% há a participação de um nutricionista.
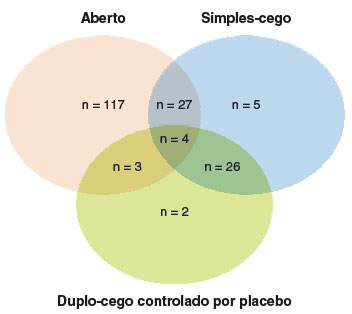
Figura 3
Modalidade(s) de teste de provocação oral (TPO) empregados de acordo com os profissionais que o realizam (n = 158)
As limitações evidenciadas pelos 152 (45,5%) profissionais que referiram não realizar o procedimento foram: falta de recursos e ambiente apropriados (46%), falta de capacitação técnica (21%), honorários insuficientes (12%), ausência de cobertura na saúde suplementar (11%) e recusa dos pacientes ou familiares (2%). Dentre as opções oferecidas (uma resposta possível no teste de múltipla escolha), a solução apontada como melhor foi a disponibilidade de protocolos nacionais padronizados para execução de TPO com alimentos (Figura 4).
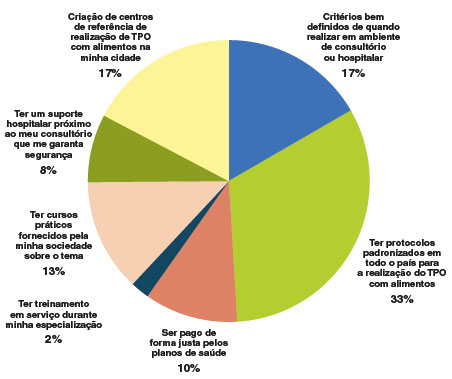
Figura 4
Soluções apontadas em percentual pelos médicos (n = 123) que não realizam teste de provocação oral (TPO)
Discussão
Segundo estimativa, o Brasil apresenta taxa de 0,94 médico alergista/imunologista por 100.000 habitantes com menos de 18 anos, mais que o Canadá (0,67) e a Austrália (0,87), porém bem menos que a Alemanha (6,50) e o Japão (3,34)14. Foram obtidas informações de todas as regiões do Brasil, somente o estado de Roraima não incluiu participação (Figura 1).
As respostas compreendem informações de apenas uma pequena parcela de associados da ASBAI (11,6%), que voluntariamente aceitou participar do inquérito. Entre os respondedores, a maioria dos especialistas (54%, 158/290) respondeu realizar TPO com alimentos.
A taxa de respondedores foi baixa, mas similar à observada por inquérito semelhante nos Estados Unidos da América (10%)15. No entanto, nesse, 95% dos especialistas referiram executar o procedimento15. Investigação semelhante realizada no Canadá obteve uma taxa de resposta de 30,2%, com 80,6% dos especialistas tendo declarado realizar o procedimento16. No Brasil, apenas pouco mais da metade dos respondedores realizam o procedimento, apesar de grande parte destes atuarem em hospitais-escola (n = 62/158, 39%), o que sugere que, apesar de um viés de seleção a favor da realização do procedimento, em muitos hospitais de ensino o procedimento não é incorporado na formação e o diagnóstico inconsistente pode ser frequente.
Vale comentar que é provável que os que não realizem este tipo de intervenção tenham tendência a não participar do estudo.
Especialistas com tempo de formação entre 20 e 29 anos executam menos TPO na prática atual, provavelmente porque durante a sua formação a prevalência de AA era menor e os serviços de residência médica não disponibilizavam treinamento para realização dos TPO. Nos últimos 30 anos, no mundo e, nas duas últimas décadas, no Brasil, a alergia alimentar aumentou bastante, mas infelizmente não somos capazes de quantificar o real problema em âmbito nacional, pela escassez de estudos de prevalência. Não foi observada diferença estatisticamente significante para aqueles formados há mais tempo (> 30 anos), provavelmente pelo número pequeno de respondedores que constituiu este grupo.
A execução de cinco ou mais TPO durante a formação na especialidade, se associou a executar TPO na prática atual, evidenciando a importância da inclusão do procedimento para a vivência da formação médica. Mais de 1/3 (106/290) dos entrevistados referiu não ter executado TPO com alimentos durante a residência/especialização, taxa maior que a observada em estudo americano, de 29%15.
A quase totalidade dos alergistas/imunologistas que executam o TPO com alimentos atua em mais de um setor, incluindo o privado (148/158) e pouquíssimos têm atuação exclusivamente no SUS (4/158) (Figura 2), indicando provável acessibilidade reduzida a este tipo de procedimento pela maior parte de nossa população. O Distrito Federal e a Região Sudeste do Brasil são as que abrigam o maior número de profissionais que executam TPO com alimentos, possivelmente resultado de sua maior densidade médica, ou viés de seleção17. Foi recentemente estimado que 63,1% dos sócios da ASBAI seja proveniente da Região Sudeste, seguida das regiões Nordeste (15,0%), Sul (9,7%), Centro-Oeste (7,7%) e Norte (4,4%)18.
Pesquisa canadense evidenciou mediana de 12 TPOs por mês por profissional16. No presente inquérito, 62% dos profissionais referiram executar até 5 TPOs mensalmente, e 16%, 11 ou mais procedimentos no mesmo período.
Os alimentos mais empregados nos TPO são leite de vaca e ovo, e, na sequência, frutos do mar, amendoim e castanhas. Bem como ocorre em outros países, o teste aberto é o mais executado14,15, supostamente em decorrência da menor complexidade para sua execução. Vale destacar que a assinatura de um TCLE foi parecida entre especialistas brasileiros e americanos (89,9% vs. 82%)15, e maior que a canadense (40%)16.
Durante o TPO, à semelhança dos EUA, embora o alimento seja frequentemente fornecido pelos familiares, no procedimento é ofertado pelo médico. Nos EUA, 73% das vezes o alimento é ofertado por uma enfermeira15.
Diferentemente dos especialistas americanos e canadenses, os baixos honorários não foram apontados dentre as principais limitações15,16,19 por aqueles que não executam o procedimento, e sim a falta de recurso e de ambientes adequados (46%), bem como a falta de capacitação técnica (21%). No entanto, no Canadá, o estabelecimento de códigos para cobrança especializada foi sugerido por 66,1% dos respondedores16. A falta de equipe e de local apropriados foi apontado como limitação por 72,6% e 64,5% dos respondedores canadenses16.
Conclusão
Apenas pouco mais de 50% dos especialistas respondedores realizam este procedimento no contexto da alergia alimentar, o que é preocupante e pode gerar um excesso de diagnóstico inconsistentes, com restrições desnecessárias e riscos nutricionais aos pacientes. Além disso, é sugerido que o TPO deve ser implementado na formação e complementado com cursos de reciclagem.
A partir da incorporação do TPO no âmbito do SUS e da saúde suplementar, associada ao aumento da prevalência de AA em nosso país, esperamos que haja um aumento da demanda de TPO com alimentos, à semelhança do observado por outros pesquisadores20. Apenas pouco mais da metade dos alergistas/imunologistas que participaram desta pesquisa afirmam executar TPO com alimentos, e não podemos descartar viés de preenchimento, pois é provável que os que não o realizem, tenham optado por não participar do inquérito, e assim pode ser ainda mais baixa a real frequência de realização do TPO.
Em um país de dimensões continentais ficou evidente a má distribuição da acessibilidade a este importante procedimento diagnóstico.
A capacitação técnica de mais profissionais, seja pela inclusão do aprendizado durante a formação do especialista, seja pela promoção de cursos de capacitação se faz necessária. A falta de recursos e de ambiente apropriados é também uma preocupação que dificulta a implantação e disseminação do mesmo.
Apesar do viés de seleção inerente à metodologia empregada do estudo, este inquérito pioneiro em território nacional tem importância para compreender e discutir a realização deste tipo de procedimento no âmbito brasileiro.
Referências
1. Sicherer SH, Sampson HA. Food allergy: A review and update on epidemiology, pathogenesis, diagnosis, prevention, and management. J Allergy Clin Immunol. 2018;141(1):41-58.
2. Gupta RS, Springston EE, Warrier MR, Smith B, Kumar R, Pongracic J, et al. The prevalence, severity, and distribution of childhood food allergy in the United States. Pediatrics. 2011;128(1):e9-17.
3. Aranda CS, Cocco RR, Pierotti FF, Sarinho E, Sano F, Porto A, et al. Allergic sensitization pattern of patients in Brazil. J Pediatr (Rio J). 2021;97(4):387-95.
4. Naspitz CK, Solé D, Jacob CA, Sarinho E, Soares FJ, Dantas V, et al.; Grupo PROAL. Sensitization to inhalant and food allergens in Brazilian atopic children by in vitro total and specific IgE assay. Allergy Project-PROAL. J Pediatr (Rio J). 2004;80(3):203-10.
5. Muraro A, Werfel T, Hoffmann-Sommergruber K, Roberts G, Beyer K, Bindslev-Jensen C, et al; EAACI Food Allergy and Anaphylaxis Guidelines Group. EAACI food allergy and anaphylaxis guidelines: diagnosis and management of food allergy. Allergy. 2014;69(8):1008-25.
6. Pouessel G, Beaudouin E, Tanno LK, Drouet M, Deschildre A, Labreuche J, et al; Allergy Vigilance Network®. Food-related anaphylaxis fatalities: Analysis of the Allergy Vigilance Network® database. Allergy. 2019;74(6):1193-6.
7. Bird JA, Leonard S, Groetch M, Assa'ad A, Cianferoni A, Clark A, et al. Conducting an Oral Food Challenge: An Update to the 2009 Adverse Reactions to Foods Committee Work Group Report. J Allergy Clin Immunol Pract. 2020;8(1):75-90.e17.
8. Smith G. Alabama Boy, 3, Dies of Severe Reaction During Baked Milk Challenge (Internet). Disponível em: https://www.allergicliving.com/2017/08/02/alabama-boy-3-dies-of-severe-reaction-duringbaked-milk-challenge-test/. Acessado em: 26/02/2023.
9. Meyer R. Nutritional disorders resulting from food allergy in children. Pediatr Allergy Immunol. 2018;29(7):689-704.
10. Golding MA, Batac ALR, Gunnarsson NV, Ahlstedt S, Middelveld R, Protudjer JLP. The burden of food allergy on children and teens: A systematic review. Pediatr Allergy Immunol. 2022;33(3):e13743.
11. Franxman TJ, Howe L, Teich E, Greenhawt MJ. Oral food challenge and food allergy quality of life in caregivers of children with food allergy. J Allergy Clin Immunol Pract. 2015;3(1):50-6.
12. Brasil, Ministério da Saúde, Comissão Nacional de Incorporação de Tecnologias no Sistema Único de Saúde, CONITEC (Internet). Relatório para a Sociedade. Informações sobre recomendações de incorporação de medicamentos e outras tecnologias no SUS. Teste de provocação oral para alergia à proteína do leite de vaca. Disponível em: https://www.gov.br/conitec/pt-br/midias/consultas/relatorios/2022/sociedade/20220523_resoc_320_tpo_aplv_lnl.pdf. Acesso em: 17/02/2023.
13. Brasil, Ministério da Saúde, Agência Nacional de Saúde Suplementar (Internet). Resolução Normativa ANS nº 536, de 2 de maio de 2022. Disponível em: https://bvs.saude.gov.br/bvs/saudelegis/ans/2022/res0536_06_05_2022.html. Acesso em: 17/02/2023.
14. Lloyd M, Loke P, Mack DP, Sicherer SH, Perkin MR, Boyle R, et al. Varying Approaches to Management of IgE-Mediated Food Allergy in Children Around the World. J Allergy Clin Immunol Pract. 2023;S2213-2198(23)00175-7.
15. Greiwe J, Oppenheimer J, Bird JA, Fleischer DM, Pongracic JA, Greenhawt M, et al. AAAAI Work Group Report: Trends in Oral Food Challenge Practices Among Allergists in the United States. J Allergy Clin Immunol Pract. 2020;8(10):3348-55.
16. Hsu E, Soller L, Abrams EM, Protudjer JLP, Mill C, Chan ES. Oral Food Challenge Implementation: The First Mixed-Methods Study Exploring Barriers and Solutions. J Allergy Clin Immunol Pract. 2020 ;8(1):149-156.e1.
17. Scheffer M, et al. Demografia Médica no Brasil 2023. São Paulo, SP: FMUSP, AMB; 2023. p. 344. Disponível em: https://amb.org.br/wp-content/uploads/2023/02/DemografiaMedica2023_8fev-1.pdf. Acesso em: 17/02/2023.
18. de Mello LM, Serpa FS, Cruz AA, Silva EC, da Silva EM, Rios JLM, et al. A especialidade de Alergia e Imunologia Clínica no Brasil: como começamos a segunda década do século XXI? Arq Asma Alerg Imunol. 2021;5(4):395-408.
19. Pongracic JA, Bock SA, Sicherer SH. Oral food challenge practices among allergists in the United States. J Allergy Clin Immunol. 2012;129(2):564-6.
20. El Baba A, Jeimy S, Soller L, Kim H, Begin P, Chan ES. Geographical discrepancy in oral food challenge utilization based on Canadian billing ata. Allergy Asthma Clin Immunol. 2023;19(1):5.