Número Atual: Abril-Junho 2018 - Volume 2 - Número 2
- Imprimir
- Indicar
- Estatísticas
- (0)
Comentários - Como Citar
- Download da Citação
- Artigos Relacionados
-
Outros dos
Autores
Comunicação Clínica e Experimental
Anafilaxia a morfina e tramadol: relato de caso
Anaphylactic reaction to morphine and tramadol: case report
Amanda Rocha Firmino Pereira; Rebeca Mussi Brugnolli; Jorge Kalil; Antonio Abílio Motta; Marcelo Vivolo Aun; Pedro Giavina-Bianchi
Disciplina de Imunologia Clínica e Alergia da FMUSP
Endereço para correspondência:
Amanda Rocha Firmino Pereira
amandafirpe@yahoo.com.br
Submetido em: 19/03/2018
Aceito em: 01/05/2018
Nao foram declarados conflitos de interesse associados à publicaçao deste artigo.
RESUMO
A investigaçao diagnóstica de reaçoes anafiláticas durante a anestesia é difícil, uma vez que vários medicamentos sao administrados. O diagnóstico é necessário para evitar uma reexposiçao ao medicamento potencialmente ofensivo. Os opioides raramente causam anafilaxia. A incidência total de reaçao de hipersensibilidade imediata aos opiáceos é desconhecida, e as incidências diferenciais de reaçoes alérgicas e nao alérgicas aos opiáceos também. Os dados sobre a sensibilidade cruzada entre as classes de medicamentos sao limitados pela ocorrência rara destas alergias, e qualquer uso de opioide em um paciente com alergia relatada deve ser feito com cautela. O valor dos testes cutâneos de leitura imediata nos indivíduos sensíveis aos opiáceos é incerto, por poderem causar desgranulaçao direta dos mastócitos, e o teste de IgE sérico para opiáceos nao está disponível comercialmente. O objetivo dos autores é relatar um caso de anafilaxia perioperatória, tendo como agente causal um opioide e discorrer sobre a investigaçao e implicaçoes decorrentes do uso destes medicamentos. Estudos bem desenhados e adequadamente controlados sobre o assunto ainda sao necessários para melhor entendimento das reaçoes e maior segurança para o uso destes medicamentos.
Descritores: Anafilaxia, morfina, tramadol.
INTRODUÇAO
Estima-se que 60% de todas as reaçoes de hipersensibilidade durante a anestesia sao mediadas por IgE, e que os bloqueadores neuromusculares sao responsáveis por 60% dessas reaçoes. O diagnóstico de reaçoes anafiláticas perioperatórias é difícil, uma vez que vários medicamentos sao administrados. A investigaçao diagnóstica é necessária para evitar uma reexposiçao ao medicamento potencialmente ofensivo.
As principais estruturas químicas dos bloqueadores neuromusculares que atuam como epítopos alergênicos sao íons de amônio quaternário, e os medicamentos desta família devem ter pelo menos duas destas moléculas para desencadearem reaçoes. Na estrutura da morfina há um íon de amônio quaternário semelhante a este. Já foi demonstrado que a morfina pode até mesmo ser usada para detectar anticorpos IgE contra vários bloqueadores neuromusculares, funcionando como marcador para a sensibilizaçao a eles1. Os opioides, por si, raramente causam anafilaxia, sendo responsáveis por 1,3% das causas de anafilaxia no perioperatório, segundo estudo francês2.
Desde os anos 3000 a.C., a papoula de ópio, Papaver somniferum, é cultivada. Entretanto, foi em 1806 que o estudo farmacológico moderno do opioide realmente surgiu, quando a morfina foi isolada do ópio por Sertürner. Somente em 1853, com a invençao da agulha hipodérmica, é que seu uso clínico foi mais preciso e generalizado.
Embora a morfina seja o extrato mais conhecido da P. somniferum, quatro alcaloides de ocorrência natural podem ser isoladas da mesma: morfina, codeína, papaverina e tebaína. Simples manipulaçoes químicas destes alcaloides básicos provenientes dos opiáceos começaram a produzir uma gama de opioides semisintéticos úteis, como diamorfina, dihidrocodeína, buprenorfina, nalbufina, naloxona e oxicodona. A codeína, hidrocodona, oxicodona, morfina, hidromorfona, levorfanol e pentazocina também podem ser atribuídas ao grupo dos fenantrenos.
Durante o Século XX, vários opioides sintéticos foram produzidos, os quais podem ser divididos em quatro agrupamentos químicos: os derivados de morfinano (levorfanol, butorfanol), os derivados de difenil-heptano (metadona, propoxifeno), os derivados de benzomorfano (pentazocina, fenazocina) e os derivados de fenilpiperidina (tramadol, meperidina, alfentanil, fentanil, sufentanil e remifentanil).
Os opioides também podem ser classificados de acordo com seu efeito nos receptores opioides. Os agonistas interagem com um receptor para produzir uma resposta máxima deste. Os antagonistas se ligam aos receptores, mas nao produzem resposta funcional e evitam a ligaçao de um agonista a esse receptor. Os agonistas parciais se ligam aos receptores, mas provocam apenas uma resposta funcional parcial, nao importando a dose de droga administrada.
Existe ainda uma categorizaçao de acordo com o tipo de receptor no qual eles produzem efeitos. Classicamente, sao considerados três receptores de opioides: DOP (o delta receptor), KOP (o receptor kappa) e MOP (receptor um ou mi). Na prática clínica, a estimulaçao dos diferentes receptores de opioides produz uma gama de efeitos, que sao frequentemente dependentes de sua localizaçao. Todos os opioides utilizados atualmente exercem sua açao pelo menos em parte no receptor MOP, e alguns têm atividade adicional ou distinta nos demais receptores3.
O objetivo dos autores é relatar um caso de anafilaxia perioperatória, tendo como agente causal um opioide, e discorrer sobre a investigaçao diagnóstica e implicaçoes decorrentes do uso destes medicamentos.
RELATO DE CASO
V.C.S., mulher de 51 anos, foi encaminhada ao ambulatório de Reaçoes Adversas a Medicamentos para investigaçao de anafilaxia no perioperatório. Tinha o diagnóstico de adenocarcinoma de cólon, com indicaçao de colectomia por laparotomia. Como antecedentes patológicos, apresentava varizes de membros inferiores e hipertensao arterial sistêmica. Fazia uso regular de enalapril, hidroclorotiazida e anlodipina. Negava antecedentes de atopias ou alergias. Havia realizado miomectomia em 2004, histerectomia em 2011 e diversos procedimentos dentários sem intercorrências. Negava uso de drogas.
Cirurgia de colectomia foi iniciada em agosto de 2017, porém após 5 minutos da induçao anestésica em que foram utilizados propofol, fentanil, quetamina, cisatracúrio, morfina e bupivacaína, a paciente evoluiu com hipotensao, bradicardia, urticária e broncoespasmo, culminando em parada cardiorrespiratória (PCR). A PCR foi revertida após 8 ciclos de manobras de ressuscitaçao cardiopulmonar, de acordo com manobras do ACLS (Advanced Cardiovascular Life Support) e a cirurgia foi cancelada. A paciente recuperou-se completamente em poucos dias de internaçao em Unidade de Terapia Intensiva, e obteve alta pela equipe assistente.
Nossa equipe inciou a investigaçao de anafilaxia perioperatória após reinternaçao hospitalar da paciente, devido à urgência do diagnóstico do agente causal da reaçao, de forma que a colectomia fosse remarcada com segurança. Realizamos revisao do prontuário da internaçao prévia, bem como da ficha anestésica. Antes do início de todos os testes, a paciente assinou termo de consentimento livre e esclarecido. Foi realizado teste de punctura com látex que resultou negativo. Posteriormente, foi realizado Use Test com látex, também negativo. Foram realizados testes cutâneos (punctura e intradérmico) com os medicamentos propofol, fentanil, quetamina, cisatracúrio, morfina e bupivacaína, de acordo com as concentraçoes e diluiçoes propostas no artigo "Reducing the Risk of Anaphilaxis during Anesthesia: 2011 Updated Guidelines for Clinical Practice". No teste de puntura com a Morfina, a pápula do medicamento mediu 4 mm, o controle positivo 10 mm, e o controle negativo 2 mm. Portanto, como a pápula induzida pela morfina nao foi 3 mm maior do que a do controle negativo o teste foi considerado negativo e prosseguimos com a investigaçao diagnóstica (Figura 1). No teste intradérmico, a pápula desencadeada pela morfina teve um aumento de 4,5 mm na pápula inicial para 12 mm na pápula final, enquanto nao houve aumento na pápula de 6 mm do controle negativo. Portanto, a positividade do teste para morfina foi clara (Figura 2). Os demais medicamentos tiveram resultado negativo nos testes cutâneos.
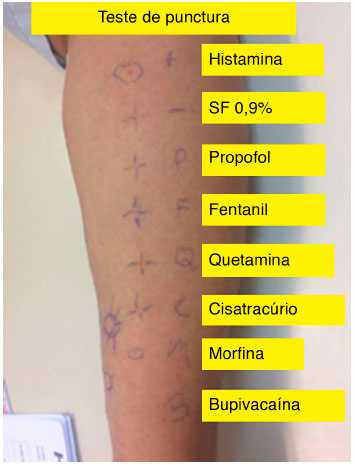
Figura 1 Teste de punctura negativo
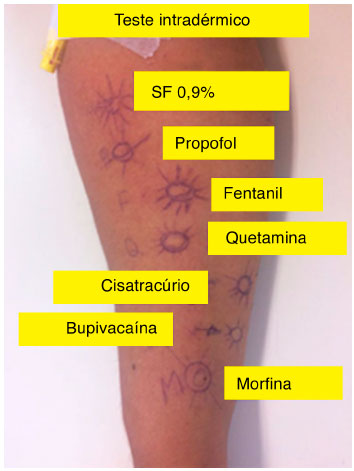
Figura 2 Teste intradérmico positivo para morfina
Com a finalidade de indicar-se uma alternativa terapêutica para a paciente, foi realizado teste de provocaçao oral com Tramadol em dose fracionada, com objetivo de se alcançar a dose total de 50 mg. Imediatamente após administraçao de 20% da dose total, a paciente apresentou tosse e urticária em regiao cervical (Figura 3). O teste foi interrompido e considerado positivo. A reaçao foi tratada, com resoluçao completa dos sintomas e a paciente recebeu alta no dia seguinte, tendo como diagnósticos anafilaxia perioperatória à morfina e anafilaxia ao tramadol. A paciente recebeu orientaçao de manter a exclusao de todas as classes de opioides, pela possibilidade de reatividade cruzada entre elas.
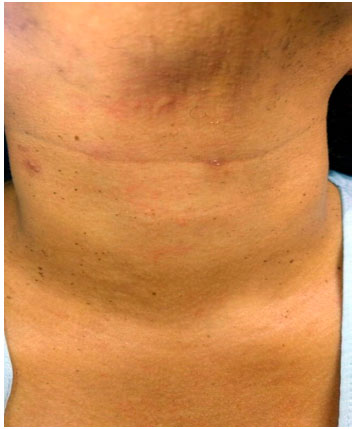
Figura 3 Urticária cervical induzida por provocaçao com tramadol
DISCUSSAO
Apesar do amplo uso dos medicamentos opioides, as alergias verdadeiras relacionadas a eles sao raras. Efeitos adversos sao comumente mal interpretados, e documentados como alergia. E algumas reaçoes podem estar relacionadas à potência, dose e/ou via de administraçao do medicamento. A incidência total de reaçoes de hipersensibilidade aos opiáceos é desconhecida, e a incidência diferencial de reaçoes alérgicas e nao alérgicas aos opiáceos também. Outro problema é a heterogeneidade de mastócitos com respostas diferenciais ao efeito de desgranulaçao direta. Por exemplo, os mastócitos da pele humana se desgranulam in vitro na presença de morfina, mas os dos pulmoes humanos, intestinais ou cardíacos nao liberam histamina após estímulo similar.
Alguns relatos da literatura sugerem os opioides como alérgenos, como os que demonstraram asma ocupacional em trabalhadores de uma fábrica que produzia morfina, e casos isolados de anafilaxia após consumo de alimentos com sementes de papoula em alguns países europeus4-11. Há um relato de paciente que apresentou anafilaxia perioperatória após uso de morfina e fentanil durante cirurgia. O teste cutâneo foi positivo para fentanil, que foi excluído. O paciente foi submetido novamente ao procedimento cirúrgico programado apenas com o uso de morfina, e nao apresentou reaçoes12. Outro relato americano descreveu um tratamento bem-sucedido com fentanil por nebulizaçao para tratamento de dispneia em um paciente com hipersensibilidade a morfina e hidromorfona. A injeçao de fentanil foi selecionada para uso neste caso, uma vez que a farmacocinética do fentanil inclui uma curta duraçao de açao, parâmetro de segurança adicional no caso de desenvolvimento de reaçoes, e a sua soluçao é livre de conservantes, eliminando, portanto, quaisquer irritantes adicionais. Há evidências que a morfina causa uma maior liberaçao de histamina do que o fentanil e a hidromorfina, mas neste caso o paciente também tinha reaçao a hidromorfina, o que falava a favor de uma alergia IgE mediada a classe específica13.
Pacientes com alergias a uma subclasse de opioide podem ser tratados por um opioide de outra subclasse estrutural e sao menos propensos a experimentar uma reaçao alérgica ao novo agente. Mas os dados sobre a sensibilidade cruzada entre as classes de opioides sao limitados pela ocorrência rara destas alergias, e qualquer uso de opioide em um paciente com alergia prévia relatada deve ser feita com cautela. Os riscos e benefícios devem ser analisados conforme a reaçao prévia do paciente. Por exemplo, se o paciente teve uma reaçao grave, o risco pode exigir o uso de uma subclasse diferente, ou de medicamentos completamente diferentes13.
O valor do teste de punctura nos indivíduos sensíveis aos opiáceos é duvidoso, por poder causar desgranulaçao direta do mastócitos. Um estudo do Reino Unido avaliou a sensibilidade aos opiáceos, as características clínicas dos pacientes e o papel do teste cutâneo. Nao foi possível ter certeza se os pacientes sensíveis aos opiáceos experimentaram reaçoes mediadas por IgE ou nao mediadas por IgE. Os oito casos relatados apresentaram sintomas de reaçoes de hipersensibilidade imediata que incluíam broncoespasmo, rinite, urticária e anafilaxia. Os resultados dos testes de punctura para morfina, papaveretum e opidoide tiveram correlaçao significativa entre seus diâmetros, sugerindo um modo de açao similar de desgranulaçao de mastócitos e, portanto, era improvável um mecanismo IgE mediado. Neste estudo, foi concluído que o teste cutâneo nao é útil no diagnóstico de sensibilidade aos opiáceos, e que a provocaçao controlada com placebo é necessária para o diagnóstico14.
O teste de dosagem de IgE sérica para opiáceos nao está disponível comercialmente. Um estudo espanhol avaliou o valor clínico da determinaçao da IgE para morfina, folcodina (agente antitussígeno usado em alguns países Europeus) e sementes de papoula em pessoas que sofreram reaçoes de hipersensibilidade durante anestesia e em tóxicodependentes com sintomas de alergia após a injeçao de heroína. Os resultados mostraram que os testes de punctura e os níveis de IgE para sementes de papoula foram maiores em pacientes que sofrem anafilaxia após anestesia, seguida dos dependentes de heroína, e, por fim, em pacientes sensibilizados para o tabaco. As reaçoes mais graves (anafilaxia) foram mais frequentes em pacientes sensibilizados para opiáceos (70,8% contra 28,8% dos nao sensibilizados). Ambos os testes de punctura e de IgE sérica específica para sementes de papoula foram sensíveis na detecçao da sensibilizaçao para opiáceos, e a positividade foi relacionada a perfis clínicos graves (anafilaxia, asma e angioedema), exigindo tratamento de emergência1.
O relato de caso apresentado é ilustrativo e mostra a complexidade do estudo das reaçoes de hipersensibilidade imediata a morfina. Nossa paciente apresentou teste cutâneo positivo para morfina, porém negativo para fentanil. Para oferecer um tratamento alternativo à paciente e para maior segurança quanto ao uso de derivados da fenilpiperidina, decidimos provocá-la com tramadol, sendo o resultado positivo. Se todos os resultados do teste cutâneo fossem negativos, o diagnóstico de reaçao de hipersensibilidade imediata nao alérgica seria mais apropriado. O resultado positivo do teste cutâneo para morfina e negativo para fentanil poderia sugerir a presença de IgE específica. Entretanto, há de se especular que o resultado obtido possa estar associado à morfina induzir com maior potência a desgranulaçao de mastócitos. O teste para cisatracúrio foi negativo, também excluindo uma possível IgE contra o amônio quaternário em comum com a morfina.
CONCLUSAO
Estudos bem desenhados e adequadamente controlados sobre o assunto ainda sao necessários para melhor entendimento das reaçoes e maior segurança para o uso dos opioides.
REFERENCIAS
1. Armentia A, Muñoz PR, Quesada JM, Postigo I, Herrero M, Martín-Gil FJ, et al. Clinical value of morphine, pholcodine and poppy seed IgE assays in drug-abusers and allergic people. Allergol Immunopathol (Madr). 2013;41(1):37-44.
2. Mertes PM, Laxenaire MC, Alla F; Groupe d'Études des Réactions Anaphylactoïdes Peranesthésiques. Anaphylactic and anaphylactoid reactions occurring during anesthesia in France in 1999-2000. Anesthesiology. 2003;99(3):536-45.
3. Pathan H, Williams J. Basic opioid pharmacology: an update. Br J Pain. 2012;6(1)11-6.
4. Moneo I, Alday E, Ramos C, Curiel G. Occupational asthma caused by Papaver somniferum. Allergol Immunopathol (Madr).1993;21(4):145-8.
5. Gloor M, Kagi M, Wuthrich B. Poppy seed anaphylaxis. Schweiz Med Wochenschr. 1995;125(30):1434-7.
6. Frantzen B, Brocker EB, Trautmann A. Immediate-type allergy caused by poppy seed. Allergy. 2000;55(1):97-8.
7. Crivellaro M, Bonadonna P, Dama A, Senna GE, Mezzelani P, Mistrello G, et al. Severe systemic reactions caused by poppy seed. J Investig Allergol Clin Immunol. 1999;9(1):58-9.
8. Kalyoncu AF, Stalenheim G. Allergy to poppy seed. Allergy. 1993;48(4):295.
9. Kutting B, Brehler R. Exercise-induced anaphylaxis. Allergy. 2000;55(6):585-6.
10. Keskin O, Sekerel BE. Poppy seed allergy: a case report and review of the literature. Allergy Asthma Proc. 2006;27(4):396-8.
11. Bant A, Kruszewski J, Droszsz W, Stepien K. Hypersensitivity to poppy seeds. Wiad Lek. 2005;58(7-8):447-50.
12. Kenneth C, Cummings III, Arnaut K. Case report: Fentanyl-associated intraoperative anaphylaxis with pulmonary edema. Can J Anesth. 2007;54(4):301-6.
13. Wahler, RG, Smith DB, Mulcahy KB. Nebulized fentanyl for dyspnea in a hospice patient with true allergy to morphine and hydromorphone. J Pain Palliat Care Pharmacother. 2017;31(1):38-42.
14. Nasser SM, Ewan PW. Opiate-sensitivity: clinical characteristics and the role of skin prick testing. Clin Exp Allergy. 2001;31(7):1014-20.



