Número Atual: Abril-Junho 2018 - Volume 2 - Número 2
- Imprimir
- Indicar
- Estatísticas
- (0)
Comentários - Como Citar
- Download da Citação
- Artigos Relacionados
-
Outros dos
Autores
Comunicação Clínica e Experimental
Uso de leite processado em altas temperaturas por paciente com alergia ao leite de vaca - relato de caso
Use of milk processed at high temperatures by a patient with cow's milk allergy: case report
Renata Magalhaes Boaventura; Raquel Bicudo Mendonça; Roseani da Silva Andrade; Elaine Cristina de Almeida Kotchetkoff; Roseli Oselka Saccardo Sarni
Universidade Federal de Sao Paulo, Disciplina de Alergia e Imunologia Clínica - Sao Paulo, SP, Brasil
Endereço para correspondência:
Renata Magalhaes Boaventura
E-mail: renata.mboaventura@hotmail.com
Submetido em: 19/03/2018
Aceito em: 23/03/2018
Nao foram declarados conflitos de interesse associados à publicaçao deste artigo.
RESUMO
OBJETIVO: Relatar a evoluçao clínica de um escolar com alergia ao leite de vaca (ALV) que fez uso de leite de vaca processado em altas temperaturas (LVPAT).
DESCRIÇAO: H.B.M., sexo masculino, 7 anos, com ALV IgE mediada diagnosticada com 1 ano e 3 meses. Aos 2 anos foi submetido a teste de provocaçao oral (TPO) aberto para leite de vaca (LV) in natura, evoluindo com urticária, congestao nasal e vômito após a primeira dose (1 mL). Mae relatou alguns episódios de exposiçao acidental ao LV acompanhados de sintomas. As Imunoglobulinas E para LV e fraçoes mantiveram-se elevadas (IgE leite total: 4,69 KU/L) até os 6 anos, quando a criança realizou TPO com LVPAT, sob a forma de bolo, evoluindo sem intercorrências. Passou a consumir diariamente uma porçao do bolo contendo leite processado durante 6 meses. Aos 7 anos e com IgEs específicas mais baixas (IgE específica leite total: 2,2 KU/L), realizou TPO com LV in natura sem sintomas, sendo liberado na dieta.
COMENTARIOS: O uso do leite de vaca processado em altas temperaturas em pacientes com ALV IgE mediada é uma estratégia promissora com impacto na tolerância futura ao alimento, tendo resultados favoráveis com ênfase na qualidade de vida e inclusao social. No entanto, vale ressaltar a importância da avaliaçao individualizada dos pacientes e a segurança da equipe na aplicaçao desses protocolos, além de levar em consideraçao que a alergia pode ser transitória, mesmo sem o uso do leite processado.
Descritores: Hipersensibilidade a leite, hipersensibilidade alimentar, diagnóstico.
INTRODUÇAO
A alergia alimentar (AA) é caracterizada por eventos adversos de uma resposta imunológica após exposiçao a determinado(s) alimento(s)1. Dentre as alergias alimentares, a alergia ao leite de vaca (ALV) é a mais frequente, e atinge de 2 a 3% das crianças que vivem em países desenvolvidos2.
O tratamento da ALV baseia-se na exclusao do leite de vaca (LV) e seus derivados3. A ALV geralmente é transitória e a maioria dos pacientes passa a tolerar o alimento até os três anos de idade. No entanto, cerca de 20% dos pacientes com ALV permanecem alérgicos durante um período mais longo4.
Estudos têm elucidado que o consumo de LV processado em altas temperaturas (LVPAT), por exemplo, pode ser tolerado por algumas crianças, pois o processo de cocçao desse alimento pode diminuir a sua alergenicidade5,6. Isso se deve ao fato de alguns componentes do LV serem termosensíveis, como a α-lactoalbumina e a β-lactoglobulina. Além disso, esses componentes, quando combinados a outras matrizes de alimentos como o trigo, podem diminuir a sua disponibilidade e alergenicidade7,8. A caseína, no entanto, é mais termorresistente7,8.
O Teste de Provocaçao Oral Duplo Cego Placebo Controlado (TPODCPC) é considerado padrao ouro para o diagnóstico da alergia alimentar ou para verificar a aquisiçao de tolerância9. O TPO também pode ser realizado com LVPAT, devendo considerar a quantidade de proteína, tempo e temperatura da cocçao, sendo utilizado 1,3 g de proteína do LV por porçao em preparaçoes assadas por 30 minutos a 180 °C40,11.
Quando o TPO com LVPAT for negativo, é possível incluir na dieta o consumo diário de uma receita contendo as mesmas quantidades de proteína do alimento testado, o que pode favorecer a aquisiçao futura de tolerância ao LV in natura5,6.
O objetivo deste trabalho é relatar a evoluçao clínica de um escolar com ALV que fez uso de LVPAT.
RELATO DO CASO
H. B. M., sexo masculino, 7 anos. Aleitamento materno exclusivo por 21 dias. Na terceira semana de vida foi introduzida fórmula infantil à base de leite de vaca (FILV) e o lactente apresentou vômitos imediatos. A mae suspendeu a fórmula e prosseguiu com aleitamento materno sem a exclusao de LV e derivados de sua dieta.
Aos 11 meses houve uma nova tentativa de introduçao de FILV com a ocorrência de vômitos e pápulas hiperemiadas na pele, sendo orientada a exclusao completa de produtos contendo LV e a manutençao do aleitamento materno sem que a mae fizesse dieta de exclusao.
Com 1 ano e 1 mês, foi prescrito pelo alergologista uma fórmula extensamente hidrolisada e orientada a interrupçao do aleitamento materno. A criança foi entao encaminhada para o Ambulatório de Alergia e Imunologia Clínica da Universidade Federal de Sao Paulo (UNIFESP).
Na primeira consulta na UNIFESP, em junho de 2011, quando estava com 1 ano e 3 meses, foi relatado pela mae que sempre que a criança tinha contato com algum alimento contendo LV apresentava pápulas na pele, vômitos e tosse. Os sintomas cessaram com o uso da fórmula extensamente hidrolisada.
Com 2 anos e 1 mês o paciente foi submetido a um TPO aberto para LV in natura, e evoluiu com urticária, congestao nasal e vômito após a primeira dose (1 mL).
Após 15 dias, realizou TPO aberto para soja que foi negativo, sendo liberado o consumo de bebida de soja original enriquecida com cálcio como substituto ao LV. O paciente teve o crescimento recuperado durante o período de exposiçao regular à soja (Figura 1).
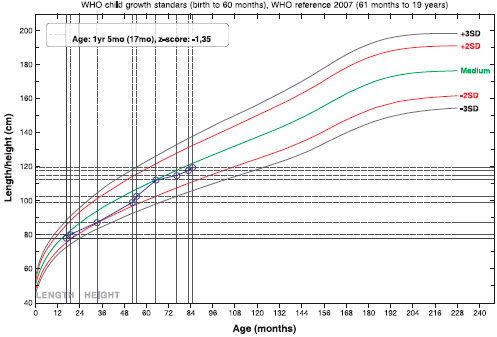
Figura 1 Curva de estatura por idade
Devido à ocorrência de reaçoes por ocasiao de exposiçoes acidentais ao LV, até os 5 anos de idade nao foi realizado nenhum TPO.
Aos 5 anos foi submetido a um TPO com LVPAT, cuja receita utilizada foi um bolinho, onde evoluiu, nas primeiras porçoes, com discreto edema e eritema de lábios que melhorou espontaneamente. Devido aos sintomas terem sido discretos e melhorados sem uso de medicamentos, o teste foi inicialmente considerado negativo, sendo solicitado que o paciente consumisse um bolinho por dia com o intuito de verificar se haveria reprodutibilidade das reaçoes. Em casa a criança continuou apresentando edema discreto nos lábios, evoluindo com dispneia, chiado e febre (37,8 °C) após 4 dias do teste, procurou um pronto-atendimento, onde foi orientado a parar com o consumo do bolinho. Por isso, na consulta subsequente ao TPO (uma semana de intervalo), o teste foi considerado positivo devido aos relatos da mae, sendo reprogramado para 2 meses. Entretanto, devido ao paciente manter exames de IgEs específicas elevados (Figura 2), e tendo apresentado sintomas no último teste, o novo TPO com LVPAT foi programado para 1 ano após o primeiro.
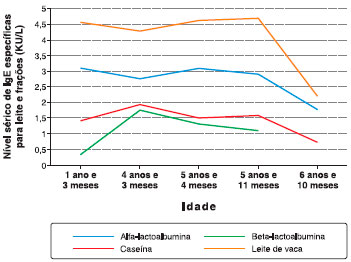
Figura 2 IgEs específicas para leite de vaca e fraçoes
Com 6 anos e 6 meses realizou novo TPO com LVPAT sem intercorrências, sendo assim liberado o consumo na dieta, pois nao houve relatos sobre reaçoes em casa.
Após 6 meses consumindo uma porçao do bolinho por dia, e com IgEs específicas mais baixas, realizou TPO para LV in natura, sem apresentar sintomas.
DISCUSSAO
A ALV pode ser transitória, mas alguns pacientes persistem com o quadro por mais tempo4. O uso do LVPAT vem sendo muito estudado, pois algumas crianças nao apresentam reaçoes ao alimento oferecido dessa forma, com impacto positivo na qualidade de vida e na chance futura de aquisiçao de tolerância11,12.
Estudo envolvendo 100 crianças com ALV persistente, com média de idade de 7,5 anos, mostrou que 68 toleraram o LVPAT e, após o uso por três meses do LV na forma processada, tiveram reduçao nos resultados do teste cutâneo por puntura, e níveis mais elevados de IgG4 específicos para caseína11.
Outro estudo comparou a aquisiçao de tolerância ao leite in natura entre dois grupos. Um introduziu na dieta o LVPAT após TPO negativo (n = 70), e o outro seguiu com dieta de restriçao tanto da forma processada quanto in natura do leite (n = 60). 59% das crianças que consumiram a forma processada do leite apresentaram tolerância a sua forma in natura, contra 22% das crianças do grupo com dieta restrita12.
Em estudo retrospectivo (n = 35), 83% das crianças que tinham sido submetidas a TPO com LVPAT nao apresentaram sintomas. Este mesmo estudo também mostrou que uma pápula inferior a 12 mm de diâmetro no teste cutâneo por puntura com LV total e inferior a 9 mm no teste com caseína, cursava com uma chance 90% maior de um TPO negativo com LVPAT13.
Pesquisa recente comparou o teste cutâneo por puntura com os valores de IgEs específicas a LV e fraçoes entre um grupo que nao reagia ao LVPAT e outro que reagia. No grupo nao reativo os resultados do teste cutâneo para α-lactoalbumina (p = 0,01) e caseína (p = 0,004) e a IgE específica para caseína (p = 0,05) foram significativamente menores comparados aos do outro grupo6.
Revisao sistemática foi desenvolvida com o objetivo de avaliar se a introduçao de ovo ou leite processados em altas temperaturas na dieta de crianças com alergia a esses alimentos anteciparia a aquisiçao de tolerância. Foram identificados 851 e 2816 artigos de ovo e leite, respectivamente. No entanto, somente 3 estudos com ovo, e 3 com LV preencheram os critérios de inclusao pré-estabelecidos. O estudo concluiu que os produtos processados em altas temperaturas aumentaram a probabilidade da resoluçao de alergia ou contribuíram para a aceleraçao da resoluçao. No entanto, quando analisados sistematicamente, todos os estudos foram classificados como fracos por serem observacionais e sem um grupo controle apropriado14.
De acordo com o relato de caso apresentado, o paciente tinha níveis de IgEs específicas ao LV que oscilavam antes de iniciar o uso do LVPAT. Após 6 meses utilizando diariamente o bolinho contendo o leite processado termicamente, foi possível programar um TPO para leite in natura, sendo que o resultado deste foi negativo, ou seja, o paciente passou a tolerar todas as formas do alimento envolvido. Entretanto, apesar do uso do LVPAT ter impacto na aquisiçao futura de tolerância ao LV in natura, a ALV geralmente é transitória, e mais de 50% das crianças entre 5 e 10 anos de idade deixam de ser alérgicas ao LV naturalmente, o que nos leva a questionar se este paciente poderia ter voltado a tolerar o LV mesmo sem ter feito uso do LVPAT15.
Embora o uso do LPVAT seja uma terapia promissora, que pode contribuir para a aceleraçao do processo de tolerância oral ao leite de vaca, apresentando resultados favoráveis, com ênfase na qualidade de vida e inclusao social, é importante ter cautela na sua preconizaçao na prática clínica, devido ao risco de reaçoes, sendo importante a avaliaçao individualizada dos pacientes e a segurança da equipe na aplicaçao desses protocolos16.
REFERENCIAS
1. Robison RG. Food allergy: Diagnosis, management & emerging therapies. 2014;139(6):805-13.
2. Radlovic N, Lekovic Z, Radlovic V, Simic D, Ristic D, Vuletic B. Food allergy in children. Srp Arh Celok Lek. 2016;144(1-2):99-103.
3. Boyce JA, Jones SM, Rock L, Sampson HA, Cooper SF, Boyce S, et al. Guidelines for the diagnosis and management of food allergy in the United States: Report of the NIAID-sponsored expert panel. Journal of Allergy and Clinical Immunology. 2010;26:1-58.
4. Koletzko S, Niggemann B, Arato A, Dias JA, Heuschkel R, Husby S, et al. Diagnostic approach and management of cows-milk protein allergy in infants and children. J Pediatr Gastroenterol Nutr. 2012;55(2):221-9.
5. Ebisawa M, Ito K, Fujisawa T. Japanese guidelines for food allergy 2017. Allergol Int. 2017;66(2):248-64.
6. Barbosa CPG, Castro APM, Yonamine GH, Gushken AKF, Beck CML, Macedo PRC, et al. Baked milk tolerant patient: Is there any special feature? Allergol Immunopathol (Madr). 2017;45(3):283-9.
7. Nowak-Wegrzyn A, Fiocchi A. Rare, medium, or well done? The effect of heating and food matrix on food protein allergenicity. Curr Opin Allergy Clin Immunol. 2009;9(3):234-7.
8. Bloom KA, Huang FR, Bencharitiwong R, Bardina L, Ross A, Sampson HA, et al. Effect of heat treatment on milk and egg proteins allergenicity. Pediatr Allergy Immunol. 2014;25(8):740-6.
9. Gupta M, Cox A, Nowak-Wgrzyn A, Wang J. Diagnosis of food allergy. Immunol Allergy Clin North Am. 2018;38(1):39-52.
10. Leonard SA, Caubet JC, Kim JS, Groetch M, Nowak-Wegrzyn A. Baked milk- and egg-containing diet in the management of milk and egg allergy. J Allergy Clin Immunol Pract. 2015;3(1):13-23.
11. Nowak-Wegrzyn A, Bloom KA, Sicherer SH, Shreffler WG, Noone S, Wanich N, et al. Tolerance to extensively heated milk in children with cow's milk allergy. J Allergy Clin Immunol. 2008;122(2).
12. Kim JS, Nowak-Wgrzyn A, Sicherer SH, Noone S, Moshier EL, Sampson HA. Dietary baked milk accelerates the resolution of cow's milk allergy in children. J Allergy Clin Immunol. 2011;128(1):125-31.
13. Bartnikas LM, Sheehan WJ, Hoffman EB, Permaul P, Dioun AF, Friedlander J, et al. Predicting food challenge outcomes for baked milk: Role of specific IgE and skin prick testing. Ann Allergy, Asthma Immunol. 2012;109(5):309-313.e1.
14. Lambert R, Grimshaw KEC, Ellis B, Jaitly J, Roberts G. Evidence that eating baked egg or milk influences egg or milk allergy resolution: a systematic review. Clin Exp Allergy. 2017;47(6):829-37.
15. Wood RA, Sicherer SH, Vickery BP, Jones SM, Liu AH, Fleischer DM, et al. The natural history of milk allergy in an observational cohort. J Allergy Clin Immunol. 2013;(3):805-12.
16. Goldberg MR, Nachshon L, Appel MY, Elizur A, Levy MB, Eisenberg E, et al. Efficacy of baked milk oral immunotherapy in baked milk-reactive allergic patients. J Allergy Clin Immunol. 2015;136(6):1601-6.



