Número Atual: Janeiro-Março 2018 - Volume 2 - Número 1
- Imprimir
- Indicar
- Estatísticas
- (0)
Comentários - Como Citar
- Download da Citação
- Artigos Relacionados
-
Outros dos
Autores
Artigo Original
Conhecimento sobre asma de pediatras de hospitais públicos do Rio de Janeiro
Asthma knowledge among pediatricians at public hospitals in Rio de Janeiro, Brazil
Nelson Guilherme Bastos Cordeiro1; Antônio José Ledo Alves da Cunha2; Fabio Chigres Kuschnir3
1. Clínica de Alergia da Policlínica Geral do Rio de Janeiro, Faculdade de Medicina de Petrópolis - Petrópolis, RJ, Brasil
2. Faculdade de Medicina. Departamento de Pediatria. Instituto de Puericultura e Pediatria Martagao Gesteira. Universidade Federal do Rio de Janeiro (UFRJ) - Rio de Janeiro, RJ, Brasil
3. Faculdade de Ciência Médicas. Departamento de Pediatria, Universidade do Estado do Rio de Janeiro (UERJ) - Rio de Janeiro, RJ, Brasil
Endereço para correspondência:
Nelson Guilherme Bastos Cordeiro
E-mail: nelsongbc@gmail.com
Submetido em: 14/08/2017
Aceito em: 29/09/2017
Nao foram declarados conflitos de interesse associados à publicaçao deste artigo.
RESUMO
OBJETIVO: Avaliar o conhecimento, atitudes e práticas sobre asma de pediatras que atuavam em serviços públicos hospitalares.
MÉTODOS: Estudo descritivo transversal envolvendo 76 pediatras de quatro hospitais públicos de emergência do município do Rio de Janeiro (RJ). Foram avaliados o conhecimento global (CGA) e específico sobre asma, além de atitudes e práticas, como frequência de prescriçao de ß2-agonistas através de aerossol dosimetrado (AD), encaminhamento ao especialista, uso de espaçadores e do medidor do pico de fluxo expiratório (PFE).
RESULTADOS: Em relaçao ao CGA, 73,7% (55/76) da amostra total obteve conceito final insuficiente. Classificaçao e tratamento da asma alcançaram os percentuais mais baixos de acertos, 23,7% e 14,5% respectivamente. Somente 13,2% dos participantes utilizaram o PFE frequentemente, e a prescriçao de ß2-agonistas através de AD foi indicada por apenas 21,9% da amostra, porém esta prática associou-se de modo significativo com o uso frequente de espaçadores (RP = 8,75; IC 95%: 1,07-71,06; p = 0,028) e do PFE (RP = 10,80; IC 95%: 2,31-50,45; p = 0,003). Houve forte associaçao entre ser alergista/pneumologista pediátrico e CGA suficiente (RP = 8,28; IC 95%: 1,46-46,8; p = 0,015) e uso frequente do PFE (RP = 6,64; IC 95%: 1,22-35,95; p = 0,044).
CONCLUSOES: O nível de conhecimento sobre asma dos pediatras que atuavam nos hospitais de emergência avaliados foi insatisfatório. Houve baixa utilizaçao do PFE e subutilizaçao de ß2-agonistas através de AD. A especializaçao melhorou a compreensao global da doença. Estes resultados reforçam a necessidade de estratégias na educaçao médica continuada, voltada para asma infantil, nos hospitais públicos do Município do RJ.
Descritores: Conhecimentos, atitudes e prática em saúde, asma, pediatria, questionários.
INTRODUÇAO
A asma se mantém como a doença crônica, nao transmissível, mais comum da infância1, apresentando alta prevalência e morbidade e pesada carga financeira para as famílias, sistemas de saúde e sociedade em geral2. Em várias partes do mundo, inclusive no Brasil, é considerado sério problema de saúde pública, afetando pessoas de todas as idades3,4.
Na infância, a magnitude da doença pode ser medida por indicadores como aumento das consultas ambulatoriais e de emergência, faltas à escola e internaçoes hospitalares5.
No Brasil, Solé e cols., através do International Study of Asthma and Allergies in childhood- ISAAC6, encontraram alta prevalência de asma em 15 cidades brasileiras, com média de 25,7% e 21,4% nas faixas etárias agrupadas dos 6-7 anos e dos 13-14 anos, respectivamente7. Na cidade do Rio de Janeiro (RJ), pesquisa utilizando o questionário escrito do ISAAC para 6-7 anos, adaptado e validado para uso por via telefônica, mostrou uma prevalência de asma atual elevada, 20,9%, entre crianças de escolas públicas, semelhante à média dos outros grandes centros urbanos do país8.
As novas atualizaçoes dos consensos nacionais e internacionais sobre asma reforçaram o papel da inflamaçao, a eficácia dos corticosteroides inalatórios para seu tratamento, e a importância do grau de controle da asma, em detrimento de sua classificaçao baseada apenas na gravidade da doença2-4.
Estudos mais recentes mostram que o remodelamento brônquico, representado por alteraçoes estruturais na parede das vias aéreas, pode estar presente mesmo em crianças pequenas. Como resultado dessa inflamaçao crônica de longa data, a asma pode tornar-se intratável, havendo perda irreversível da funçao pulmonar9.
Assim, é importante que pediatras, responsáveis pelo cuidado primário da criança asmática, estejam atualizados com novos conceitos, fundamentados nos consensos, tornando-se aptos a reconhecer e tratar adequadamente a doença nos serviços ambulatoriais e de emergência.
Estudos realizados em diversos países investigaram o nível de conhecimento de médicos do cuidado primário sobre asma10,11. Apesar desses países apresentarem prevalências distintas, observou-se substanciais variaçoes no conhecimento e práticas, tanto em especialistas quanto em nao especialistas. Lagerlov e cols. analisaram o desempenho de médicos de cinco países europeus (Alemanha, Holanda, Noruega, República Eslovaca e Suécia), em relaçao às recomendaçoes dos consensos. Embora muitos médicos destes países, em diferentes contextos de saúde, adotem as recomendaçoes estabelecidas pelos consensos, a proporçao de pacientes tratados de acordo com eles diferiu. Médicos da Alemanha e Eslováquia, por exemplo, pareceram dar menos importância às características inflamatórias da asma do que os médicos dos outros três países citados12.
Existe uma escassez na literatura científica brasileira acerca do conhecimento dos médicos e de outros profissionais de saúde sobre asma, em especial no município do RJ13-15.
De acordo com os fundamentos atuais dos consensos, pediatras que lidam com crises de asma na emergência deveriam minimamente saber: classificar a doença quanto à sua gravidade; reconhecer seus sinais e sintomas de alarme; avaliar o grau de controle da asma; utilizar rotineiramente o medidor do pico de fluxo expiratório (PFE) e interpretar os seus resultados; recomendar o emprego de broncodilatadores ß2-agonistas através de aerossol dosimetrado (AD) com espaçadores em crianças; prescrever na ocasiao da alta da emergência um curto curso de corticosteroide oral para o domicílio; e quando necessário encaminhar os casos de maior complexidade ao especialista em asma.
O objetivo do presente estudo foi avaliar o conhecimento, atitudes e práticas em relaçao à asma de pediatras que atuavam nos serviços de emergência de hospitais públicos do RJ.
MÉTODOS
Estudo descritivo transversal realizado em quatro hospitais públicos da Secretaria Municipal de Saúde e Defesa Civil do Rio de Janeiro. Estas unidades de saúde foram selecionadas por serem referência no atendimento de emergência da asma infantil de suas áreas programáticas, abrangendo toda a cidade. A amostra foi nao aleatória, selecionada por conveniência e constituída por todos os pediatras que atuavam nos setores de emergência das referidas unidades hospitalares, totalizando 100 participantes. Foram excluídos aqueles que por ocasiao da visita ao hospital estavam em licença pessoal, afastamento por doença ou recusaram participaçao. Pediatras com especializaçao em asma, como alergistas e pneumologistas, foram incluídos no estudo.
A equipe de campo, constituída por estudantes de medicina, foi previamente treinada para aplicaçao dos questionários, além do pesquisador principal. O instrumento foi aplicado durante a atividade dos profissionais em suas respectivas unidades hospitalares, as quais foram visitadas durante todos os dias da semana, incluindo sábados e domingos em diferentes horários a fim de incluir toda a equipe médica. Com o objetivo de identificar possíveis problemas práticos, como a nao compreensao dos questionários, foi realizado estudo piloto com pediatras do serviço de emergência de um quinto hospital municipal do RJ, cujos dados nao foram incluídos na pesquisa.
Como instrumento de coleta para avaliaçao do conhecimento teórico sobre asma utilizou-se questionário autopreenchível adaptado e já utilizado em estudos nacionais15e internacionais16, constituído por doze perguntas de múltipla escolha, abrangendo diferentes núcleos de conhecimento da doença: fisiopatologia, classificaçao, sintomas clínicos e tratamento. Foram acrescentadas perguntas sobre práticas e atitudes em asma em relaçao à utilizaçao de espaçadores e do PFE, prescriçao de ß2-agonistas através de AD, e encaminhamento ao especialista em asma.
Para avaliaçao do Conhecimento Global sobre Asma (CGA) foi atribuído escore de acordo com o percentual de acertos designado pelos conceitos: suficiente (≥ 70%) e insuficiente (< 70%). Foi também atribuído um escore para cada núcleo específico de conhecimento de asma presente no questionário. Para este fim, as perguntas foram agrupadas do seguinte modo: fisiopatologia (perguntas nº 1 e 2); classificaçao da doença (10 e 12); clínica (4 e 5) e tratamento (3, 6, 7, 8, 9, 11). Considerou-se como "conhecimento suficiente" o acerto das duas questoes para os três primeiros núcleos e de pelo menos quatro questoes para o último.
Práticas e atitudes foram analisadas como variáveis individuais, sendo consideradas positivas aquelas que tiveram respostas "sim" ou "frequentemente" para cada item, respectivamente. Os aspectos sociodemográficos da amostra, como sexo, idade, tempo de formatura e especializaçao em alergia ou pneumologia, também foram avaliados. Para fins de análise, o tempo de formatura dos participantes foi categorizado em dois níveis determinados pela mediana em anos desta variável (≤ 10 anos ou mais de 21 anos). Foram considerados especialistas em asma aqueles com residência e/ou formaçao strictu sensuou lato sensuem alergia ou pneumologia.
Foram determinadas a distribuiçao de frequências para variáveis categóricas e média e medidas de tendência central para variáveis contínuas, com seus respectivos desvios padroes (dp). Para fins de análise exploratória de associaçao, foram utilizadas análises bivariadas entre CGA e as demais variáveis do estudo, tanto para amostra geral, quanto para o subgrupo de especialistas, utilizando o teste chi-quadrado, razoes de prevalência (RP) e seus respectivos intervalos de confiança de 95% (IC 95%). Os dados foram armazenados e analisados pelo Programa SPSS versao 20.0 (Inc, Chicago, III).
O projeto foi aprovado pelo Comitê de Ética em Pesquisa da SMSDC-RJ. A participaçao dos profissionais de saúde na pesquisa só ocorreu mediante assinatura de Termo de Consentimento Livre e Esclarecido, preservando-se a privacidade e a identificaçao dos informantes.
RESULTADOS
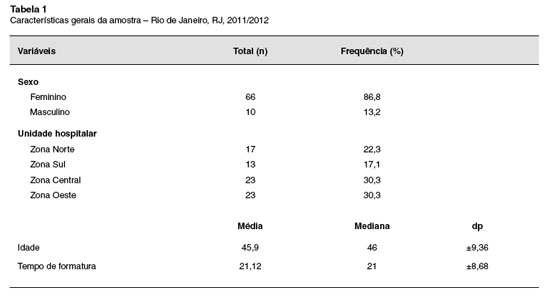
No período de junho/2011 a novembro/2012 foram avaliados 76 pediatras (86,8% feminino). Do total de 100 médicos elegíveis, 24 foram considerados perdas, 6 por recusa em participar, e 18 por afastamento do trabalho. A média de idade e do tempo de formatura dos participantes foi de 45,9 anos e 21,1 anos, respectivamente. Pediatras com especialidade em asma representaram 9,2% da amostra (Tabela 1).
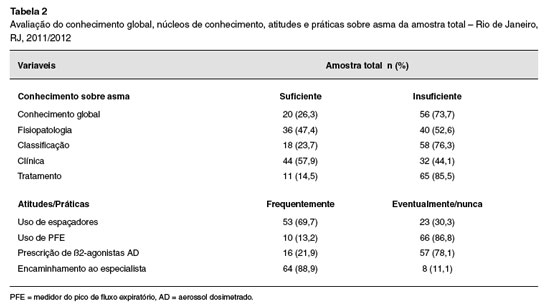
Apenas 26,3% dos pediatras apresentaram conhecimento global sobre asma "suficiente", com uma média total de acertos de 7 questoes (dp±1,73). Neste grupo de profissionais, os núcleos de conhecimentos específicos, classificaçao e tratamento da asma alcançaram os percentuais mais baixos de conhecimento "suficiente" com 23,7% e 14,5%, respectivamente. Em relaçao às atitudes e práticas sobre asma, a maior parte dos participantes (88,9%), encaminhavam os pacientes ao especialista, e utilizavam, frequentemente, espaçadores (69,7%) em sua prática diária. Por outro lado, as indicaçoes de ß2-agonistas através de AD e do medidor de PFE obtiveram baixos percentuais de frequência de utilizaçao (Tabela 2).
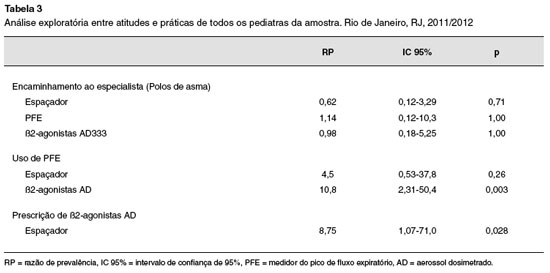
A análise exploratória entre as variáveis do estudo na amostra total nao demonstrou associaçoes entre CGA e atitudes e práticas sobre asma, assim como em relaçao a estas variáveis e o sexo dos participantes. Por outro lado, a prescriçao frequente de ß2-agonistas associou-se de modo significativo com o uso na prática diária de espaçadores (RP = 8,75; IC 95%: 1,07-71,06; p = 0,028) e do PFE (RP = 10,80; IC 95%: 2,31-50,45; p = 0,003) (Tabela 3).
Pediatras formados há mais de 21 anos utilizaram com maior frequência o PFE (RP = 12,0; IC 95%: 1,43-100,5; p = 0,007) do que seus colegas com menor tempo de formatura. Entretanto quando analisamos esta última associaçao ajustada por ser alergista/pneumologista, a mesma perde significância estatística (RP = 0,22; IC 95%: 0,02-2,29; p = 0,20), sugerindo que ser especialista foi um fator de confundimento para esta associaçao.
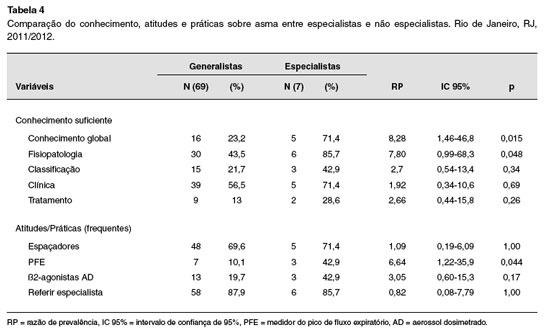
Na Tabela 4 sao demonstrados os resultados de 9 questoes (dp±1,15). De um modo geral, estes da comparaçao dos níveis de conhecimento global profissionais obtiveram um melhor desempenho em e específicos, além das atitudes e práticas sobre todas variáveis de conhecimento avaliadas, porém asma entre especialistas em asma e pediatras ge-somente ocorreram diferenças estatisticamente neralistas. A média de acertos dos especialistas foi significantes em relaçao ao conhecimento global (RP = 8,28; IC 95%: 1,46-46,8; p = 0,015) e "fisiopatologia" (RP = 7,80; IC 95%: 0,99-68,3; p = 0,048), quando comparados aos pediatras generalistas. Em relaçao às atitudes e práticas, observou-se que especialistas em asma utilizaram o PFE com frequência significativamente maior (RP = 6,64; IC 95%: 1,22-35,9; p = 0,044) do que nao especialistas, porém nao ocorreram diferenças significantes em relaçao às outras variáveis estudadas.
Nao ocorreram diferenças estatisticamente significantes entre as quatro unidades hospitalares estudadas em relaçao ao conhecimento, atitudes e práticas sobre asma.
DISCUSSAO
Nas últimas duas décadas, vários trabalhos avaliando o conhecimento, atitudes e práticas de médicos que lidam com pacientes asmáticos têm identificado sistematicamente uma baixa adesao às recomendaçoes dos consensos destinados ao manejo da asma12,17,18.
Os diversos consensos sobre asma têm como principais objetivos disponibilizar recomendaçoes essenciais e atuar como diretrizes atualizadas para o diagnóstico, tratamento e controle da doença, melhorando a qualidade de vida do paciente, reduzindo, assim, sua morbidade e mortalidade. Entretanto, estudos em diferentes países revelam que há um hiato entre as recomendaçoes dos consensos e a sua aplicabilidade na prática médica diária16,19.
Os nossos resultados mostraram que o nível de conhecimento dos pediatras das emergências hospitalares em relaçao à asma foi preocupante. Conceitos fundamentais dos consensos de asma, já tao difundidos, pareceram esquecidos e ainda nao assimilados pela maioria.
A análise individual de algumas questoes, que tiveram baixos índices de acertos, merecem reflexoes. Questao referente ao núcleo de conhecimento sobre fisiopatologia teve acerto de apenas 63,2%, revelando que existe desconhecimento, de significativa parcela dos entrevistados, sobre a possibilidade da ocorrência do remodelamento brônquico na asma infantil9. As perguntas sobre o tratamento da asma demonstraram pobre índice de conhecimento, tanto por parte dos generalistas, como dos especialistas em asma. Apenas 43,4% da amostra assinalaram que iniciariam medicaçoes anti-inflamatórias, corticosteroides inalados, em crianças com asma leve persistente, termo com correspondência clínica ao conceito mais atual de asma "parcialmente controlada", ficando evidente o desconhecimento da inflamaçao subjacente das vias aéreas, que ocorre em crianças com sintomas aparentemente menos intensos3. Finalmente, mais da metade da amostra (53,9%) indicou o uso de ß2-agonistas de curta açao, de forma regular, para reduzir a frequência das crises. Nesse caso, nao foram levados em consideraçao o mascaramento da inflamaçao subjacente e a possibilidade de taquifilaxia a estes medicamentos. Os consensos sao unânimes em nao recomendar estas medicaçoes como tratamento de manutençao da asma1,4.
Esperavam-se médias de acertos mais altas, uma vez que a amostra foi constituída por pediatras mais experientes, com medianas de idade e tempo de formatura de 46 e 21 anos, respectivamente. Práticas e atitudes prévias e já incorporadas de pediatras com mais tempo de graduaçao médica sao relatadas como barreiras para adesao aos consensos20. Pediatras na sua rotina diária, independente do tempo de formatura, subutilizaram o emprego de espaçadores e ß2-agonistas através de AD nas crises de asma. Conduta que persistiu em todos os hospitais pesquisados, apesar do "Programa Farmácia Popular do Brasil", implantado pelo Ministério da Saúde desde 2012, disponibilizar gratuitamente broncodilatadores em aerossol tanto nas farmácias da rede privada credenciada como da rede pública de saúde.
Cunha e cols. mostraram que 70% dos médicos pediatras do setor público de saúde do RJ nao utilizavam espaçadores na terapia inalatória da asma em sua rotina13. As principais razoes para essa conduta foram: nao disponibilidade na rede pública (55%), custo elevado (18%), desconhecimento do seu uso (13%), complexidade de utilizaçao pelos pacientes (13%), e nao utilizaçao de fármacos em forma de aerossol (5%).
Das várias formas de administraçao das formulaçoes inaladas, o aerossol dosimetrado, acoplado ao espaçador e máscara facial, é o dispositivo mais econômico, mais eficiente e de mais fácil utilizaçao, especialmente em lactentes e crianças menores para o tratamento da crise e manutençao da asma21. Nebulizadores a jato sao tao eficazes quanto inaladores dosimetrados com espaçadores acoplados21. Os primeiros ainda sao os dispositivos inalatórios mais utilizados em nosso meio. No entanto, existem evidentes desvantagens, como a variaçao do débito nebulizado entre as diversas marcas, o custo de aquisiçao do aparelho, a necessidade de energia elétrica, a demora na inalaçao, maior facilidade de contaminaçao e obstruçao dos orifícios de produçao do aerossol22.
Pediatras que recomendaram ß2-agonistas através de AD, frequentemente, prescreveram 8 vezes mais espaçadores como recurso coadjuvante da terapia inalatória, e utilizaram 10 vezes mais o PFE como instrumento para acompanhamento dos pacientes asmáticos.
A prática da utilizaçao do PFE, importante medida objetiva da funçao pulmonar, nao foi recomendada pela maioria dos médicos. Somente 13,2% dos pediatras utilizaram este aparelho na sua prática diária.
Lora Espinosa e seu grupo de estudo em entrevista com 323 pediatras espanhóis, verificou que menos da metade dispunham de espirômetro e do medidor de PFE. Porém, somente 35,5% dos que tinham espirômetro, e 68% dos que dispunham do PFE, os utilizavam durante as consultas23. Outros trabalhos de diversos países, encontraram achados semelhantes na baixa utilizaçao do PFE de forma rotineira por parte dos médicos que tratam asma24,25.
Os hospitais pesquisados nao dispunham do PFE rotineiramente, dificultando sua utilizaçao na avaliaçao do prognóstico de pacientes com crise de asma que procuram uma unidade de emergência.
Médicos especialistas em asma têm maiores índices de acertos nas pesquisas relacionadas ao conhecimento e práticas sobre asma do que nao especialistas16,26. Resultados semelhantes foram observados no presente estudo, onde o nível do conhecimento global sobre asma e a recomendaçao da utilizaçao do PFE por parte de alergistas e pneumologistas pediátricos foram significativamente superiores aos dos pediatras generalistas, demonstrando melhor compreensao dos consensos por parte dos primeiros.
Apesar dos percentuais de acerto mais elevados em todos os níveis de conhecimento sobre asma, somente foi observada diferença estatisticamente significante em relaçao ao núcleo de conhecimento "fisiopatologia" por parte dos especialistas. Estes achados possivelmente ocorreram em funçao do reduzido número de especialistas da amostra.
Yeh e cols.26compararam o conhecimento e práticas de especialistas em asma e médicos clínicos. Os especialistas revelaram maior grau de eficiência em relaçao ao tratamento da asma aguda, acurácia no diagnóstico, instruçoes para inaladores dosimetrados e uso do PFE do que médicos clínicos. Entretanto, nao verificamos no estudo maior utilizaçao dos espaçadores e/ou maior prescriçao de ß2-agonistas através de AD nas crises de asma por parte dos especialistas. Tais achados sugerem que a disseminaçao dos consensos, de forma isolada, tem mínimo impacto no comportamento médico24. Provavelmente as falhas em tais práticas e atitudes sejam o reflexo da adesao parcial às diretrizes vigentes. Para se alcançar maior adesao podem ser necessárias outras técnicas de ensino direcionadas ao médico, para que de fato novas atitudes e práticas sobre asma sejam incorporadas à sua prática clínica. Diretrizes sao mais prováveis de serem seguidas se forem simples, flexíveis, rigorosamente testadas e motivadas pelo desejo de melhorar a qualidade do cuidado ao paciente5.
Nossos achados mostraram como atitude positiva de toda a amostra, o encaminhamento expressivo aos centros especializados no tratamento da asma. A implantaçao dos Polos de Asma pela Gerência de Programa de Saúde da Criança em conjunto com a Gerência de Pneumologia Sanitária do Município do RJ, com aumento da cobertura do acompanhamento ao paciente asmático, certamente viabilizou e incrementou tal atitude27.
As estatísticas em saúde mostram que desde 2008 tem ocorrido uma queda no total de internaçoes por doenças do aparelho respiratório em menores de 14 anos na cidade do RJ, declínio mais intenso que o observado no restante do país. A asma infantil vem acompanhando essa tendência, com declínio acima de 40% na taxa de internaçao nesse mesmo período.
Estudo multicêntrico com 429 pediatras e médicos de família, de três áreas geográficas dos Estados Unidos, identificou os critérios pelos quais crianças asmáticas eram encaminhadas ao especialista. Os cinco mais citados foram: pacientes com asma persistente grave; má resposta à terapia após 3 a 6 meses; episódio de asma ameaçador à vida; sinais e sintomas "atípicos"; duas ou três hospitalizaçoes em um ano24.
Algumas limitaçoes metodológicas desse estudo podem ser apontadas: nem sempre as respostas corretas obtidas de um questionário autopreenchível em relaçao ao conhecimento e práticas sobre determinada doença refletem sua aplicaçao, de fato, na vida real. Além disso, a seleçao nao aleátoria e ausência de cálculo amostral pode ter influenciado nossos achados. Entretanto, apesar das perdas observadas, acreditamos que a amostra avaliada foi representativa do universo total de pediatras que atuavam nestes serviços na cidade do Rio de Janeiro na ocasiao do estudo, uma vez que foram selecionados os principais hospitais de emergência do sistema municipal de saúde do RJ, com grande abrangência geográfica e elevado fluxo de pacientes.
Os resultados encontrados estao de acordo com pesquisas semelhantes realizadas em outros locais, e revelaram uma radiografia preocupante da realidade atual do conhecimento, atitudes e práticas sobre asma de pediatras que lidam com a doença nos setores hospitalares de emergência.
Políticas de saúde pública que englobem a educaçao continuada para profissionais de saúde, pacientes e seus familiares, além do acesso facilitado à medicaçao anti-inflamatória preventiva e o acompanhamento por especialista em asma devem ser aprimoradas.Tais estratégias devem ser incorporadas na prática para a melhoria ao cuidado primário à criança asmática nos hospitais do Município do Rio de Janeiro.
REFERENCIAS
1. Bacharier LB, Boner A, Carlsen KH, Eigenmann PA, Frischer T, Gotz M, et al. Diagnosis and treatment of asthma in childhood: a PRACTALL consensus report. Allergy. 2008;63(1):5-34.
2. National Asthma Education and Prevention Program. Expert Panel Report 3 (EPR-3):Guidelines for the diagnosis and management of asthma. Bethesda, Md.: National Heart, Lung, and Blood Institute; Revised August. 2007. NIH publication no. 07-4051.
3. Global Strategy for Asthma Management and Prevention. The Global Initiative for Asthma (GINA). Updated 2017. Avaliable from: http://www.ginasthma.org/2017.
4. Diretrizes da Sociedade Brasileira de Pneumologia e Tisiologia para o Manejo da Asma. J Bras Pneumol. 2012;38(supl.1):S1-S46.
5. Flores G, Lee M, Bauchner H, Kastner B. Pediatricians' attitudes, beliefs, and practices regarding clinical practice guidelines:a national survey. Pediatrics. 2000;105(3 Pt 1):496-501.
6. The International Study of Asthma and Allergies in Childhood (ISAAC) Steering Committee.Worldwide variations in the prevalence of asthma and Allergies in childhood (ISAAC). Eur Respir J. 1998;12(2):315-35.
7. Solé D, Rosário Filho NA, Sarinho ES, Camelo-Nunes IC, Barreto BAP, Medeiros ML, et al. Prevalência de asma e doenças alérgicas em adolescentes: estudo evolutivo de nove anos (2003 a 2012). J Pediatr (Rio J). 2015;91(1):30-5.
8. Valle SO, Kuschnir FC, Solé D, e Silva MA, da Silva RI, Caetano S, et al. Prevalence and severity of asthma and related symptoms in 6- to 7-year-old schoolchildren of Rio de Janeiro using of the ISAAC questionnaire by telephone survey. J Asthma. 2014;51(3):227-31.
9. Hirota N, Martin JG. Mechanisms of airway remodeling. Chest. 2013;144(3):1026-32.
10. Rovithis E, Lionis C, Schiza SE, Bouros D, Karokis A, Vlachonikolis I. Assessing the knowledge of bronchial asthma among primary health care physicians in Crete: a pre- and post-test following an educational course. BMC Med Educ. 2001;1: 2.
11. Yousef HA, Koura MR, Yousef AA.Knowledge about bronchial asthma management in primary health care physicians in Al Khobar City, Saudi Arabia. Paediatric Respiratory Reviews. 2016;14(2):S61.
12. LagerlovP,Veninga CCM,MuskovaM,Hummers-PradierE, Stalsby Lundborg S, Andrew M, et al.Asthma management in five European countries: doctors' knowledge, attitudes and prescribing behavior. Eur Respir J. 2000;15(1):25-9.
13. Cunha AJ, Santos MA, Galvao MG, Ibiapina AA. Knowledge of pediatricians in Rio de Janeiro, Brazil, about inhalation therapy in asthmatic children. Allergol Immunopathol (Madr). 2003;31(2):87-90.
14. Parente AAI, March MFBP, Cunha AJLA, Liberal EF.O conhecimento dos pediatras sobre o diagnóstico e tratamento da asma. Pulmao RJ. 2009;Supl 1:S35-S8.
15. Vieira JE, Cukier A, Stelmach R, Kasahara DI, Gannam S, Warth M. Comparison of knowledge on asthma: doctors completing internal medicine residency and doctors completing medical school. Sao Paulo Med J. 2001;119(3):101-4.
16. Doerschug KC, Peterson MW, Dayton CS, Kline JN. Asthma Guidelines:an assessment of physician understanding and practice. Am J Respir Crit Care Med. 1999;159(6):1735-41.
17. Gharagozlou M, Abdollahpour H, Moinfar Z, Bemanian MH, Sedaghat M. A survey of pediatricians' knowledge on asthma management in children. Iran J Allergy Asthma Immunol. 2008;7(2):85-90.
18. Pinnock H, Holmes S, Levy ML, McArthur R, Small L. UK General Practice Airways Group. Knowledge of asthma guidelines: results of a UK General Practice Airways Group (GPIAG) web-based 'Test your knowledge' quiz. Prim Care Respir J. 2010;19(2):180-4.
19. Cabana MD, Rand CS, Becher OJ, Rubin HR. Reasons for pediatrician nonadherence to Asthma Guidelines. Arch Pediatr Adolesc Med. 2001;155:1057-62.
20. Cabana MD, Ebel BE, Cooper-Patrick L, Powe NR, Rubin HR, Rand CS. Barriers pediatricians face when using asthma practice guidelines. Arch Pediatr Adolesc Med. 2000;154(7):685-93.
21. Bisgaard H. Delivery of inhaled medication to children. J Asthma. 1997;34(6):443-67.
22. Pereira LFF. Bases para a escolha adequada dos dispositivos inalatórios - Temas em revisao.Sociedade Brasileira de Pneumologia e Tisiologia. Disponível em: www.sbpt.org.br. Acessado em: 07/2007.
23. Lora Espinosa A, Grupo de Vías Respiratorias de la Asociación de Pediatría de Atención Primaria. Asistencia al niño y adolescente con asma en Atención Primaria. Situación actual y propuestas de mejora. An Pediatr. 2003;58(5):449-55.
24. Finkelstein JA, Lozano P, Shulruff R, Inui T, Soumerai SB, Nq M, et al. Self-reported physician practices for children with asthma: are national guidelines followed? Pediatrics. 2000;106(4 Suppl):886-96.
25. Gupta S, Moosa D, Macpherson A, Allen C, Tamari IE. Effects of a 12-month multi-faceted mentoring intervention on knowledge, quality and usage of spirometry in primary care: a before-and-after study. BMC Pulm Med. 2016;16(1):56.
26. Yeh KW, Chen SH, Chiang LC, Chen LC, Huang JL.Survey of asthma care in Taiwan: a comparison of asthma specialists and general practitioners. Ann Allergy Asthma Immunol. 2006;96(4):593-9.
27. Ferreira Filho OF. Epidemiologia da Asma no Brasil. In: Cerci Neto A, editor. Asma em Saúde Pública. 1ª ed. Barueri, SP: Manole; 2007. p. 33-41.