Número Atual: Abril-Junho 2017 - Volume 1 - Número 2
- Imprimir
- Indicar
- Estatísticas
- (0)
Comentários - Como Citar
- Download da Citação
- Artigos Relacionados
-
Outros dos
Autores
Artigo Original
Anafilaxia na sala de emergência: tao longe do desejado!
Anaphylaxis in the emergency room: still a long way to go
Maria Luiza Kraft Köhler Ribeiro1; Ana Carolina Barcellos2; Hannah Gabrielle Ferreira Silva2; Luís Henrique Mattei Carletto2; Marcela Carolina Bet2; Nathalia Zorze Rossetto2; Nelson Augusto Rosário3; Herberto José Chong-Neto4
DOI: 10.5935/2526-5393.20170027
1. Mestranda em Saúde Coletiva, Universidade Federal do Paraná (UFPR), Curitiba, PR
2. Acadêmico(a) de Medicina, UFPR, Curitiba, PR
3. Professor Titular de Pediatria, UFPR, Curitiba, PR
4. Professor Adjunto de Pediatria, UFPR, Curitiba, PR
Endereço para correspondência:
Herberto José Chong-Neto
E-mail: h.chong@uol.com.br
Submetido em: 14/04/2017
Aceito em: 28/04/2017.
Nao foram declarados conflitos de interesse associados à publicaçao deste artigo.
RESUMO
OBJETIVO: Anafilaxia é a mais dramática condiçao clínica da emergência em alergia. O objetivo deste estudo foi verificar o conhecimento de médicos em serviços de urgência e emergência sobre o manejo da anafilaxia.
MÉTODOS: Estudo transversal, onde foi aplicado questionário escrito para 119 médicos em oito hospitais (grupo Hospital) e 210 médicos de nove Unidades de Pronto Atendimento/Serviço de Atendimento Móvel de Urgência (grupo UPA/SAMU) entre abril e setembro/2016.
RESULTADOS: Entre os convidados, responderam ao questionário 79 (66,4%) médicos que atuavam em Hospital, e 78 (37,1%) em UPA/SAMU. Cento e vinte e dois participantes (78,7%) se formaram há até 10 anos. Sessenta e nove médicos (43,9%) acertaram o diagnóstico de anafilaxia, e apenas 29 (18,5%) identificaram os sistemas que podem ser acometidos na reaçao anafilática. A adrenalina intramuscular foi referida como primeira opçao de tratamento da anafilaxia por 64 (40,7%), e o glucagon foi escolhido como opçao em pacientes que utilizam β-bloqueadores por 19 (12,1%) dos médicos. A orientaçao quanto aos autoinjetores foi referida por 71 (45,3%) dos médicos.
CONCLUSAO: O nível de conhecimento médico em serviços de urgência e emergência sobre o manejo da anafilaxia é baixo.As diretrizes nao sao seguidas e podem resultar em desfecho desfavorável ao paciente com reaçao anafilática.
Descritores: Anafilaxia, adrenalina, conhecimento, serviços médicos de emergência.
INTRODUÇAO
Anafilaxia é uma reaçao grave de hipersensibilidade sistêmica com risco à vida1. Consiste de uma das mais dramáticas condiçoes clínicas no âmbito das emergências2 e na mais grave das reaçoes observadas na prática clínica do alergista3.
A reaçao anafilática pode ser desencadeada por diversos fatores presentes no ambiente, como medicamentos, alimentos, venenos de insetos, látex e agentes físicos, como o frio e exercício2, tendo apresentado aumento de incidência e prevalência nas últimas décadas4.
O mecanismo clássico da anafilaxia é mediado por anticorpos da classe imunoglobulina E (IgE), após a reexposiçao a um antígeno em indivíduos previamente sensibilizados5. O novo contato entre antígeno e IgE provoca liberaçao repentina de mediadores provenientes da desgranulaçao de mastócitos e basófilos, que causam as reaçoes características deste quadro clínico6. Estes consistem em sinais e sintomas que surgem de minutos a horas após a exposiçao, com envolvimento de pele e mucosas em 80 a 90% das vezes, além de acometimento respiratório em 70% dos casos, do trato gastrointestinal em 30 a 40%, sistema cardiovascular em até 45% e sistema nervoso central em 10 a 15% dos episódios7.
O tratamento emergencial visa estabilizar as funçoes vitais, sendo fundamental a escolha farmacológica correta para reduzir as chances de um desfecho fatal. Neste sentido, a adrenalina é preconizada como a droga de emergência na anafilaxia8, representando um consenso internacional baseado em estudos farmacológicos, observaçoes clínicas e ensaios com animais9. Sua açao a-adrenérgica provoca vasoconstriçao periférica, reduz o eritema, a urticária e o angioedema10, além de efeito β1-adrenérgico, que aumenta a frequência e a contraçao cardíaca, e β2adrenérgico, que provoca broncodilataçao e inibe a liberaçao de mediadores inflamatórios11.
A via intramuscular (IM) é a preferencial, pois alcança níveis séricos mais rápido12, e a adrenalina pode ser reaplicada em cinco e dez minutos após a primeira dose11.
A exceçao ao uso da adrenalina ocorre em pacientes que fazem uso contínuo de β-bloqueadores, onde o glucagon deve ser utilizado6, por nao haver interaçao com estas drogas13, nao perdendo a capacidade de reverter o broncoespasmo e a hipotensao durante a anafilaxia14.
Algumas estratégias devem ser encorajadas após a resoluçao do quadro anafilático para evitar o óbito em uma possível recorrência. Diante disto, a prescriçao de adrenalina autoinjetável é defendida universalmente15, sendo necessário orientar o paciente e familiares quanto a sua administraçao já nas primeiras evidências de anafilaxia, pois a nao utilizaçao ou retardo no uso desta medicaçao pode acarretar em morte10.
A prescriçao do tratamento, conhecimento acerca dos principais aspectos da anafilaxia, e a forma adequada de abordagem devem ser dominadas pelos médicos que atuam em serviços de emergência16. Entretanto, estudos nacionais e internacionais demonstraram que o conhecimento médico referente à terapia farmacológica na anafilaxia é variável.
O objetivo deste estudo foi verificar o conhecimento dos médicos que atuam em serviços de urgência e emergência sobre o diagnóstico e tratamento da anafilaxia.
MÉTODOS
Estudo transversal descritivo por aplicaçao de questionário (Figura 1) aos médicos que trabalham em serviços de atendimento de urgências e emergências.
De acordo com dados do Cadastro Nacional de Estabelecimentos de Saúde (CNES), no mês de outubro de 2015 o município dispunha de 23 hospitais que atendiam a todos os tipos de urgência e emergência, e de 9 Unidades de Pronto Atendimento (UPAs), sendo 8 destas com unidade móvel do Sistema de Atendimento Móvel de Urgência (SAMU).
Foram convidados a participar do estudo os 23 hospitais e a Diretoria de Urgência e Emergência do município de Curitiba, responsável pelo serviço de UPA/SAMU, entre os meses de outubro e novembro de 2015.
A aleatoriedade da amostra foi obtida por meio de sorteios realizados separadamente para cada segmento, utilizando três compartimentos contendo, respectivamente: os locais de pesquisa; os dias da semana de segunda a domingo; e os três turnos de atendimento, sendo: 07h00 às 13h00, 13h00 às 19h00 e 19h00 às 07h00, até que se atingisse o número de médicos a serem convidados.
A coleta dos dados foi realizada entre os meses de abril a setembro/2016, por meio de questionário escrito autoexplicativo, em formato checklist, elaborado com base nas mais recentes diretrizes da Organizaçao Mundial de Alergia (WAO) para o manejo da anafilaxia8.
A amostra a ser pesquisada para cada segmento foi calculada utilizando o software aberto Epi Info, desenvolvido pelo CDC17 (Centers for Disease Control and Prevention) dos Estados Unidos, com base no número de médicos informado pelos locais de pesquisa, prevalência desconhecida de desfecho = 50%, limite de confiança = 95% e EDFF = 1, obtendo-se a amostra de 119 médicos no Grupo "HOSPITAL" e 210 no "UPA/SAMU".
A tabulaçao dos dados foi realizada por meio de formulário e planilha eletrônicos. Para as análises estatísticas utilizou-se o programa Epi Info versao 717. Os dados foram apresentados em distribuiçao de frequência e proporçoes, e utilizou-se o teste do qui-quadrado para identificar as diferenças com valor de p < 0,05.
A pesquisa foi aprovada pelo Comitê de Ética em Pesquisa com Seres Humanos do Setor de Ciências da Saúde da Universidade Federal do Paraná, e o Termo de Consentimento Livre e Esclarecido foi obtido dos participantes.
RESULTADOS
Oito (34,7%) hospitais aceitaram participar, 7 privados e 1 público, e as 9 UPAs/SAMU.
Dos 119 médicos em setores de urgência e emergência dos hospitais, 30 recusaram, 79 (66,4%) preencheram o QE, e 10 foram convidados mais de uma vez. Dos 210 médicos das UPAs, 123 recusaram, 78 (37,1%) preencheram, e 9 foram convidados mais de uma vez.
Os médicos participantes se formaram entre os anos de 1970 e 2016, sendo que 122 (78,7%) tinham tempo de formatura inferior a dez anos, 19 (12,3%) de onze a vinte anos, e 14 (9,1%) formados há mais de vinte anos. A distribuiçao por tempo de formatura foi semelhante em ambos os segmentos (Figura 2). Dois participantes deixaram de identificar o ano em que se formaram, sendo um do Grupo "HOSPITAL", e outro do "UPA/SAMU".
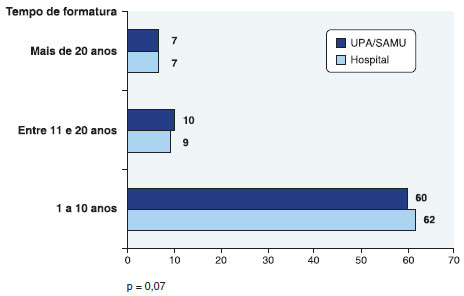
Figura 2 Distribuiçao por tempo de formatura x grupo pesquisado
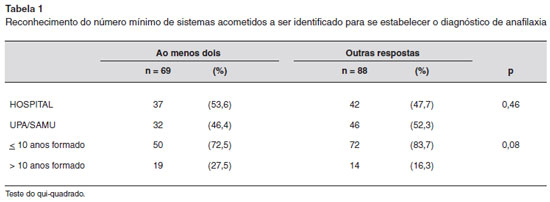
O número mínimo de sistemas acometidos a ser identificado para que se estabeleça o diagnóstico de anafilaxia foi respondido corretamente por 69 (44%) médicos (Tabela 1).
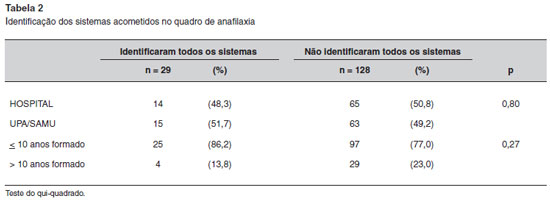
A solicitaçao de identificaçao dos sistemas que podem ser acometidos na reaçao anafilática, 29 (18,5%) médicos assinalaram corretamente as opçoes apresentadas (Tabela 2).
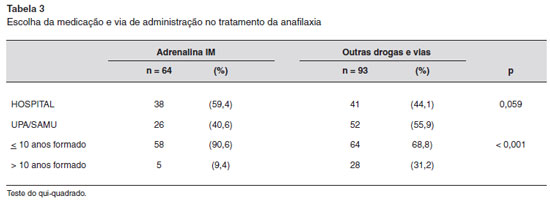
Ao se questionar os participantes sobre "Que medicaçao e via de administraçao você elegeria como de primeira escolha frente à anafilaxia?", a adrenalina intramuscular foi referida como primeira opçao de droga para o tratamento da anafilaxia pela minoria dos médicos e nao houve diferença entre os segmentos (Tabela 3). Observou-se ainda que adrenalina, porém pela via subcutânea, foi escolhida por 30 (38%) nos Hospitais e por 25 (32%) nas UPA/SAMU. Outras alternativas, também incorretas, incluíram corticosteroides ou anti-histamínicos em qualquer via de administraçao, e somaram 11 (13,9%) no segmento "HOSPITAL", e 27 (34,7%) no segmento "UPA/SAMU".
A análise dos dados pelo tempo de formatura verificou que entre os formados há até dez anos, adrenalina IM como primeira escolha para tratamento da anafilaxia foi superior aos formados há mais de dez anos (Tabela 3). Com relaçao aos participantes que referiram a mesma droga pela via subcutânea, estas frequências corresponderam a 31,2% (n = 38) e 48,5% (n = 16), entre os formados há até dez anos e a mais de dez anos, respectivamente. A frequência de respostas de outras drogas, todas incorretas, assinaladas pelos participantes adotando-se a variável "tempo de formatura" foi de 21,3% (n = 26) e 36,3% (n = 12), dos grupos com formaçao de até dez anos e com mais de dez anos, respectivamente.
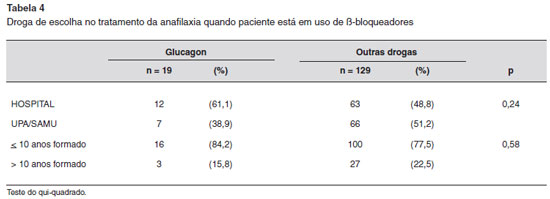
Outra questao abordando a conduta farmacológica, "Caso o paciente use uma droga β-bloqueadora, qual o tratamento de sua escolha?", verificou-se que o uso do glucagon foi assinalado por somente 19 (12,1%) dos participantes, nao sendo diferente entre Hospital e UPA/SAMU ou por tempo de formatura (Tabela 4).
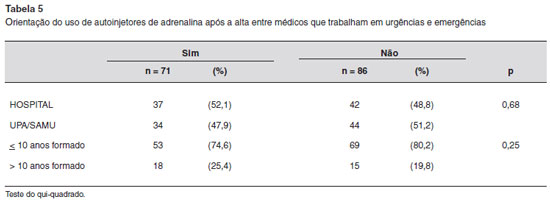
Com relaçao a medidas de prevençao de um desfecho fatal em um provável novo episódio, a recomendaçao quanto ao uso de autoinjetores de adrenalina foi rejeitada por grande parte dos médicos pesquisados. Nao houve diferença de prescriçao dos
Reconhecimento do número mínimo de sistemas acometidos a ser identificado para se estabelecer o diagnóstico de anafilaxia autoinjetores em relaçao aos segmentos, e nem tao pouco quanto ao tempo de formatura (Tabela 5).
DISCUSSAO
Anafilaxia é uma emergência potencialmente fatal, e a base para o sucesso de seu atendimento é a rapidez das açoes18. O diagnóstico rápido e o tratamento adequado representa a diferença entre um desfecho favorável ou nao.
O diagnóstico da anafilaxia é clínico, porém menos da metade dos médicos respondeu corretamente o número mínimo de sistemas acometidos na reaçao anafilática, e menos de um quinto sabe identificar quais sao os sistemas orgânicos envolvidos, evidenciando o baixo nível de conhecimento da doença. Ainda que os médicos do Grupo Hospital tenham apresentado melhor resultado na identificaçao do número de sistemas, os de UPA/ SAMU obtiveram desempenho ligeiramente superior quanto à identificaçao nominal destes sistemas, o que nao colocou nenhum grupo em vantagem neste sentido.
A análise relativa à distribuiçao por tempo de formatura mostrou que os médicos formados há mais de 10 anos foram os que mais acertaram o número mínimo de sistemas. Contudo, ao identificar quais os sistemas passíveis de serem acometidos, o percentual de acertos dos médicos com menos de 10 anos de formaçao foi maior. Nenhum dos grupos referentes ao tempo de formatura se destacou como melhor conhecedor de aspectos essenciais ao reconhecimento da anafilaxia.
A conduta farmacológica de maior importância para a estabilizaçao do paciente é a administraçao da adrenalina intramuscular. Isto é devido à capacidade desta droga de propiciar efeito imediato e suficiente para evitar um desfecho desfavorável ao paciente, nao tendo sido descrita contraindicaçao absoluta para sua administraçao15. A via intramuscular é a indicada por ser de fácil acesso, rápida absorçao e a que minimiza os efeitos adversos19.
Em relaçao ao conhecimento sobre a terapêutica da anafilaxia, menos da metade dos médicos escolhem a adrenalina IM como a primeira opçao. Este resultado foi mais favorável do que o encontrado em estudo multicêntrico realizado em países ibero-americanos20, que apresentou menos de um quarto de uso de adrenalina IM por médicos nao especialistas em alergia e imunologia. Outros estudos com profissionais brasileiros mostraram que 32% dos médicos pesquisados em Maceió-AL19, e 6% dos pesquisados em Petrópolis-RJ12, ambos grupos de nao especialistas, referiram a opçao pela adrenalina IM.
Entretanto, os participantes desta pesquisa obtiveram percentual de acerto inferior ao encontrado em médicos nas mesmas condiçoes em Singapura (85,1%)21, Estados Unidos (66,9%)22, Reino Unido (45% e 74% em 2002 e 2013, respectivamente)23, e India (47%) em estudantes24.
A elevada frequência de opçao pela adrenalina subcutânea pelo grupo com tempo de formaçao superior a dez anos (48,5%) pode sugerir que esta via já tenha sido defendida como a mais viável no passado, mas nao nos dias de hoje, e a atualizaçao das práticas deve ser incentivada.
Outro aspecto verificado se referiu ao glucagon, que consiste na opçao medicamentosa preconizada em pacientes em uso contínuo de β-bloqueadores, visto que estes apresentam baixa resposta à adrenalina16. De forma alarmante, observou-se que apenas 12% dos participantes deste estudo elegeriam este medicamento em pacientes nestas condiçoes, percentual que, embora muito baixo, ainda se apresentou superior ao encontrado em Maceió19, com 10,3%, e de Petrópolis12, em que apenas 2% dos médicos responderam esta alternativa.
As duas drogas mais referidas como prováveis substitutas da adrenalina em caso de paciente em uso de β-bloqueadores foram a noradrenalina e a atropina. A primeira, embora interaja muito bem com os receptores a-adrenérgicos, proporcionando efeito vasopressor, bem como também apresente efeito inotrópico positivo25, estimula de forma muito superficial os receptores β-2, o que por si só deixaria a desejar quanto à açao broncodilatadora e de reduçao dos mediadores inflamatórios. Além disto, está sujeita à baixa resposta, da mesma forma que a adrenalina. Em contrapartida, a atropina tem se mostrado eficiente na bradicardia, mas com pouco efeito na hipotensao26, o que também a coloca em posiçao menos efetiva do que o glucagon.
Desta forma, a evidente falta de conhecimento da maioria dos participantes sobre a utilizaçao do glucagon pode induzi-los a insistir na administraçao de drogas que nao demonstraram a mesma capacidade de evitar o desfecho fatal da anafilaxia em usuários de β-bloqueadores.
O tratamento da anafilaxia vai além da conduta emergencial, embora esta seja prioritária. Uma tecnologia que funciona como aliada do paciente em risco contínuo se refere aos autoinjetores de adrenalina. Tais dispositivos devem ser incentivados em virtude da associaçao entre o retardo na administraçao de adrenalina e a maior parte dos óbitos por anafilaxia, bem como das comprovaçoes de que os benefícios de seu uso superam os riscos significativamente4.
Verificou-se neste estudo que menos da metade dos médicos de ambos os grupos, com pequena variaçao entre eles (46,8% no "HOSPITAL" e 43,6% no "UPA/SAMU"), referiram orientar o paciente quanto ao uso destes autoinjetores na alta hospitalar. Embora a frequência de médicos que referiram a prescriçao destes tenha sido baixa, este percentual ainda foi superior ao encontrado na Turquia27, onde 39,2% dos médicos de atençao primária pesquisados afirmaram que prescreveriam autoinjetores, e nos Estados Unidos28, em que apenas 8,8% e 16,3%, de médicos antes e semanas após receberem treinamento afirmaram prescrever adrenalina autoinjetável. Embora estes dispositivos consistam em uma tecnologia recente, os médicos formados há mais de dez anos apresentaram melhor conhecimento quanto à necessidade de orientaçao de seu uso. Apesar de menos da metade dos médicos orientarem o uso deste recurso, é possível que este número fosse maior se estes dispositivos estivessem disponíveis no mercado brasileiro.
É importante ressaltar que mesmo que as diretrizes internacionais recomendem o porte da adrenalina autoinjetável em pacientes em risco de anafilaxia fatal e sua utilizaçao logo após o reconhecimento dos primeiros sinais desta2, a indisponibilidade da adrenalina autoinjetável no mercado interno da maioria dos países, incluindo o Brasil, bem como seu elevado custo, sao fatores que possivelmente estejam dificultando o uso deste dispositivo15.
Embora a limitaçao deste estudo tenha sido o número de participantes inferior ao estabelecido no cálculo amostral, em decorrência do elevado percentual de recusa dos profissionais convidados, o nível de conhecimento médico em serviços de urgência e emergência sobre o manejo da anafilaxia é baixo. As diretrizes nao sao seguidas e podem resultar em desfecho desfavorável ao paciente com reaçao anafilática.
AGRADECIMENTOS
Agradecemos ao CNPq pelas bolsas de iniciaçao científica para os alunos de graduaçao em medicina da Universidade Federal do Paraná.
REFERENCIAS
1. Johansson SGO, Bieber T, Dahl R, Friedmann PS, Lanier BQ, Lockey RF, et al. Revised nomenclature for allergy for global use: Report of the Nomenclature Review Committee of the World Allergy Organization. J Allergy Clin Immunol. 2004;113:832-6.
2. Bernd LAG, Sá AB, Watanabe AS, Castro APM, Solé D, Castro FM, et al. Guia prático para o manejo da anafilaxia-2012. Rev bras alerg imunopatol. 2012;35:53-70.
3. Bernd, LA, Fleig FM, Alves MB, Bertozzo R, Coelho M, Correia J. Anafilaxia no Brasil: levantamento da ASBAI. Rev bras alergia imunopatol. 2010;33:190-8.
4. Ben-Shoshan M, Clarke AE. Anaphylaxis: past, present and future. Allergy. 2011;66:1-14.
5. Magaña MJE, Vargas MA, Escalon JE, Alcon AM, del Río Navarro BE, Sienra Monge JJL. Anafilaxia y choque anafiláctico. Rev Alergia Mex. 2007;54:34-40.
6. Rosic M, Parodi O, Jakovljevic V, Colic M, Zivkovic V, Jokovic V, et al. Glucagon effects on 3H-histamine uptake by the isolated guineapig heart during anaphylaxis. BioMed research intern. 2014:1-12.
7. Pastorino AC, Rizzo MC, Rubini N, Di Gesu RW, Di Gesu GMS, Rosário Filho N, et al. Anafilaxia: diagnóstico. Rev Assoc Med Bras. 2013;59:7-13.
8. Simons FE, Ebisawa M, Sanchez-Borges M, Thong BY. Worm M, Tanno LK, et al. Update of the evidence base: World Allergy Organization anaphylaxis guidelines. World Allergy Organ J. 2015;8:32.
9. Kemp SF, Lockey RF, Simons FER. Epinephrine: the drug of choice for anaphylaxis - a statement of the World Allergy Organization. World Allergy Organ J. 2008;1:S18-S26.
10. Quadros-Coelho MA, Coelho-Filho RM, Coelho MA, Alencar GG, Marques PQ, Solé D. Reaçoes anafiláticas em serviço de urgência: tratamento farmacológico em 61 pacientes. Rev bras alerg imunopatol. 2010;33:199-202.
11. Associaçao Brasileira de Alergia e Imunopatologia e Sociedade Brasileira de Anestesiologia. Anafilaxia: tratamento. Projeto Diretrizes. 2011.
12. Fonseca CSBM, Moraes IC, Contin IN, Maeda LH, Uehara MK, Almeida MEC, et al. Anafilaxia: conhecimento médico sobre o manejo em anafilaxia: estudo em urgentistas na cidade de Petrópolis-RJ. Rev bras alerg imunopatol. 2009;32:9-12.
13. Prado E, Da Silva MJB. Anafilaxia e reaçoes alérgicas. J Pediatr. 1999;75:259-67.
14. Lieberman P, Nicklas RA, Oppenheimer J, Kemp SF, Lang, DM, Bernstein DI, et al. The diagnosis and management of anaphylaxis practice parameter: update. Journal of Allergy and Clinical Immunology. 2010;126:477-80.
15. Pawankar R, Canonica GW, Holgate ST, Lockey RF. World Allergy Organization (WAO) white book on allergy. Wisconsin: World Allergy Organization. DIsponível em: http://www.worldallergy. org/UserFiles/ file/WAO-White-Book-on-Allergy web. pdf. 2011.
16. Tallo FS, Graff S, Vendrame LS, Delascio L, Lopes AC. Anafilaxia: reconhecimento e abordagem. Uma revisao para o clínico. Rev Bras Clin Med. 2012;10:329-33.
17. EPI InfoTM 7 [internet]. Version 7.1.5. Atlanta: Centers for Disease Control and Prevention; 2015. Disponível em: <http://www.cdc.gov/ epiinfo>.
18. Bernd, LAG, Solé D, Pastorino AC, do Prado EA, Castro FFM, Rizzo MCV, et al. Anafilaxia: guia prático para o manejo. Rev bras alerg imunopatol. 2006;29:283-91.
19. Santos TP, Almeida, GRF, Lins LC, Moreira IFM. Atendimento a pacientes com anafilaxia: conhecendo as principais condutas médicas nos setores de urgência e emergência dos hospitais da cidade de Maceió, Alagoas. Braz J Allergy Immunol. 2014;2:231-4.
20. Sole D, Ivancevich JC, Borges MS, Coelho MA, Rosario NA, Ardusso LRF, et al. Anaphylaxis in Latin America: a report of the online Latin American survey on anaphylaxis (OLASA). Clinics. 2011;66:943-7.
21. Ibrahim I, Chew BL, Zaw WW, Van Bever HP. Knowledge of anaphylaxis among Emergency Department staff. Asia Pacific Allergy. 2014;4:164-71.
22. Grossman SL, Baumann BM, Garcia Peña BM, Marc YRL, Greenberg B, Hernandez-Trujillo VP. Anaphylaxis knowledge and practice preferences of pediatric emergency medicine physicians: a national survey. J Pediatr. 2013;163:841-6.
23. Plumb B, Bright P, Gompels MM, Unsworth DJ. Correct recognition and management of anaphylaxis: not much change over a decade. Postgrad Med J. 2015;91:3-7.
24. Drupad HS, Nagabushan H. Level of knowledge about anaphylaxis and its management among health care providers. Indian J Crit Care Med. 2015;19:412-5.
25. Da Fonseca JCL. Drogas vasoativas - Uso racional. Rev Soc Cardiol RJ. 2001;14:49-53.
26. Junior PL, de Oliveira FR, Sarti W. Anafilaxia e reaçoes anafilactoides. Medicina (Ribeirao Preto. Online). 2003;36:399-403.
27. Erkoçoğlu M, Civelek E, Azkur D, Özcan C, Öztürk K, Kaya, A, et al. Knowledge and attitudes of primary care physicians regarding food allergy and anaphylaxis in Turkey. Allergol immunopathol. 2013;41:292-7.
28. Jongco AM, Bina S, Sporter RJ, Cavuoto Petrizzo MA, Kaplan B, Kline M, et al. A simple allergist-led intervention improves resident training in anaphylaxis. J Allergy. 2016:1-7.