Número Atual: Abril-Junho 2017 - Volume 1 - Número 2
- Imprimir
- Indicar
- Estatísticas
- (0)
Comentários - Como Citar
- Download da Citação
- Artigos Relacionados
-
Outros dos
Autores
Artigo Original
Urticária crônica exacerbada por anti-inflamatórios não esteroidais e resposta aos antileucotrienos
Nonsteroidal anti-inflammatory drug-exacerbated chronic urticaria and response to antileukotrienes
Mariele Morandi Lopes; Pâmela Diogo-Salles; Paula Dantas; Jorge Kalil; Antonio Abílio Motta; Rosana Câmara Agondi
DOI: 10.5935/2526-5393.20170025
Serviço de Imunologia Clínica e Alergia do Hospital das Clínicas, Faculdade de Medicina da Universidade de Sao Paulo, Sao Paulo, SP
Endereço para correspondência:
Rosana Câmara
Agondi E-mail: ragondi@gmail.com
Submetido em: 14/04/2017
Aceito em: 29/04/2017.
Nao foram declarados conflitos de interesse associados à publicaçao deste artigo.
RESUMO
INTRODUÇAO: Pacientes com urticária crônica espontânea (UCE) frequentemente exacerbam com o uso de anti-inflamatórios nao esteroidais (AINEs), que sao medicamentos que inibem a ciclooxigenase 1 (COX-1) e levam a um desvio para produçao de leucotrienos. Os antileucotrienos seriam uma opçao terapêutica para aqueles que nao respondam aos anti-histamínicos (AH1).
OBJETIVO: O objetivo deste estudo foi avaliar a eficácia dos antileucotrienos nos pacientes com UCE exacerbada ou nao pelos AINEs que nao responderam apenas aos AH1.
MÉTODO: Estudo retrospectivo com análise de prontuários eletrônicos de pacientes com UCE em seguimento ambulatorial. Todos os pacientes foram interrogados sobre a história de exacerbaçao ou nao da UCE por AINEs. Além dos AH1, o montelucaste foi introduzido para todos os pacientes, em algum momento do acompanhamento. Foram avaliadas a resposta ao antileucotrieno e a presença da associaçao desta resposta à história de exacerbaçao com AINE.
RESULTADOS: Sessenta e dois pacientes participaram do estudo. A média de idade foi de 48,4 anos, sendo 82,3% do sexo feminino. Destes, 35 pacientes (56,5%) referiam piora da urticária com uso de AINEs, e, destes, 77,1% responderam ao antileucotrieno associado ao AH1. Dentre os 27 pacientes que nao apresentavam UCE exacerbada por AINE, 48,1% obtiveram boa resposta ao uso de antileucotrieno associado ao AH1.
CONCLUSAO: A resposta ao antileucotrieno foi superior e estatisticamente significante (p = 0,031) no grupo de pacientes com UCE exacerbada por AINE. Portanto, a associaçao dos antileucotrienos aos AH1 seria uma opçao eficaz e segura, sendo que essa associaçao se torna ainda mais relevante em pacientes que UC exacerbada por AINEs.
Descritores: Urticária, anti-inflamatórios nao esteroidais, antileucotrieno.
INTRODUÇAO
A urticária crônica espontânea (UCE) refere-se a urticária em que o aparecimento das lesoes nao é desencadeado por fatores consistentes ou identificáveis e exclui as urticárias físicas1.
Para o tratamento da urticária crônica, as diretrizes internacionais2 recomendam uma sequência de três níveis, começando com uma dose licenciada de um anti-histamínico de segunda geraçao. Se há uma resposta terapêutica insuficiente, a dosagem deste AH1 de segunda geraçao deve ser aumentada até quatro vezes. Quando os pacientes sao refratários aos anti-histamínicos, os medicamentos omalizumabe, ciclosporina A ou montelucaste sao as opçoes terapêuticas recomendadas (terceiro nível)2.
Os anti-histamínicos de segunda geraçao sao considerados medicamentos de primeira linha no tratamento da urticária crônica; entretanto, os AH1 sao eficazes em apenas 45 a 50% dos pacientes. Postulou-se, portanto, que outros mediadores além da histamina, tais como as cininas, prostaglandinas e leucotrienos, possam ser responsáveis por alguns dos sintomas de urticária que nao sao controlados apenas por anti-histamínicos3. Os pacientes refratários ao tratamento com AH1 necessitam da adiçao ou substituiçao por agentes alternativos4.
Os leucotrienos, como as prostaglandinas, sao metabólitos do ácido araquidônico, que é um ácido graxo poli-insaturado de 20 carbonos, amplamente distribuído nas membranas celulares. A fosfolipase A2, uma família heterogênea de enzimas que cliva o ácido graxo dos fosfolipides, libera ácido araquidônico (AA) dos fosfolipides da membrana celular. Sob certas circunstâncias, o AA livre é usado para síntese de leucotrienos, sob açao da enzima 5-lipooxigenase e da proteína ativadora da 5-lipo-oxigenase. Diferentemente da histamina, que é sintetizada e estocada em grânulos para uma liberaçao rápida pelas células ativadas, os LTs sao sintetizados após ativacao e, entao, liberados. As reaçoes cutâneas desencadeadas por AINEs estao associadas com a inibiçao da COX-1, mas nao COX-2, e sao caracterizadas por uma superproduçao de cisteinil-leucotrienos (LTs-Cys). Estudos demonstram que estes LTs-Cys sao os principais mediadores da urticária induzida por aspirina5-8.
Os antagonistas do receptor de leucotrieno (LTRA) sao um grupo de medicamentos bem estudados no tratamento da UC, no entanto, eles nao sao agentes alternativos e a recomendaçao é que sejam acrescentados ao tratamento com anti-histamínicos, quando necessário9.
Cerca de 40% dos pacientes com UCE apresentam exacerbaçao do quadro após uso AINEs e, portanto, a adiçao de antileucotrienos ao AH1 nos pacientes com UCE exacerbada por AINE poderia ser uma opçao terapêutica, conforme avaliado em vários estudos10-12.
O presente estudo teve por objetivos avaliar a eficácia dos antileucotrienos nos pacientes com UCE que nao responderam apenas aos AH1 e, posteriormente, comparar esta resposta ou ausência dela à história de UCE exacerbada ou nao por AINEs.
MÉTODOS
A partir da casuística de pacientes com diagnóstico urticária crônica espontânea (UCE), conforme consenso internacional de urticária de 20142, pacientes de ambos sexos, com idade igual ou superior a 18 anos, em acompanhamento no ambulatório de urticária crônica do Serviço de Imunologia Clínica e Alergia do HC-FMUSP foram selecionados. Trata-se de um estudo clínico aberto com base de dados retrospectiva para avaliar a resposta terapêutica adicional de montelucaste ao AH1, em que foram incluídos 72 pacientes. Para este estudo, os pacientes deveriam estar em acompanhamento médico por mais de 6 meses. Pacientes com hipótese diagnóstica de urticária induzida ou urticária vasculite foram excluídos.
Todos os pacientes haviam sido interrogados quanto ao uso de AINEs e sobre a história de exacerbaçao ou nao da UCE com estes medicamentos. Os pacientes que nao sabiam referir o uso de AINE ou que nao sabiam referir se havia ou nao exacerbaçao da UCE com AINEs foram excluídos.
Todos os pacientes estavam em uso de antihistamínicos de segunda geraçao preferencialmente e/ou de anti-histamínicos de primeira geraçao, quando nao apresentavam resposta ao AH1 de 2ª geraçao. O medicamento antileucotrieno, montelucaste, foi introduzido em algum momento do tratamento do paciente com UCE, no período de revisao dos prontuários (anos de 2014 a 2016).
Os pacientes haviam sido interrogados sobre a melhora ou nao dos sintomas clínicos após a introduçao do antileucotrieno. Esta avaliaçao incluía frequência dos sintomas, necessidade de pronto-socorro ou consulta extra ou adiçao de outro medicamento para controle da doença. O fluxograma do estudo encontrase demonstrado na Figura 1, onde se demonstra o plano de análise dos pacientes com UCE com o desfecho de resposta ao antileucotrieno.
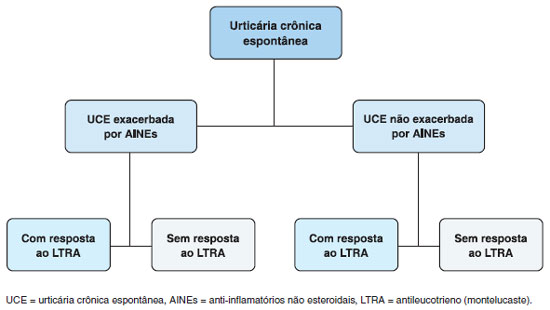
Figura 1 Classificaçao dos pacientes com UCE conforme história de exacerbaçao ou nao com AINEs e conforme resposta ou nao ao montelucaste
A utilizaçao de outros medicamentos concomitantes para o controle da UCE também foram verificados e incluíam ranitidina, dapsona, hidroxicloroquina, ciclosporina e corticoide oral.
RESULTADOS
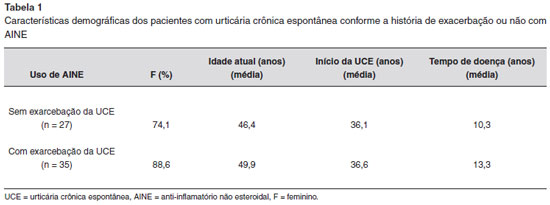
Sessenta e dois pacientes participaram do estudo. A média de idade do grupo era de 46,2 anos, com idade de início da UCE aos 35,9 anos e tempo de doença de 10,3 anos. Destes, 35 pacientes (56,5%) referiam piora da urticária com uso de AINEs. As características dos pacientes com UCE conforme a história de exacerbaçao ou nao com AINEs está demonstrada na Tabela 1.
Mais de 90% dos pacientes estavam em uso de AH1 de 2ª geraçao, loratadina, entretanto, o uso de AH1 de 1ª geraçao ainda era elevado, 61% dos pacientes usavam este medicamento. Isto se deve a dificuldade de prescriçao de outros AH1 de 2ª geraçao por se tratar de um hospital público. Os pacientes sem história de UCE exacerbada por AINEs utilizavam AH1 1ª geraçao em uma frequência maior (67%) que aqueles pacientes que apresentavam piora com AINEs (57%), porém, sem diferença estatística entre eles (p = 0,59).
Todos os pacientes haviam feito uso de montelucaste em algum momento da avaliaçao clínica ou ainda estavam em uso. Este estudo mostrou que quando o montelucaste foi associado ao AH1, os pacientes com UCE exacerbada por AINE apresentaram uma melhor resposta clínica (27 pacientes, 77,1%), quando comparados aos pacientes com UCE sem exacerbaçao com AINE (13 pacientes, 48,1%), com significância estatística (p = 0,031). Na Figura 2 podemos observar os dois grupos (UCE exacerbada ou nao por AINE) e a resposta ao montelucaste.
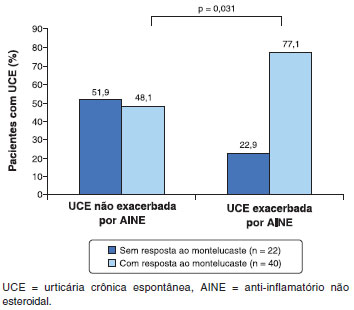
Figura 2 Avaliaçao da resposta ao montelucaste nos pacientes com UC conforme a história de exacerbaçao ou nao com AINE
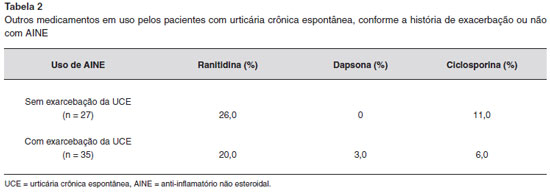
Foi analisada também a necessidade de outras medicaçoes como alternativas para o tratamento dos pacientes com urticária crônica refratária aos AH1. Verificou-se que no grupo com UCE sem exacerbaçao com AINEs, 26% dos pacientes haviam utilizado ou estavam em uso ranitidina (AH2), e 11% ciclosporina; e no grupo de pacientes com UCE exacerbada por AINEs, 20% dos pacientes haviam utilizado ou estavam em uso de AH2, 3% dapsona, e 6% ciclosporina. Estes resultados nao apresentavam diferenças estatísticas entre eles (p > 0,05), e estao demonstrados na Tabela 2.
DISCUSSAO
O presente estudo analisou 62 pacientes com UCE, que foram classificados conforme a história de exacerbaçao ou nao por AINEs: pacientes com UCE exacerbada por AINEs e pacientes com UCE nao exacerbada por AINEs. O montelucaste foi adicionado à terapia com AH1 em algum momento durante o tratamento para todos os pacientes. Quarenta pacientes (65%) responderam a essa associaçao, e essa opçao se torna ainda mais relevante naqueles pacientes que exacerbavam o quadro da UCE com o uso de AINEs (77,1%; p = 0,031).
A terapia combinada de anti-histamínico com LTRA parece ser benéfica de acordo com a maioria dos estudos13-15.Wan KS15 avaliou a resposta da associaçao do LTRA ao AH1 através de um escore de atividade de doença durante 7 dias (UAS7) (variaçao 0 a 42, sendo 0, controlado e 42, totalmente nao controlado). O autor observou que 53,3% dos pacientes com esta associaçao apresentaram uma reduçao de 25% ou mais do escore inicial de UAS7.
O montelucaste é um antagonista seletivo de receptores de cisteinil-leucotrienos tipo I (CYsLT1R). Estes receptores reconhecem LTD4 e LTC4/LTE4 expressos na membrana plasmática de células estruturais (epitélio, fibroblastos, músculo liso) e inflamatórias (neutrófilos, monocócitos/macrófagos, mastócitos, basófilos, células dendríticas e linfócitos). Após a ativaçao dos receptores por leucotrienos, há o recrutamento e a ativaçao de células inflamatórias e aumento da permeabilidade vascular. O montelucaste efetivamente antagoniza as atividades pró-inflamatórias dos cisteinil-leucotrienos, porém, outras atividades anti-inflamatórias secundárias nao relacionadas ao antagonismo convencional dos receptores de CYsLT1R, como a inibiçao da adesao do eosinófilos ao endotélio vascular, sao descritas. Os antileucotrienos parecem ser bem tolerados, com poucos efeitos colaterais16,17.
Embora os AH1 de segunda geraçao sejam a primeira opçao de tratamento para pacientes com UCE, cerca de 40-50% nao respondem adequadamente à terapia única com esses medicamentos5. A associaçao dos antileucotrienos aos AH1 seria uma opçao eficaz e segura para os pacientes com UC que apresentem resposta inadequada aos antihistamínicos isolados18.
A urticária crônica exacerbada por AINEs é uma reaçao cutânea desencadeadas por AINEs que apresente atividade inibitória de ciclooxigenase 1 (COX-1). Nos pacientes com UCE exacerbada por AINEs, esta inibiçao da enzima COX-1 leva à liberaçao de cisteinil-leucotrienos por células inflamatórias. Um mecanismo que poderia desencadear a ativaçao de células inflamatórias seria a inibiçao da síntese de prostaglandina E2 (PgE2). A PgE2 estabiliza os mastócitos e, portanto, a diminuiçao abrupta nos níveis de PgE2, que ocorre com a inibiçao de COX-1 pelos AINEs, poderia levar a liberaçao de mediadores de células inflamatórias e desenvolvimento de sintomas em indivíduos suscetíveis19.
A ingesta de AINEs inibidores de COX-1 podem resultar em agudizacao da urticária crônica com ou sem angioedema associado. Esta reaçao de hipersensibilidade nao-imunológica é reportada por 12 a 40% dos pacientes com UC. Estas reaçoes cutâneas se desenvolvem entre 30 minutos e 6 horas após a ingesta do AINE, e podem persistir por até 24 a 48 horas. Estes pacientes, quando comparados àqueles com UC sem sensibilidade aos AINEs, apresentam uma duraçao mais prolongada da UC, maior frequência de angioedema e de doença atópica20.
Neste estudo, os pacientes com UCE exacerbada por AINEs apresentavam tempo de doença maior (13,3 anos) do que os pacientes com UCE nao exacerbada por AINEs (10,3 anos), além de menor necessidade de outras opçoes terapêuticas (AH1 de 1ª geraçao, ranitidina e ciclosporina) para controle da urticária crônica, porém, sem diferença estatística entre eles.
Concluindo, os resultados desse estudo reforçam o potencial papel dos leucotrienos na urticária crônica exacerbada por AINEs, uma vez que os pacientes com UCE exacerbada por AINEs demonstraram melhor resposta à associaçao do montelucaste ao AH1 para o controle da doença. Portanto, dentre as várias opçoes para o tratamento da UCE refratária ao AH1, o montelucaste seria uma opcao segura e eficaz, especificamente para aqueles pacientes com UCE exacerbada por AINEs.
REFERENCIAS
1. Zuberbier T, Asero R, Bindslev-Jensen C, Canonica GW, Church MK, Giménez-Arnau A, et al. EAACI/GA(2)LEN/EDF/WAO guideline: definition, classification and diagnosis of urticaria. Allergy. 2009;64:1417-26.
2. Zuberbier T, Aberer W, Asero R, Bindslev-Jensen C, Brzoza Z, Canonica GW, et al. The EAACI/GA(2) LEN/EDF/WAO Guideline for the definition, classification, diagnosis, and management of urticaria: the 2013 revision and update. Allergy. 2014;69:868-87.
3. Pacor ML, Di Lorenzo G, Corrocher R. Efficacy of leukotriene receptor antagonist in chronic urticaria. A double-blind, placebocontrolled comparison of treatment with montelukast and cetirizine in patients with chronic urticaria with intolerance to food additive and/or acetylsalicylic acid. Clin Exp Allerg. 2001;31:1607-14.
4. Kaplan AP. Treatment of chronic spontaneous urticaria. Allergy Asthma Immunol Res. 2012;4:326-31.
5. Smith LJ. Leukotrienes in asthma. Arch Intern Med. 1996;156:2181-9. 6. Mastalerz L, Setkowicz M, Szczeklik A. Mechanism of chronic urticaria exacerbation by aspirin. Curr Allergy Asthma Rep. 2005;5:277-83.
7. Singh RK, Gupta S, Dastidar S, Ray A. Cysteinyl leukotrienes and their receptors: molecular and functional characteristics. Pharmacology. 2010;85:336-49.
8. Capra V, Thompson MD, Sala A, Cole DE, Folco G, Rovati GE. Cysteinyl-leukotrienes and their receptors in asthma and other inflammatory diseases: critical update and emerging trends. Med Res Rev. 2007;27:469-527.
9. Di Lorenzo G, D'Alcamo A, Rizzo M, et al. Leukotriene receptor antagonists in monotherapy or in combination with antihistamines in the treatment of chronic urticaria: a systematic review. Journal of Asthma and Allergy. 2009;2:9-16.
10. Kowaslki ML, Asero R, Bavbek S, Blanca M, Blanca-Lopez N, Bochenek G, et al. Classification and practical approach to the diagnosis and management of hypersensitivity to nonsteroidal anti-inflammatory drugs. Allergy. 2013;68:1219-32.
11. Kosnik M, Tjasa Subic T. Add-on montelukast in antihistamineresistant chronic idiopathic urticaria. Respiratory Medicine. 2011;105(Suppl 1):S84-8.
12. Erbagci Z. The leukotriene receptor antagonist montelukast in the treatment of chronic idiopathic urticaria: a single-blind, placebocontrolled, crossover clinical study. J Allergy Clin Immunol. 2002;110:484-8.
13. Nettis E, Colanardi MC, Paradiso MT, Ferrannini A. Desloratadine in combination with montelukast in the treatment of chronic urticaria: a randomized, double-blind, placebo-controlled study. Clin Exp Allergy. 2004;34:140-7.
14. Bagenstose SE, Levin L, Bernstein JA. The addition of zafirlukast to cetirizine improves the treatment of chronic urticaria in patients with positive autologous serum skin test results. J Allergy Clin Immunol. 2004;113:134-40.
15. Wan KS. Efficacy of leukotriene receptor antagonist with an anti-H1 receptor antagonist for treatment of chronic idiopathic urticaria. J Dermatol Treat. 2009;20:194-7.
16. Tintinger GR, Feldman C, Theron AJ, Anderson R. Montelukast: more than a cysteinyl leukotriene receptor antagonist? Scientific World Journal. 2010;10:2403-13.
17. de Silva NL, Damayanthi H, Rajapakse AC, Rodrigo C, Rajapakse S. Leukotriene receptor antagonists for chronic urticaria: a systematic review. Allergy, Asthma Clin Immunol. 2014,10:24.
18. Vestergaard C, Toubi E, Maurer M, Triggiani M, Ballmer-Weber B, Marsland A, et al. Treatment of chronic spontaneous urticaria with an inadequade response to H1-antihistamines: an expert opinion. Eur J Dermatol. 2017;27:10-9.
19. Kowalski ML, Woessner K, Sanak M. Approaches to the diagnosis and management of patients with a history of nonsteroidal antiinflammatory drug-related urticaria and angioedema. J Allergy Clin Immunol. 2015;136:245-51.
20. Walters KM, Woessner KM. An overview of nonsteroidal antiinflammatory drug reactions. Immunol Allergy Clin N Am. 2016;36:625-41.