Número Atual: Janeiro-Março 2022 - Volume 6 - Número 1
- Imprimir
- Indicar
- Estatísticas
- (0)
Comentários - Como Citar
- Download da Citação
- Artigos Relacionados
-
Outros dos
Autores
Artigo de Revisão
Poluição do ar e saúde respiratória
Air pollution and respiratory health
Faradiba Sarquis Serpa1; Valderio Anselmo Reisen2; Eliana Zandonade3; Higor Cotta Aranda3; Dirceu Solé4
DOI: 10.5935/2526-5393.20220008
1. Escola Superior de Ciências da Santa Casa de Misericórdia de Vitória - Vitória, ES, Brasil. Associação Brasileira de Alergia e Imunologia, ASBAI, Diretora de Políticas de Saúde - São Paulo, SP, Brasil
2. Universidade Federal do Espírito Santo, UFES, Programa de Pós-graduação em Engenharia Ambiental - Vitória, ES, Brasil
3. Universidade Federal do Espírito Santo, UFES, Programa de Pós-graduação em Saúde Coletiva - Vitória, ES, Brasil
4. Escola Paulista de Medicina - Universidade Federal de São Paulo, Disciplina de Alergia, Imunologia Clínica e Reumatologia, Departamento de Pediatria - São Paulo, SP, Brasil. ASBAI, Diretor de Pesquisa - São Paulo, SP, Brasil. Sociedade Brasileira de Pediatria, SBP, Diretor Científico - São Paulo, SP, Brasil
Endereço para correspondência:
Faradiba Sarquis Serpa
E-mail: faradibasarquis@uol.com.br
Submetido em: 12/10/2021
Aceito em: 18/12/2021
Não foram declarados conflitos de interesse associados à publicação deste artigo.
RESUMO
O aumento da prevalência de doenças respiratórias crônicas coincide com o da exposição aos poluentes atmosféricos pelo crescente processo de industrialização, aumento do tráfego veicular e migração da população para áreas urbanas. A poluição do ar é uma mistura complexa de poluentes e outros compostos químicos tóxicos e não tóxicos, e o efeito na saúde pode derivar dessa mistura e da interação com parâmetros meteorológicos. Apesar disso, busca-se estabelecer o papel de um poluente específico em separado e consideram-se os parâmetros meteorológicos como fatores de confusão. Há evidências de que a exposição aos poluentes contribui para maior morbidade e mortalidade por doenças respiratórias, especialmente nas crianças, mesmo em concentrações dentro dos padrões estabelecidos pela legislação. Identificar os efeitos dos poluentes no sistema respiratório, isoladamente e em associação, é um desafio, e os estudos têm limitações devido à variabilidade de resposta individual, a presença de doenças pré-existentes, aos fatores socioeconômicos, às exposições a poluentes intradomiciliares, ocupacionais e ao tabaco. A maioria das evidências sobre o efeito dos poluentes no sistema respiratório de crianças deriva de estudos que incluem desfechos de função pulmonar. Entretanto, esses estudos têm diferenças quanto ao desenho, ao método de avaliação de exposição aos poluentes, às medidas de função pulmonar, às covariáveis consideradas como capazes de alterar a resposta aos poluentes e aos tipos de modelos utilizados na análise dos dados. Considerar todas essas diferenças é fundamental na interpretação e comparação dos resultados dessas pesquisas com os dados já existentes na literatura.
Descritores: Poluição do ar; doenças respiratórias; material particulado; poluentes atmosféricos; criança.
INTRODUÇÃO
O crescimento econômico e industrial ocorrido nas últimas décadas ocasionou aumento expressivo nas emissões de poluentes atmosféricos, e a qualidade do ar tornou-se um problema de saúde pública. A tendência de migração da população para o ambiente urbano aumentou a exposição aos poluentes atmosféricos, o que contribuiu para maior morbidade e mortalidade por causas relacionadas a essa exposição como, por exemplo, as doenças respiratórias1-5. Esses desfechos são descritos principalmente em crianças, idosos e portadores de doenças crônicas. As crianças são mais vulneráveis aos efeitos da poluição atmosférica devido a características anatômicas das vias respiratórias, a imaturidade do sistema imunológico e a maior exposição por permanecer muito tempo ao ar livre4,6.
Nas últimas décadas houve aumento expressivo na prevalência de doenças respiratórias crônicas como asma e rinite alérgica, o que coincide com o crescente processo de industrialização, o aumento do tráfego veicular e a migração para as áreas urbanas, principalmente nos países ocidentais3-5,7,8. Paralelo a isso, e, frente à problemática do aquecimento global, surgiram evidências sobre a influência da temperatura em desfechos relacionados à saúde como, por exemplo, hospitalizações e visitas à emergência por doenças respiratórias, incluindo asma9,10.
Nesse contexto, diversos estudos têm relacionado não só a poluição do ar, mas também outros fatores ambientais como, por exemplo, a exposição a aeroalérgenos e ao aumento da temperatura, à maior morbidade e mortalidade por doenças respiratórias1,3-5. Estudos realizados em diferentes regiões têm observado que a elevação da temperatura pode reduzir a função pulmonar, e, também, que existe associação entre elevação da temperatura e concentração dos poluentes, na redução de parâmetros da função pulmonar de crianças11-16.
No Brasil, estudos que relacionem poluição atmosférica e doenças respiratórias são escassos. Em revisão sistemática, Froes Asmus e cols.17 analisaram 17 estudos de séries temporais realizados em áreas urbanas do Brasil, todos da região Sudeste. Os autores observaram risco aumentado para sibilância, asma e pneumonia em crianças e adolescentes que residiam em áreas com altas concentrações de dióxido de nitrogênio (NO2) e ozônio (O3), e redução na medida de pico de fluxo expiratório (PFE) em crianças expostas a material particulado (MP) com diâmetro aerodinâmico menor que 10 µm (MP10), material particulado com diâmetro aerodinâmico menor que 2,5 µm (MP2,5) e black carbon (fuligem). Os estudos realizados no Rio de Janeiro e em São Paulo evidenciaram diminuição da função pulmonar relacionada ao MP10 e NO2, embora os mesmos estivessem dentro dos padrões aceitáveis pela legislação vigente na maior parte do tempo17.
Estudo realizado na Grande Vitória avaliou a relação entre o número de hospitalizações por doenças respiratórias, no período de 2005 a 2010, e observou, por meio de Modelo Aditivo Generalizado (MAG), que o aumento de 10,49 µg/mm3 nos níveis de MP10 foi associado a aumento de 3% do valor do risco relativo para esse desfecho, mesmo com concentrações do poluente dentro dos limites recomendados pelo Conselho Nacional de Meio Ambiente (CONAMA) e pela Organização Mundial de Saúde (OMS)18.
No Espírito Santo, os estudos realizados revelaram, ao longo das últimas décadas, a coexistência de alta prevalência de doenças respiratórias em crianças19 e relação com condições ambientais desfavoráveis em Vitória, provavelmente devido ao aumento do tráfego veicular e à existência de indústrias com potencial poluidor dentro da malha urbana20-23. A maioria desses estudos utilizou dados secundários de saúde, isto é, hospitalizações e atendimentos em urgência, provenientes de Sistemas de Informação em Saúde (SIS). Esses dados apresentam como vantagens a ampla cobertura populacional, o baixo custo para a coleta das informações e a facilidade para o seguimento longitudinal. Entretanto, as limitações desses dados estão relacionadas à falta da padronização na coleta que afeta a qualidade dos registros, a cobertura que pode variar no tempo e no espaço, e a falta de informações que podem ser importantes para as análises de interesse, que incluem variáveis de desfecho, explicativas, mediadoras, de confusão ou modificadoras de efeito24. Essas limitações motivam estudos que forneçam subsídios para análise de dados primários de saúde com o objetivo de avaliar o efeito da poluição no sistema respiratório de crianças e adolescentes residentes em áreas urbanas do Brasil.
POLUIÇÃO DO AR
A poluição do ar pode afetar o ser humano em todos os estágios da vida, da concepção até a velhice. Desde os primeiros relatos sobre efeitos da poluição na saúde ocorridos em 1930 (Vale do Meuse, Bélgica) e em 1952 (Londres, Inglaterra), muitos estudos foram realizados na tentativa de elucidar o real impacto da poluição do ar sobre a saúde humana25-27.
As emissões geradas por indústrias e veículos automotores são as principais fontes de poluentes atmosféricos nas áreas urbanas e estão claramente envolvidas na gênese de sintomas clínicos, assim como no maior número de hospitalizações e óbitos por doenças respiratórias28-30.
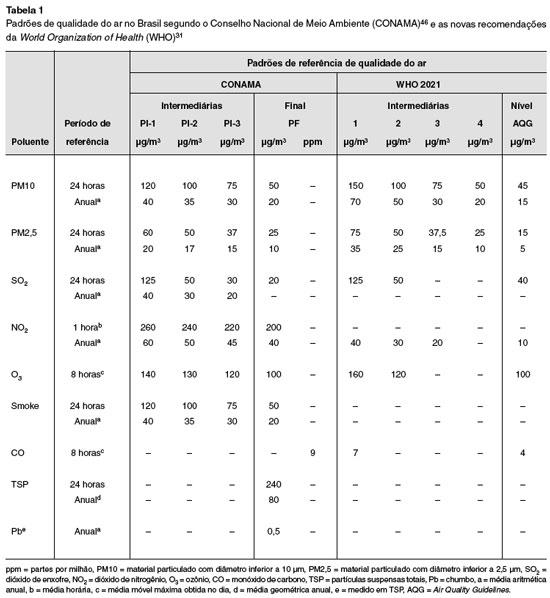
Está bem estabelecido que o ozônio (O3), o dióxido de nitrogênio (NO2), o dióxido de enxofre (SO2), o monóxido de carbono (CO) e o MP são os principais poluentes atmosféricos e que, mesmo em concentrações dentro dos limites estabelecidos pelas agências regulatórias e pela OMS, oferecem risco à saúde humana22,27. Todavia, recentemente a OMS ao revisar estudos sobre a influência dos níveis de exposição a poluentes do ar, sobretudo MP10, MP2,5, O3 e NO2, e o desenvolvimento e/ou agravamento de doenças dos aparelhos cardiovascular e respiratório, revisou esses limites e os reduziu conforme demonstrado na Tabela 131.
O MP é uma mistura heterogênea e complexa de partículas que variam no seu tamanho, peso, forma, composição química, solubilidade e origem31. As partículas são classificadas quanto ao seu diâmetro aerodinâmico em: ultrafinas (partículas com diâmetro menor que 0,1 µm - MP0,1), finas (partículas com diâmetro entre 0,1 e 2,5 µm - MP2,5) e grossas (partículas com diâmetro entre 2,5 e 10 µm - MP10)32.
O MP10 não alcança as vias aéreas inferiores, entretanto, é o que apresenta relação mais frequente e consistente com as doenças do aparelho respiratório. O MP2,5 e as partículas ultrafinas alcançam as vias aéreas inferiores, e têm potencial maior para desencadear ou agravar doenças respiratórias. As partículas ultrafinas chegam aos alvéolos, alcançam a circulação sanguínea e geram efeitos biológicos (estresse oxidativo e inflamação sistêmica) que podem ser desprezíveis ou intensos, dependendo de características do indivíduo, do grau de exposição e da composição química do MP27,33.
Os poluentes gasosos SO2, O3, NO2 e CO, quando inalados, desencadeiam uma série de eventos biológicos. O SO2, quando penetra nas vias respiratórias e é exposto à água, forma os ácidos sulfúrico (H2SO4) e sulfuroso (H2SO3), que induzem a broncoconstricção e o broncoespasmo34. O O3, quando inalado causa morte de células ciliadas do epitélio respiratório, comprometendo a função protetora do epitélio35. O NO2 provoca inflamação, estresse oxidativo e hiper-reatividade nas vias respiratórias36. O CO fixa-se nos locais de ligação de oxigênio na hemoglobina causando hipóxia e estresse oxidativo37.
Na prática, a poluição do ar é uma mistura desses principais poluentes e outros compostos químicos tóxicos e não tóxicos, e o efeito à saúde humana pode derivar dessa mistura6. Entretanto, a maioria dos estudos busca estabelecer o papel de um poluente específico ou de diversos poluentes em separado sobre a saúde humana. Identificar os possíveis efeitos dos poluentes no sistema respiratório, isoladamente e em associação, é um desafio, e os estudos têm limitações devido à variabilidade de resposta individual, à presença de doenças pré-existentes, aos fatores socioeconômicos, à exposição a poluentes intradomiciliares, ocupacionais e ao tabaco27,38-39. Nesse contexto, alguns autores têm descrito efeitos deletérios quando modelos de análise multivariada são incorporados na análise dos dados21.
Os parâmetros meteorológicos, temperatura, vento, umidade e precipitação atuam no transporte e dispersão dos poluentes e exercem papel importante na dispersão e deposição de poluentes no meio ambiente, e também na saúde humana, influenciando os eventos biológicos relacionados ao contato com os poluentes40. Por isso, esses parâmetros são usualmente considerados como fatores de confusão nos estudos de poluição. Embora o impacto negativo dos poluentes e da elevação da temperatura na saúde estejam bem estabelecidos, poucos estudos investigaram o efeito interativo entre temperatura e poluição atmosférica nos desfechos de saúde11. Alguns estudos têm observado ao longo do tempo que a exposição aos poluentes atmosféricos e parâmetros meteorológicos estão relacionados à ocorrência de infecções respiratórias agudas e maior gravidade da asma41,42.
Os mais susceptíveis aos efeitos dos poluentes e das variações da temperatura são as crianças, os idosos e os com doenças crônicas, especialmente cardiovasculares e respiratórias12. As mais fortes evidências dos efeitos da poluição atmosférica na saúde das crianças, por exemplo, derivam de estudos de função pulmonar. O estresse oxidativo gerado pelos poluentes causa inflamação nos pulmões, o que pode contribuir para a queda da função pulmonar em curto e longo prazos43,44. Estudos recentes observaram relação entre elevação da temperatura, concentração de poluentes e redução nos parâmetros de função pulmonar, tanto em crianças com doença pulmonar preexistente12, quanto em adultos jovens saudáveis14, o que reforça a necessidade de melhor compreensão dessa interação.
QUALIDADE DO AR
A interação entre as fontes de poluição e a atmosfera determina a qualidade do ar de determinada região. O monitoramento da qualidade do ar permite estimar a exposição na população por meio da medida da concentração dos poluentes. De acordo com dados da OMS, mais de 90% da população mundial reside em locais nos quais os níveis dos poluentes não estão de acordo com os limites previamente estabelecidos45. A medição sistemática da qualidade do ar é restrita a um número de poluentes, definidos em função de sua importância e dos recursos disponíveis para seu acompanhamento.
No Brasil, os padrões de qualidade do ar foram estabelecidos pela resolução do Conselho Nacional do Meio Ambiente - CONAMA Nº 03, de 1990. Esses padrões são divididos em primários e secundários, e representam as concentrações de poluentes atmosféricos que, quando ultrapassadas, podem afetar a saúde, a segurança e o bem-estar da população, bem como ocasionar danos à flora e à fauna, aos materiais e ao meio ambiente em geral, e foram atualizadas em 201846. Os padrões primários de qualidade do ar são as concentrações de poluentes que, quando ultrapassadas, podem afetar a saúde da população, e os padrões secundários são as concentrações de poluentes abaixo das quais se prevê o mínimo efeito adverso sobre o bem-estar da população, assim como o mínimo dano à fauna, à flora, aos materiais e ao meio ambiente em geral. Nessa primeira resolução ficou estabelecido que o monitoramento da qualidade do ar é atribuição dos Estados46.
Os limites de alguns poluentes do ar41 foram revisados com base em estudos clínicos que avaliaram a relação entre o nível de exposição e o desenvolvimento e/ou agravamento de doenças, reduzindo-os31. Destaca-se também que o conhecimento acumulado ao longo dos anos permite inferir que os efeitos nocivos dos poluentes na saúde da população podem ocorrer dentro de concentrações mais baixas do que aquelas anteriormente estabelecidas41.
As diretrizes da OMS e os padrões nacionais de qualidade do ar apresentam valores referenciais associados aos efeitos à saúde causados pela curta e longa exposição para cada poluente, a fim de prevenir efeitos agudos e crônicos, respectivamente. Entretanto, para os poluentes SO2, O3 e CO a OMS estabelece diretriz apenas para valores referenciais para curta exposição31.
Na Tabela 1 são apresentados os padrões de qualidade do ar no Brasil46 e os recentemente estabelecidos pela OMS em 202131. Nela verificamos que houve redução para a quase totalidade dos poluentes.
EFEITOS DA POLUIÇÃO DO AR SOBRE A SAÚDE HUMANA
A poluição do ar causa efeitos nocivos à saúde humana mesmo quando os níveis dos poluentes estão dentro dos padrões estabelecidos pelas agências reguladoras31. Esses efeitos variam desde alterações fisiológicas, que não provocam manifestações clínicas relevantes e afetam uma proporção maior de pessoas, até desfechos de maior impacto como, por exemplo, o óbito, que afeta um percentual menor da população exposta31. Assim, a OMS ilustra esses desfechos como uma pirâmide, que considera a magnitude e a gravidade dos efeitos da exposição aos poluentes atmosféricos (Figura 1).
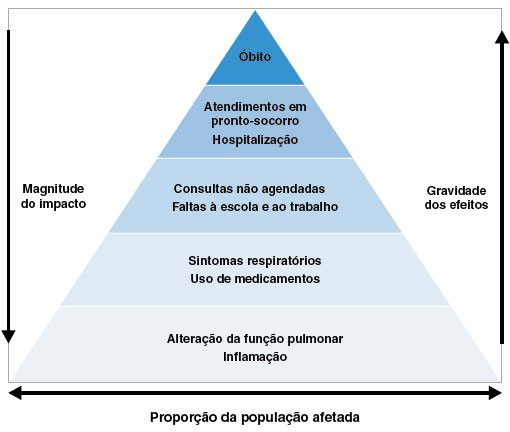
Figura 1
Efeitos da exposição aos poluentes no sistema respiratório31,45
Os efeitos da poluição atmosférica sobre a saúde são considerados como de curto ou longo prazo, dependendo do tempo de exposição aos poluentes (Tabela 2). Estudos sobre os efeitos de curto prazo (dias ou semanas) na saúde respiratória de crianças têm aumentado nos últimos anos em comparação aos que avaliam os efeitos da exposição de longo prazo (um ou mais anos). Esses últimos são, na maioria das vezes, realizados em cidades norte-americanas e europeias, com níveis moderados de poluição atmosférica47-50.
EFEITOS DA POLUIÇÃO DO AR NO SISTEMA RESPIRATÓRIO
As evidências mais fortes sobre os efeitos da poluição atmosférica na saúde do sistema respiratório são obtidas de estudos em crianças e com monitoramento da função pulmonar. As crianças são mais susceptíveis a esses efeitos devido a características inerentes da faixa etária: (1) imaturidade do sistema imunológico predispondo à ocorrência de infecções respiratórias; (2) maior área de extensão das vias respiratórias em relação ao tamanho corporal; (3) maior taxa de ventilação por unidade de peso corporal; (4) vias aéreas periféricas anatomicamente menores, o que resulta em maior obstrução diante de processo inflamatório; e (5) maior prevalência de doenças respiratórias crônicas, como asma e rinite6.
Além disso, as crianças desempenham atividades ao ar livre, geralmente durante o dia, quando os poluentes podem estar em níveis mais elevados, aumentando a chance de efeitos nocivos ao sistema respiratório.
Ao nascimento, os pulmões não estão totalmente desenvolvidos e 80% da área alveolar responsável pelas trocas gasosas irá se formar até aproximadamente os 6 anos de idade. O desenvolvimento funcional dos pulmões se estende até a adolescência, e o contato com poluentes durante esse período pode ocasionar perda de função pulmonar, com consequente surgimento de doenças respiratórias ainda na infância ou na idade adulta6. Portanto, a exposição a poluentes atmosféricos pode afetar negativamente o desenvolvimento pulmonar em crianças, causando déficit na função pulmonar, o que é considerado fator de risco para o desenvolvimento de doença pulmonar e óbito na idade adulta. Dessa forma, estudos para avaliar a relação entre função pulmonar e poluição atmosférica são complexos porque características inerentes ao indivíduo e ao meio ambiente intra e extradomiciliar contribuem para que ocorram variações ao longo da vida.
Estudo de longo prazo avaliou os efeitos da exposição a poluentes do ar no desenvolvimento pulmonar de crianças americanas. Ao final de quatro anos, houve associação significante entre exposição a MP10, NO2 e vapor de ácidos inorgânicos, com a redução no crescimento pulmonar, sem relação com sexo, diferente do observado pelos mesmos autores em estudo anterior51. Houve uma redução cumulativa de 3,4% no volume expiratório forçado em um segundo (VEF1), e de 5% no fluxo expiratório máximo (MMEF)52. Com o seguimento desses pacientes, os autores comprovaram que as crianças que residiam em comunidades mais poluídas tiveram um déficit de 100 mL no VEF1 (7% do sexo feminino e 4% do masculino), quando comparadas com as crianças de áreas não poluídas53, e que tinham cinco vezes mais chance de apresentar manifestação clínica de déficit de função pulmonar aos 18 anos do que as que residiam em áreas não poluídas54.
Rojas-Martinez e cols. acompanharam 3.170 escolares de 8 anos de idade, de escolas localizadas até 2 km de 10 estações de monitoramento da qualidade do ar, durante um período de 3 anos e estudaram a relação entre exposição de longo prazo a MP10, NO2 e O3 e o desenvolvimento pulmonar. Os autores observaram déficit no crescimento pulmonar (capacidade vital forçada, CVF e VEF1) relacionado às concentrações de O3, PM10 e NO2, sendo as meninas as mais afetadas55. Resultados similares foram observados por outros estudos56.
Liu e cols. investigaram os efeitos agudos dos poluentes PM2,5, SO2, NO2 e O3 sobre a função pulmonar, o estresse oxidativo e a inflamação de crianças e adolescentes com asma, durante 4 semanas39. O aumento do nível de PM2,5, SO2 e NO2 associou-se à queda no VEF1 e do fluxo expiratório forçado entre 25% e 75% da CVF (FEF25-75%), e ao aumento de marcadores da inflamação, indicando que a poluição atmosférica pode aumentar o estresse oxidativo e reduzir a função das pequenas vias respiratórias. O risco estimado foi menor nas crianças tratadas com corticosteroide inalatório39.
Estudo realizado em Taubaté, interior do estado de São Paulo, mostrou maior prevalência de asma entre adolescentes que habitavam próximo a rodovia com fluxo veicular muito pesado57.
Outros estudos evidenciaram relação entre exposição a níveis mais elevados de poluentes do ar e comprometimento da função pulmonar49,50,58-61.
No Brasil, estudo conduzido na Amazônia com crianças e adolescentes observou para o aumento de 10 µg/m3 na concentração de PM2,5, haver redução significativa no PFE (0,26 a 0,38 L/min)62. No Espírito Santo, em uma área exposta a emissões industriais de uma companhia de mineração, o monitoramento diário do PFE de crianças e adolescentes documentou associação negativa significante desse parâmetro com a concentração de PM10. A elevação de 14 µg/m3 na concentração de PM10 foi associada à redução nas medições de PFE matinais (-1,04%) e noturnas (-1,2%), mesmo após ajuste para temperatura e umidade63.
Em síntese, nas últimas décadas o meio ambiente sofreu mudanças profundas devido ao aumento da emissão de poluentes atmosféricos e alterações climáticas. Paralelamente, houve uma transição epidemiológica e as doenças respiratórias crônicas, como asma e rinite, passaram a ser mais prevalentes do que as doenças infecciosas. Nesse contexto, está bem estabelecido que o material particulado e os poluentes gasosos provocam agravos no sistema respiratório, especialmente de crianças. Entretanto, os estudos têm diferenças quanto ao desenho, ao método de avaliação de exposição aos poluentes, às medidas de função pulmonar, às covariáveis consideradas como capazes de alterar a resposta aos poluentes, e aos tipos de modelos utilizados na análise dos dados. Considerar todas essas diferenças é fundamental na interpretação e comparação dos resultados dessas pesquisas com os dados já existentes na literatura.
REFERÊNCIAS
1. Guo Y, Jiang F, Peng L, Zhang J, Geng F, Xu J. The association between cold spells and pediatric outpatient visits for asthma in Shanghai, China. PloS One. 2012;7:e42232.
2. Guo Y, Punnasiri K, Tong S, Aydin D, Feychting M. Effects of temperature on mortality in Chiang Mai city, Thailand: a time series study. Environ Health. 2012;11:36.
3. Jenerowicz D, Silny W, Danczak-Pazdrowska A, Polanska A, Osmola-Mankowska A, Olek-Hrab K. Environmental factors and allergic diseases. Ann Agric Environ Med. 2012;19:475e81.
4. Helldén D, Anderson C, Nilsson M, Ebi KL, Friberg P, Alfvén T. Climate change and child health: a scoping review and an expanded conceptual framework. Lancet Planet Health. 2021;5:e164-75. doi:10.1016/S2542-5196(20)30274.
5. Maio S, Cerrai S, Simoni M, Sarno G, Baldacci S, Viegi G. Environmental risk factors: indoor and outdoor pollution. In: Pawankar R, Canonica GW, Holgate ST, Blaiss MS, eds. White Book on Allergy: Update. World Allergy Organization (WAO), USA; 2013. p. 91e8.
6. Dockery DW. Outdoor Air Pollution. Children's Environmental Health. Oxford, New York, 2014, p. 201-9.
7. Gowers AM, Cullinan P, Ayres JG, Anderson HR, Strachan DP, Holgate ST, et al. Does outdoor air pollution induce new cases of asthma? Biological plausibility and evidence: a review. Respirology. 2012;17(6):887-98.
8. Lee SY, Chang YS, Cho SH. Allergic diseases and air pollution. Asia Pac Allergy. 2013;3:145e54.
9. Lin S, Luo M, Walker RJ, Liu X, Wang SA, Chinery R. Extreme high temperatures and hospital admissions for respiratory and cardiovascular diseases. Epidemiology. 2009;20:738-46.
10. Di Cicco ME, Ferrante G, Amato D, Capizzi A, De Pieri C, Ferraro VA, et al. Climate Change and Childhood Respiratory Health: A Call to Action for Paediatricians. Int J Environ Res Public Health. 2020;17(15):5344. doi:10.3390/ijerph17155344.
11. Li G, Sun J, Jayasinger R, Pan X, Zhou M, Wang X, et al. Temperature Modifies the Effects of Particulate Matter on Non-Accidental Mortality: A Comparative Study of Beijing, China and Brisbane, Australia. Pub Heal Res. 2012;2(2):21-7.
12. Li S, Baker PJ, Jalaludin BB, Marks GB, Denison LS, Willians GM. Ambient temperature and lung function in children with asthma in Australia. Eur Respir J. 2014;43:1059-66.
13. Li S, Williams G, Jalaludin B, Baker P. Panel studies of air pollution on children's lung function and respiratory symptoms: a literature review. J Asthma. 2012;49:895-910.
14. Wu S, Deng F, Hao Y, Wang X, Zheng C, LV H, et al. Fine particulate matter, temperature, and lung function in healthy adults: findings from the HVNR study. Chemosphere. 2014;108:168-74.
15. Zhang Y, He M, Wu S, Zhu Y, Wang S, Shima M, et al. Short-term effects of fine particulate matter and temperature on lung function among healthy college students in Wuhan, China. Int J Environ Res Public Health.2015;12(7):7777-93.
16. Rice MB, Li W, Wilker EH, Gold DR, Schwartz J, Zanobetti A, et al. Association of outdoor temperature with lung function in a temperate climate. Eur Respir J. 2019;53(1). pii: 1800612. doi: 10.1183/13993003.00612-2018.
17. Froes Asmus CI, Camara VM, Landrigan PJ, Claudio LA. Systematic Review of Children's Environmental Health in Brazil. Ann Glob Health. 2016;82(1):132-48.
18. Souza JB, Reisen VA, Franco GC, Ispany M, Bondon P, Meri J. Generalized additive model with principal component analysis: An application to time series of respiratory disease and air pollution data. J Royal Stat Soc Ser C Applied Stat. 2018;67:453-80.
19. Serpa FS, Zandonade E, Reis JL, Borja TN, Moyses TR, Campinhos FL, et al. Prevalência de asma, rinite e eczema atópico em escolares do município de Vitória, Espirito Santo, Brasil. Rev Bras Pesq Saúde. 2014;16(3):107-14.
20. Matos EP, Reisen VA, Serpa FS, Prezotti Filho PR, Leite MFS. Space-time analysis of the effect of air pollution on children's health. Cad Saude Publica. 2019;35(10):e00145418. doi: 10.1590/0102-311X00145418.
21. Souza JB, Reisen VA, Santos JM, Franco GC. Componentes principais e modelagem linear generalizada na associação entre atendimento hospitalar e poluição do ar. Rev Saúde Púb. 2014;48(3):451-8.
22. Freitas CU, Ponce de Leon A, Juger W, Gouveia N. Poluição do ar e impactos na saúde em Vitória, Espírito Santo. Rev Saúde Púb. 2016;50:4. DOI:10.1590/S1518-8787.2016050005909.
23. Nascimento AP, Santos JM, Mill JG, Souza JB, Reis Júnior NC, Reisen VA. Association between the concentration of fine particles in the atmosphere and acute respiratory diseases in children. Rev Saúde Púb. 2017;51:3. doi: 10.1590/S1518-8787.2017051006523.
24. Coeli CM. Sistemas de Informação em Saúde e uso de dados secundários na pesquisa e avaliação em saúde. Cad Saúde Colet. 2010;18(3):335-6.
25. Hunt A, Abraham JL, Judson B, Berry CL. Toxicologic and epidemiologic clues from the characterization of the 1952 London smog fine particulate matter in archival autopsy lung tissues. Environ Health Perspect. 2003;111:1209-14.
26. Ruckerl R, Schneider A, Breitner S, Cyrys J, Peters A. Health effects of particulate air pollution: A review of epidemiological evidence. Inhalation Toxicol. 2011;23(10):555-92.
27. Lippman M. Toxicological and epidemiological studies of cardiovascular effects of ambient air fine particulate matter (PM2,5) and its chemical components: Coherence and public health implications. Crit Rev Toxicol. 2014;44(4):299-347.
28. Jasinski R, Pereira LA, Braga ALF. Poluição atmosférica e internações hospitalares por doenças respiratórias e crianças e adolescentes em Cubatão, São Paulo, Brasil, entre 1997-2004. Cad Saúde Pub. 2011;27(11):2242-52.
29. Yamazaki S, Shima M, Ando M, Nitta H, Watanabe H, Nishimuta T. Effect of hourly concentration of particulate matter on peak expiratory flow in hospitalized children: a panel study. Environ Health. 2011;10(15):1-10.
30. Zheng XY, Ding H, Jiang LN, Chen SW, Zheng JP, Qiu M, et al. Association between Air Pollutants and Asthma Emergency Room Visits and Hospital Admissions in Time Series Studies: A Systematic Review and Meta-Analysis. PLoS One. 2015;10(9):e0138146.
31. WHO Global air quality guideliines. Particulate matter (PM2.5 and PM10), ozone, nitrogen oxide, sulfur dioxide, and carbon monoxide. Geneva: World Health Organization, 2021. License CCBY-NC-SA 3.0 IGO. Disponível em: https://apps.who.int/iris/bitstream/handle/10665/345329/9789240034228-eng.pdf?sequence=1&isAllowed=y. Accessado em 22/09/2021.
32. US EPA. US Environmental Protection Agency (2018). Disponível em: https://www.epa.gov/pm-pollution/particulate-matter-pm-basics. Acessado em 10/10/2021.
33. Bekki K, Ito T, Yoshida Y, He C, Arashidani K, He M, et al. PM2,5 collected in China causes inflammatory and oxidative stress responses in macrophages through the multiple pathways. Environ Toxicol Pharmacol.2016;45:362-9.
34. Spann K, Snape N, Baturcam E, Fantino E. The Impact of Early-Life Exposure to Air-borne Environmental Insults on the Function of the Airway Epithelium in Asthma. Ann Glob Health. 2016;82(1):28-40.
35. Baldacci S, Maio S, Cerrai S, Sarno G, Baïz N, Simoni M, et al. Allergy and asthma: Effects of the exposure to particulate matter and biological allergens. Respir Med. 2015;109(9):1089-104.
36. Guarnieri M, Balmes JR. Air pollution and asthma. Lancet. 2014;3(383):1581-92.
37. Roderique JD, Josef CS, Feldman MJ, Spiess BD. A modern literature review of carbon monoxide poisoning theories, therapies, and potential targets for therapy advancement. Toxicology. 2015;6(334):45-58.
38. Patel MM, Chillrud SN, Correa JC, Hazi Y, Feinberg M, Prakash S, et al. Traffic-related particulate matter and acute respiratory symptoms among New York City area adolescents. Environ Health Perspect. 2010;119:1338-43.
39. Liu L, Poon R, Chen L, Frescura AM, Montuschi P, Ciabattoni G, et al. Acute Effects of Air Pollution on Pulmonary Function, Airway Inflammation, and Oxidative Stress in Asthmatic Children. Environ Health Perspec. 2009;117(4):668-74.
40. Moreira D, Tirabassi M, Moraes MR. Meteorologia e poluição atmosférica. Ambient soc. 2008;11(1):1-13. doi 10.1590/S1414-753X2008000100002.
41. MacIntyre EA, Gehring U, Mölter A, Fuertes E, Klümper C, Krämer U, et al. Air pollution and respiratory infections during early childhood: an analysis of 10 European birth cohorts within the ESCAPE Project, Environ Health Perspect. 2014;122(1):107-13.
42. Mu L, Deng F, Tian L, Li Y, Swanson M, Ying J, et al. Peak expiratory flow, breath rate and blood pressure in adults with changes in particulate matter air pollution during the Beijing Olympics: A panel study. Environ Res. 2014;133:4-11.
43. Anderson JO, Thundiyil JG, Stolbach A. Clearing the air: a review of the effects of particulate matter air pollution on human health. J Med Toxicol. 2012;8(2):166-75.
44. Bekki K, Ito T, Yoshida Y, He C, Arashidani K, He M, et al. PM2,5 collected in China causes inflammatory and oxidative stress responses in macrophages through the multiple pathways. Environ Toxicol Pharmacol. 2016;45:362-9.
45. Evolution of WHO air quality guidelines: past, present and future. Copenhagen: WHO Regional Office for Europe; 2017. Disponível em: https://www.euro.who.int/__data/assets/pdf_file/0019/331660/Evolution-air-quality.pdf. Acessado em agosto/2021.
46. Conselho Nacional do Meio Ambiente (CONAMA) - Resolução Nº 491, de 19 de novembro de 2018. Padrões de Qualidade do ar (Brasil). Disponível em: https://www.in.gov.br/materia/-/asset_publisher/Kujrw0TZC2Mb/content/id/51058895 Acessado em junho/2021.
47. Penard-Morand C, Raherison C, Charpin D, Kopferschmitt C, Lavaud F, Caillaud D, et al. Long-term exposure to close-proximity air pollution and asthma and allergies in urban children. Eur Respir J. 2010;36(1):33-40.
48. Eckel SP, Berhane K, Salam MT, Rappaport EB, Linn WS, Bastian WS, et al. Residential traffic-related pollution exposures and exhaled nitric oxide in the children's health study. Environ Health Perspect. 2011;119(10):1472-7.
49. Gehring U, Gruzieva O, Agius RM, Beelen R, Custovic A, Cyrs J, et al. Air pollution exposure and lung function in children: the ESCAPE project. Environ Health Perspect. 2013;121:1357-64.
50. Gauderman WJ, Urman R, Avol E, Berhane K, McConnell R, Chang R, et al. Association of Improved Air Quality with Lung Development in Children. N Engl J Med. 2015;372:905-13.
51. Peters JM, Avol E, Gauderman WJ, Linn WS, Navidi W, London SJ, et al. A study of twelve Southern California communities with differing levels and types of air pollution, II, Effects on pulmonar function. Am J Respir Crit Care Med. 1999;1:768-75.
52. Gauderman WJ, McConnell R, Gilliland F, London S, Thomas D, Avol E, et al. Association between air pollution and lung function growth in southern California children. Am J Respir Crit Care Med. 2000;162(4):1383-90.
53. Gauderman WJ, Avol E, Gilliland F, Vora H, Thomas D, Berhane K, et al. The effect of air pollution on lung development from 10 to 18 years of age. N Engl J Med. 2004;351:1057-67.
54. Gauderman WJ, Vora H, McConnell R, Berhane K, Gilliland F, Thomas D, et al. Effect of exposure to traffic on lung development from 10 to 18 years of age: a cohort study. Lancet. 2007;369:571-7.
55. Rojas-Martinez R, Perez-Padilla R, Olaiz-Fernandez G, Mendoza-Alvarado L, Moreno-Macias H, Fortoul T, et al. Lung function growth in children with long-term exposure to air pollutants in Mexico City. Am J Respir Crit Care Med. 2007;176(4):377-84.
56. Oftedal B, Brunekreef B, Nystad W, Madsen C, Walker SE, Nafstad P. Residential outdoor air pollution and lung function in schoolchildren. Epidemiology. 2008;19:129-37.
57. Toledo MF, Saraiva-Romanholo BM, Oliveira RC, Saldiva PH, Silva LF, Nascimento LF, et al. Changes over time in the prevalence of asthma, rhinitis and atopic eczema in adolescents from Taubate, Sao Paulo, Brazil (2005-2012): Relationship with living near a heavily travelled highway. Allergol Immunopathol (Madr). 2016;44(5):439-44. doi: 10.1016/j.aller.2016.02.006.
58. Neophytou AM, White MJ, Oh S, Thakur N, Galanter JM, Nishimura KK, et al. Air Pollution and Lung Function in Minority Youth with Asthma in the GALA II (Genes-Environments and Admixture in Latino Americans) and SAGE II (Study of African Americans, Asthma, Genes, and Environments) Studies. Am J Resp Crit Care Med. 2016;193(11):1271-80.
59. Ierodiakonou D, Zanobetti A, Coull BA, Melly S, Postma DS, Boezen HM, et al. Ambient air pollution, lung function and airway responsiveness in children with asthma. J Allergy Clin Immunol. 2016;137(2):390-9.
60. Xu D, Zhang Y, Zhou L, Li T. Acute effects of PM2.5 on lung function parameters in schoolchildren in Nanjing, China. Environ Sci Pollut Res Int. 2018;25(15):14989-95.
61. Ghozikali MG, Ansarin K, Naddafi K, Nodehi RN, Yaghmaeian K, Hassanvand MS, et al. Short term effects of particle size on lung function of late adolescents. Environ Sci Pollut Res Int. 2018;25(22):21822-32.
62. Jacobson LS, Hacon SS, De Castro HA, Ignoti E, Artaxo P, Saldiva PH, et al. Acute effects of particulate matter and black carbon from seasonal fires on peak expiratory flow of schoolchildren in the Brazilian Amazon. PLoS One. 2014;9(8):e104177.
63. Missagia S, Amaral CAS, Jesus AS, Arbex MA, Santos UP, André CDS, et al. Evaluation of peak expiratory flow in adolescents and its association with inhalable particulate in a Brazilian medium-sized city. Rev Bras de Epidemiol. 2018;20:21:e180009. doi:10.1590/1980-549720180009.