Número Atual: Janeiro-Março 2021 - Volume 5 - Número 1
- Imprimir
- Indicar
- Estatísticas
- (0)
Comentários - Como Citar
- Download da Citação
- Artigos Relacionados
-
Outros dos
Autores
Artigo Original
O estresse diante da pandemia de COVID-19 como fator exacerbador da urticária
Stress during the COVID-19 pandemic as an exacerbating factor for urticaria
Paula Natassya Argolo; Grazielly Fatima Pereira; Antônio Abilio Motta; Jorge Kalil; Rosana Câmara Agondi
Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo, FMUSP - Serviço de Imunologia Clínica e Alergia - São Paulo, SP, Brasil
Endereço para correspondência:
Paula Natassya Argolo
E-mail: paula_argolo@yahoo.com.br
Submetido em: 15/03/2021
Aceito em: 22/03/2021
RESUMO
INTRODUÇÃO: Os sintomas gerados pela urticária crônica (UC) afetam significativamente a qualidade de vida dos pacientes, e o estresse pode ser um fator de exacerbação. Isso se torna ainda mais importante no atual cenário de pandemia da doença causada pelo coronavírus (COVID-19). Diante da impossibilidade de manter a mesma quantidade de consultas presenciais, surgiu a necessidade de saber como estariam os pacientes com UC: se apresentariam exacerbação da doença de base caso se infectassem com o SARS-CoV-2, se a UC predisporia os pacientes a um quadro mais grave de COVID-19, e se o estresse emocional a que os pacientes estariam sujeitos exacerbaria sua doença de base.
MÉTODOS: Trata-se de um estudo observacional retrospectivo com dados coletados através do registro das informações coletadas de pacientes com UC durante remarcação de suas consultas, através de ligações telefônicas.
RESULTADOS: Foram incluídos 140 pacientes no estudo, no período de 29/04/2020 a 15/07/2020. O estresse emocional estava presente em 80 pacientes (57,1%), sendo que destes, 30% relataram piora da urticária. A obesidade foi a outra comorbidade mais relatada pelos pacientes com UC (35%). Dos 22 pacientes que procuraram o Pronto-Socorro, 9 (40,9%) foram investigados. Destes, 5 (55,6%) realizaram investigação específica para COVID-19.
CONCLUSÕES: Durante a pandemia da COVID-19, os nossos pacientes com UC se encontraram mais estressados emocionalmente, e isso foi um fator associado à piora da urticária. A obesidade, no nosso grupo de pacientes, foi muito prevalente.
Descritores: Urticária crônica, estresse psicológico, infecções por coronavirus.
INTRODUÇÃO
Em março de 2020, a Organização Mundial de Saúde declarou a pandemia da COVID-19, doença causada pelo SARS-CoV-21. Inicialmente, os sintomas respiratórios eram considerados os únicos ou mais importantes, entretanto, outros sintomas relacionados à doença surgiram na literatura. As manifestações cutâneas associadas à COVID-19, incluindo-se as lesões urticariformes e a urticária aguda, foram muito frequentes nestes pacientes2.
A primeira menção destes sinais na COVID-19 foi feita por Recalcati3, que analisou 88 pacientes sendo que 18 (20,4%) apresentavam manifestações cutâneas. O papel das infecções no desenvolvimento da urticária não está esclarecido4. Imbalzano e cols.5, em uma revisão sistemática, estudaram a associação entre a infecção viral como gatilho ou provável causa da urticária aguda ou crônica, e encontraram que infecções virais poderiam ser estímulos potenciais.
A urticária crônica (UC) é caracterizada pelo aparecimento de urticas e/ou angioedema por um período maior do que 6 semanas. Pode ser classificada como urticária crônica espontânea (UCE), ou urticária crônica induzida (UCInd), quando há um estímulo que induz o aparecimento dos sintomas, sendo que um paciente pode apresentar a associação de dois ou mais subtipos. O tratamento de primeira e segunda linha consiste no uso de anti-histamínicos H1, uma a 4 vezes ao dia6.
As consequências psicológicas, como depressão e transtorno do estresse pós-traumático, que estavam presentes durante a pandemia da COVID-19, causaram um grande impacto nos pacientes com doenças alérgicas e urticária7.
Os sintomas apresentados pelos pacientes com UC afetam significativamente sua qualidade de vida, principalmente consequente à imprevisibilidade dos sintomas, ao prurido intenso, interferindo com a qualidade do sono, e à aparência física8-13, e muitos apresentam desordens psíquicas, como ansiedade e depressão8. Muitos estudos na literatura mostraram que o estresse podia afetar o aparecimento e a exacerbação da urticária14,15. Isso se torna ainda mais importante diante do atual cenário de pandemia.
"Os indivíduos com urticária crônica podem desenvolver sintomas de transtorno do estresse pós-traumático que influenciam seu bem-estar psicológico, especialmente por meio da depressão16.
Alguns sintomas associados à COVID-19 incluem febre, tosse, anosmia, mialgia ou fadiga, expectoração, cefaleia, hemoptise, diarreia e odinofagia17 e alguns fatores de risco estão associados à maior gravidade da doença, como hipertensão arterial sistêmica, diabetes mellitus e obesidade18.
Na cidade de São Paulo muitos hospitais terciários foram preparados para o atendimento do paciente com COVID-19, e devido ao desvio do profissional médico do atendimento ambulatorial para o atendimento de emergência, além da necessidade de isolamento social, muitas consultas presenciais ambulatoriais deveriam ser remarcadas. Diante do exposto, surgiu a preocupação de como se comportariam os pacientes com urticária crônica durante o período de pandemia. Será que os pacientes apresentariam exacerbação da urticária crônica caso se infectassem com o SARS-CoV-2? Será que a urticária crônica predisporia os pacientes a um quadro mais grave de COVID-19? Será que o estresse emocional a que os pacientes com urticária crônica estariam sujeitos exacerbaria sua doença de base?
Portanto, o objetivo deste estudo foi avaliar as condições clínicas dos pacientes com urticária crônica em acompanhamento em um serviço terciário durante a fase inicial da pandemia pelo COVID-19.
MÉTODOS
Trata-se de um estudo observacional retrospectivo com dados coletados através do registro das anotações realizadas durante as remarcações das consultas dos pacientes com UC em acompanhamento no Ambulatório de Urticária do Serviço de Imunologia Clínica e Alergia do HC-FMUSP, devido à pandemia da COVID-19. Este estudo foi aprovado pela Comissão de Ética sob o CAAE 36479220.0.0000.0068, e todos os pacientes concordaram em participar do estudo e assinar o termo de consentimento livre e esclarecido na primeira consulta presencial após a ligação, conforme a orientação da plataforma Brasil.
Durante as remarcações, realizadas através de ligações telefônicas, foram feitas perguntas quanto às condições clínicas dos pacientes com UC, como também os pacientes receberam orientações quanto à data da nova consulta, à manutenção do tratamento de base e à procura do pronto atendimento, se vigência de sintomas sugestivos da COVID-19. Consecutivamente, os pacientes com UC receberam ligações guiadas por um roteiro pré-estabelecido (Figura 1).

Figura 1
Roteiro para identificar as condições clínicas do paciente com urticária crônica durante a pandemia
Este roteiro teve por objetivo identificar as condições clínicas do paciente, o controle de sua doença de base e os fatores relacionados à pandemia. Os pacientes foram questionados quanto à piora da urticária e/ou angioedema e, se piora, sobre a necessidade de aumentar a dose de anti-histamínico, se houve demanda do uso de corticoide, e se manteve seu tratamento de base para urticária.
Em relação à infecção pelo vírus da COVID-19 ou o sentimento durante a pandemia, foram interrogados a presença de eventuais sintomas sugestivos: nervosismo ou estresse, tosse, febre, odinofagia, dispneia, cefaleia, obstrução nasal, anosmia, astenia, náusea, vômito, diarreia e mialgia. Os pacientes foram interrogados quanto ao contato com familiares ou pessoas de seu convívio com infecção respiratória; se procuraram o Pronto-Socorro, quais exames foram realizados e as medicações prescritas. Quanto às comorbidades, os pacientes foram questionados sobre diabetes mellitus, hipertensão arterial sistêmica e tabagismo (presente, passado ou passivo). Foi solicitado o peso e altura para cálculo do índice de massa corpórea (IMC), com objetivo de identificar os pacientes com obesidade.
Após o registro das entrevistas, foram coletadas informações em prontuário eletrônico referentes aos dados demográficos (sexo, idade, idade de início da urticária, tempo de doença), classificação da UC (UCE ou UCInd), presença de angioedema e informação sobre história de estresse, nervosismo ou ansiedade prévios à pandemia. Os dados obtidos foram inseridos em uma planilha de Excel e analisados posteriormente.
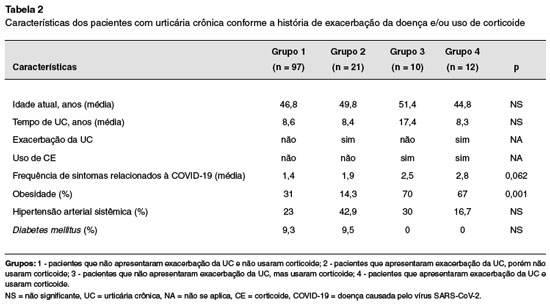
Os pacientes foram distribuídos em 4 grupos de acordo com a exacerbação da doença e uso de corticoide. O grupo 1 foi composto por pacientes que não apresentaram exacerbação da UC e não usaram corticoide; o grupo 2 contém pacientes que apresentaram exacerbação da UC, porém não usaram corticoide; pacientes que não apresentaram exacerbação da UC, mas usaram corticoide fazem parte do grupo 3 e o grupo 4 contém os pacientes que apresentaram exacerbação da UC e usaram corticoide.
Os pacientes com exacerbação de sua doença de base seriam convocados para atendimentos presencial, e aqueles com sintomas ou condições clinicas relacionadas à infecção respiratória seriam encaminhados ao atendimento em serviço de emergência para avaliação. Todos os pacientes tiveram suas consultas remarcadas.
Análise estatística
Quando os pacientes com UC foram classificados conforme a frequência de sintomas relacionados à COVID-19, os dados foram avaliados através do teste de Kruskal-Wallis.
RESULTADOS
Foram incluídos 267 pacientes que estavam previamente agendados para consultas ambulatoriais no período de 29/04/2020 até o dia 15/07/2020 e que receberam ligações telefônicas para o reagendamento de suas consultas. Todos os pacientes receberam ligações, porém não foi possível contactar 37 deles. Dos que foram contactados, 90 foram excluídos por não se tratar de urticária crônica (Figura 2).
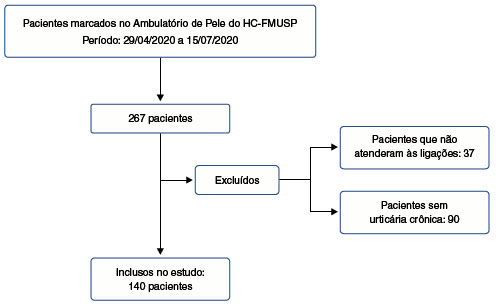
Figura 2
Fluxograma de inclusão e exclusão dos pacientes
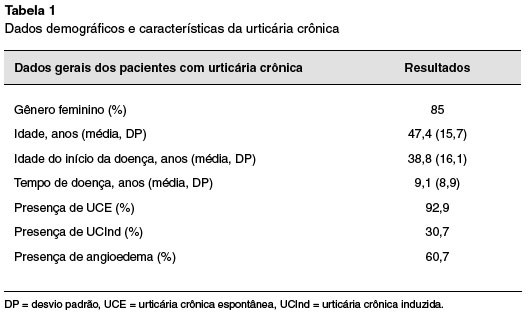
Foram incluídos 140 pacientes no estudo, sendo 119 (85%) do sexo feminino, a média de idade era de 47,4 anos (±15,7), a média de idade do início da doença era de 38,8 (±16,1) e do tempo de doença era de 9,1 anos (± 8,9). Dos 140 pacientes, 97 (69,3%) tinham UCE, 31 (22,1%) tinham UCE associada à UCInd, e 12 pacientes apenas UCInd (8,6%). O angioedema estava presente em 85 pacientes (60,7%) (Tabela 1).
A entrevista telefônica teve média de duração de 6,5 minutos e todas foram feitas pelo mesmo entrevistador. Nenhum paciente se recusou a responder às perguntas. Os pacientes, no geral, se sentiram acolhidos, e 5 (3,6%) necessitaram de atendimento presencial devido à exacerbação da urticária.
Em relação aos sintomas relacionados ao período de pandemia, a piora da urticária foi referida por 32 pacientes (22,9%) e do angioedema por 12 (14,1%), dos 85 pacientes que apresentavam esse sintoma. Em relação ao tratamento da UC, 128 pacientes (91,4%) usavam anti-histamínicos H1; 22 pacientes (15,7%) usavam o corticoide, independente da piora da urticária. Dos pacientes que exacerbaram, 21 (63,6%) referiram controle dos sintomas com anti-histamínicos H1.
Os pacientes foram distribuídos em 4 grupos de acordo com a exacerbação da doença e uso de corticoide. No grupo 1, que não apresentaram exacerbação da UC e não usaram corticoide, estavam 97 pacientes (69,3%), a média de idade em anos foi de 46,8, do tempo de UC 8,6 e a média de sintomas relacionados à COVID-19 referidos foi de 1,4. Esse grupo continha 31% de pacientes obesos, 23% hipertensos e 9,3% diabéticos. O grupo 2, que apresentaram exacerbação da UC, porém não usaram corticoide, foi composto por 21 pacientes (15%), a média de idade foi de 49,8 anos, do tempo de UC 8,4 anos, e a média de sintomas relacionados à COVID-19 referidos foi de 1,9. Esse grupo continha 14,3% de pacientes obesos, 42,9% hipertensos e 9,5% diabéticos. No grupo 3, pacientes que não apresentaram exacerbação da UC, mas usaram corticoide, estavam 10 pacientes (7,1%), a média de idade foi de 51,4 anos, do tempo de UC 17,4 anos, e a média de sintomas relacionados a COVID-19 referidos foi de 2,5. Setenta por cento dos pacientes deste grupo eram obesos, 30% hipertensos e nenhum paciente era diabético. Por fim, o grupo 4, que apresentaram exacerbação da UC e usaram corticoide, foi composto por 12 pacientes (8,6%), a média de idade foi de 44,8 anos, do tempo de UC 8,3 anos, e a média de sintomas relacionados à COVID-19 referidos foi de 2,8. Sessenta e sete por cento dos pacientes deste grupo eram obesos, 16,7% hipertensos e nenhum paciente era diabético (Tabela 2).
Dezessete pacientes (12,1%) tiveram contato com familiares ou pessoas de seu convívio com infecção respiratória, e 22 (15,7%) procuraram o Pronto-Socorro devido a sintomas respiratórios, sendo que desses, 13 não foram investigados e 9 foram investigados. Destes últimos, 5 (55,6%) pacientes realizaram investigação específica para COVID-19 (sorologia ou PCR).
Dos 140 pacientes, o tabagismo passado, atual ou passivo foi referido por 50 (35,7%), obesidade foi encontrada em 48 pacientes (34,3%), hipertensão arterial sistêmica foi referida por 36 (25,7%) e diabetes mellitus por 11 pacientes (7,9%).
O estresse emocional foi referido por 80 pacientes (57,1%), sendo que destes, 30% relataram piora da urticária. Entre os pacientes que negaram o sintoma, 8 (13,3%) apresentaram piora da doença (p = 0,02). Estes pacientes que referiram estresse relacionado à pandemia eram mais frequentemente do gênero feminino (p < 0,01). Não houve diferença significante quanto à obesidade ou ao uso de corticoide sistêmico (ambos, p > 0,05), entretanto, estes pacientes procuraram o pronto atendimento com maior frequência do que os pacientes que não referiram estresse com a pandemia. Dos pacientes que referiram estresse emocional, 27 (33,8%) já tinham registro no prontuário de ansiedade, estresse emocional.
DISCUSSÃO
Este estudo avaliou as condições clínicas de um grupo de pacientes com UC que tiveram suas consultas de rotina suspensas devido à pandemia da COVID-19. Durante as ligações telefônicas para o reagendamento destas consultas, foram realizadas perguntas relacionadas ao controle da UC e aos sintomas referentes à COVID-19. O sintoma mais comum referido pelos nossos pacientes foi o estresse emocional (57,1%), e este sintoma estava associado à exacerbação da UC.
No nosso estudo, além da exacerbação observada nos pacientes com UC desencadeada pelo estresse, um terço destes pacientes já apresentava desordens psíquicas previamente. Uma metanálise de 25 estudos encontrou uma prevalência de 31,6% de qualquer doença psiquiátrica nos pacientes com UC8, e em um estudo de Ograczyk-Piotrowska e cols.15 os pacientes com UC apresentaram uma percepção subjetiva de estresse mais intenso do que o grupo controle.
O estresse pode ser um importante fator de exacerbação da urticária14,15, e o seu controle pode influenciar o controle da UC. Em um estudo retrospectivo, 64,9% dos pacientes referiram exacerbação da UC com o estresse emocional, e este grupo apresentou doença mais grave, com maior refratariedade ao anti-histamínico H1. Os pacientes que possuíam doença psiquiátrica em tratamento médico tinham menor queixa de exacerbação com o estresse e maior controle da UC19.
Esses dados são importantes, pois o controle do estresse nestes pacientes poderia levar à maior qualidade de vida. É importante que os médicos discutam com os pacientes sobre os efeitos psicológicos da doença. Isso pode, inclusive, trazer maior adesão e satisfação ao tratamento11.
No nosso estudo, encontramos quatro grupos de pacientes com UC durante um período de estresse emocional intenso. Esses grupos compreenderam: (1) pacientes que não apresentaram exacerbação da UC e não usaram corticoide; (2) pacientes que apresentaram exacerbação da UC, porém, não usaram corticoide; (3) pacientes que não apresentaram exacerbação da UC, mas usaram corticoide; e (4) pacientes que apresentaram exacerbação da UC e usaram corticoide. A frequência de sintomas relacionados à COVID-19 referidos pelos pacientes foi aumentando em cada subgrupo, sendo mais alta o grupo 4; porém, sem significância estatística (p = 0,062). Isso pode mostrar uma tendência de valorização dos sintomas dos pacientes com UC não controlados. Além disso, a frequência de obesidade foi mais alta nos grupos que usaram corticoide (grupo 3 e 4), com significância estatística (p = 0,001).
A frequência de angioedema neste estudo foi maior do que a encontrada na literatura (60,7%), provavelmente, associado a um perfil de UC mais grave, por se tratar de um centro terciário. Zuberbier e cols.20 encontraram uma prevalência de 33,3%, e no estudo de Choi e cols.9 havia angioedema em 39,0% dos pacientes com UC. Neste último, este sintoma esteve associado à pior qualidade de vida e escore de atividade de doença mais elevado. Sánchez-Borges e cols.12 também descreveram a associação entre angioedema e maior duração e gravidade da UC.
Além do angioedema, a associação com UCInd, a refratariedade aos anti-histamínicos e a presença de comorbidades também poderiam conferir maior gravidade à UC12,13. Estudos mostraram um aumento da prevalência de síndrome metabólica nos pacientes com urticária crônica, e parece que isso ocorreu como consequência da condição do estado pró-inflamatório, aumento do estresse oxidativo, alterações no perfil de adipocina e ativação do sistema de coagulação observados no paciente com UC21.
Alguns componentes da síndrome metabólica poderiam conferir maior vulnerabilidade a um quadro mais grave, caso os pacientes com UC se infectassem pelo SARS-CoV-222. Wang e cols.22 descreveram que os pacientes admitidos na UTI eram mais velhos e apresentavam um número maior de comorbidades. No estudo atual, a frequência de obesidade referida pelos pacientes foi elevada, acima de 30%, muito acima da frequência encontrada na população brasileira, conforme dados do Ministério da Saúde (19,8%)23.
Um estudo realizado no Brasil estimou que até metade (86 milhões) da população brasileira adulta apresentava pelo menos um fator de risco para COVID-19 grave, sendo os fatores estudados: idade maior ou igual a 65 anos, doença cardiovascular, diabetes mellitus, hipertensão arterial sistêmica, doença pulmonar crônica, câncer, acidente vascular cerebral, obesidade, tabagismo e doença renal crônica24. No nosso grupo, a frequência de hipertensão arterial sistêmica e de diabetes mellitus foi semelhante à observada na população brasileira.
Dos 22 (15,7%) pacientes que procuraram o Pronto-Socorro, 9 (40,9%) fizeram algum tipo de investigação, e apenas 5 destes (55,6%) realizaram investigação específica para COVID-19 (sorologia ou PCR). A maioria dos pacientes deste estudo preferiu não procurar o Pronto-Socorro. Além disso, poderia haver pacientes assintomáticos e com a doença25.
As limitações deste estudo incluíram o atendimento não presencial e à falta de seguimento clínico às nossas ligações telefônicas, até o momento da realização deste estudo, pois o serviço ambulatorial ainda não havia retornado às atividades.
Em resumo, os pacientes com UC, no presente estudo, referiram estresse emocional frequente e muitos o associaram à exacerbação da UC e ao maior uso de corticoide sistêmico. Além disso, os pacientes com exacerbação da doença tendem a referir maior frequência de sintomas relacionados à COVID-19. A presença de comorbidades associadas à UC poderia conferir maior gravidade, caso os pacientes apresentassem a COVID-19. Neste estudo, nossos pacientes com UC apresentavam alta frequência de obesidade, e esta foi maior nos pacientes que usaram corticoide.
REFERÊNCIAS
1. WHO. Director-General's opening remarks at the media briefing on COVID-19 - 11 March 2020 [site na Internet]. Disponível em: https://www.who.int/dg/speeches/detail/who-director-general-s-opening-remarks-at-the-media-briefing-on-covid-19---11-march-2020. Acessado em: 10/07/2020.
2. Ridolo E, Pucciarini F, Barone A, Nouvenne A, Meschi T, Peveri S, et al. Dermatological manifestations during COVID-19 infection: a case series and discussion on the problem of differential diagnosis. Acta Biomed. 2021 Feb 9;92(1):e2021103. doi: 10.23750/abm.v92i1.11236. PMID: 33682815.
3. Recalcati S. Cutaneous manifestations in COVID-19: a first perspective. J Eur Acad Dermatol Venereol. 2020;34:e212-3.
4. Wedi B, Raap U, Wieczorek D, Kapp A. Urticaria and infections. Allergy Asthma Clin Immunol. 2009;5:10.
5. Imbalzano E, Casciaro M, Quartuccio S, Minciullo PL, Cascio A, Calapai G, et al. Association between urticaria and virus infections: A systematic review. Allergy Asthma Proc. 2016;37:18-22.
6. Zuberbier T, Aberer W, Asero R, Abdul Latiff AH, Baker D, Ballmer-Weber B, et al. The EAACI/GA²LEN/EDF/WAO guideline for the definition, classification, diagnosis and management of urticaria. Allergy. 2018;73:1393-414.
7. Gonzalez-Diaz SN, Martin B, Villarreal-Gonzalez RV, Lira-Quezada CE, Macouzet-Sanchez C, Weinmann AM, et al. Physiological impacto f the COVID-19 pandemic on patients with allergic diseases. World Allergy Organ J. 2021;14:100510-.
8. Konstantinou GN, Konstantinou GN. Psychiatric comorbidity in chronic urticaria patients: a systematic review and meta-analysis. Clin Transl Allergy. 2019;9:42.
9. Choi WS, Lim ES, Ban GY, Kim JH, Shin YS, Park HS, et al. Disease-specific impairment of the quality of life in adult patients with chronic spontaneous urticaria. Korean J Intern Med. 2018;33:185-92.
10. Dias GAC, Pires GV, Valle SOR, Dortas Júnior SD, Levy S, França AT, et al. Impact of chronic urticaria on the quality of life of patients followed up at a university hospital. An Bras Dermatol. 2016;91:754-9.
11. Maurer M, Ortonne JP, Zuberbier T. Chronic urticaria: a patient survey on quality-of-life, treatment usage and doctor-patient relation. Allergy. 2009;64:581-8.
12. Sanchez-Borges M, Caballero-Fonseca F, Capriles-Hulett A, Gozález-Aveledo L, Maurer M. Factors linked to disease severity and time to remission in patients with chronic spontaneous urticaria. J Eur Acad Dermatol Venereol. 2017;31:964-71.
13. Curto-Barredo L, Archilla LR, Vives GR, Pujol RM, Giménez-Arnau AM. Clinical features of chronic spontaneous urticaria that predict disease prognosis and refractoriness to standard treatment. Acta Derm Venereol. 2018;98:641-7.
14. Pondeljak N, Lugovic-Mihic L. Stress-induced interaction of skin immune cells, hormones, and neurotransmitters. Clin Ther. 2020;42:757-70.
15. Ograczyk-Piotrowska A, Gerlicz-Kowalczuk Z, Pietrzak A, Zalewska-Janowska AM. Stress, itch and quality of life in chronic urticaria females. Postepy Dermatol Alergol. 2018;35:156-60.
16. Chung MC, Symons C, Gilliam J, Kaminski ER. Posttraumatic stress disorder, emotional supression and psychiatric co-morbidity in patients with chronic idiopathic urticaria: a moderated mediation analysis. J Mental Health. 2018;27:442-9.
17. Huang C, Wang Y, Li X, Ren L, Zhao J, Hu Y, et al. Clinical features of patients infected with 2019 novel coronavirus in Wuhan, China. Lancet. 2020 Feb 15;395(10223):497-506. doi: 10.1016/S0140-6736(20)30183-5.
18. Costa FF, Rosário WR, Ribeiro Farias AC, de Souza RG, Duarte Gondim RS, Barroso WA. Metabolic syndrome and COVID-19: An update on the associated comorbidities and proposed therapies. Diabetes Metab Syndr. 2020;14:809-14.
19. Araújo AMFS, Cosentino JBM, Kalil J, Motta AA, Agondi RC. Influência do estresse emocional na apresentação clínica do paciente com urticária crônica. Arq Asma Alerg Imunol. 2018;2(Supl 1):S141.
20. Zuberbier T, Balke M, Worm M, Edenharter G, Maurer M. Epidemiology of urticaria: a representative cross-sectional population survey. Clin Exp Dermatol. 2010;35:869-73.
21. Vena GA, Cassano N. The link between chronic spontaneous urticaria and metabolic syndrome. Eur Ann Allergy Clin Immunol. 2017;49:208-12.
22. Wang D, Hu B, Hu C, Zhu F, Liu X, Zhang J, et al. Clinical Characteristics of 138 Hospitalized Patients With 2019 Novel Coronavirus-Infected Pneumonia in Wuhan, China. JAMA. 2020 Mar 17;323(11):1061-9. doi: 10.1001/jama.2020.1585.
23. Ministério da Saúde. www.saude.gov [site na Internet]. Acessado em: 10/07/2020.
24. Rezende LFM, Thome B, Schveitzer MC, Souza-Júnior PRB, Szwarcwald CL. Adults at high-risk of severe coronavirus disease-2019 (COVID-19) in Brazil. Rev Saude Publica. 2020;54:50.
25 Epidemiology Working Group for NCIP Epidemic Response, Chinese Center for Disease Control and Prevention. [The epidemiological characteristics of an outbreak of 2019 novel coronavirus diseases (COVID-19) in China]. Zhonghua Liu Xing Bing Xue Za Zhi. 2020 Feb 10;41(2):145-51. Chinese. doi: 10.3760/cma.j.issn.0254-6450.2020.02.003.