Número Atual: Outubro-Dezembro 2020 - Volume 4 - Número 4
- Imprimir
- Indicar
- Estatísticas
- (0)
Comentários - Como Citar
- Download da Citação
- Artigos Relacionados
-
Outros dos
Autores
Artigo de Revisão
"Experimentando" a alergia à marijuana (Cannabis sativa), e os porquês de ficarmos "ligados"
"Experiencing" an allergy to marijuana (Cannabis sativa), and the reasons for staying "aware"
José Elabras Filho; Solange Oliveira Rodrigues Valle; Sérgio Duarte Dortas Junior
DOI: 10.5935/2526-5393.20200065
Universidade Federal do Rio de Janeiro, Serviço de Imunologia Clínica - Hospital Universitário Clementino Fraga Filho - Rio de Janeiro, RJ, Brasil
Endereço para correspondência:
José Elabras Filho
E-mail: elabrasfilho@hotmail.com
Submetido em: 29/08/2020
Aceito em: 05/12/2020
RESUMO
O primeiro relato de reação alérgica à Cannabis sativa foi publicado em 1971, com a descrição de uma mulher de 29 anos que após fumar maconha pela primeira vez apresentou sintomas compatíveis com uma reação anafilática. A alergia à maconha pode manifestar-se por sintomas diversos, inclusive graves e generalizados, com reações cruzadas, principalmente, mas não exclusivamente, com frutas e vegetais. Portanto, é de suma importância familiarizar-se com os sinais e sintomas da alergia à Cannabis, conhecer as opções disponíveis para o diagnóstico, as perspectivas de tratamento e como orientar o paciente. Esta revisão tem por objetivo destacar a diversidade de rotas de sensibilização e reações à planta, enfatizando a heterogeneidade de apresentações da alergia à Cannabis.
Descritores: Cannabis, alergia e imunologia, alérgenos, hipersensibilidade imediata, anafilaxia
INTRODUÇÃO
A descrição da alergia à Cannabis é escassa, embora muitos autores concordem que pode causar várias reações, incluindo reações anafiláticas graves.
O primeiro relato de reação alérgica à Cannabis foi publicado em 1971, com a descrição de uma mulher de 29 anos que após fumar maconha pela primeira vez apresentou sintomas compatíveis com uma reação anafilática. Testes cutâneos positivos através de estudos de transferência passiva confirmaram o diagnóstico clínico, e o autor sugeriu uma resposta imunológica ao delta-9-tetrahidrocannabinol (9-THC), o ingrediente ativo da maconha1.
Reconhece-se agora que a inalação de pólen de Cannabis causa sintomas de rinite alérgica (congestão nasal e espirros) e conjuntivite (prurido e vermelhidão nos olhos), e pode estar relacionada à asma (tosse, chiado no peito e dispneia)2. Muitas vezes a pele pode estar acometida, com pacientes relatando reações localizadas, mas também generalizadas como prurido e urticária, angioedema e às vezes eczema3-11.
Uma série de casos descreveu 15 pacientes que, após inalação de maconha, apresentaram manifestações alérgicas como rinite, conjuntivite, sinusite, angioedema periorbitário, sibilância, e edema de laringe. Um dos pacientes relatou sintomas compatíveis com anafilaxia, como ansiedade, aperto no peito, sibilos, cólicas abdominais e vômitos após a ingestão de chá de maconha. Alguns desses indivíduos também apresentaram dermatite de contato. Todos tiveram teste cutâneo por puntura positivo. Esses pacientes relataram recorrência dos sintomas após reexposição e desaparecimento dos sintomas após a interrupção do uso5.
A primeira descrição do uso de Cannabis remonta a Eurásia e África pré-históricas. A planta tem sido usada desde então por suas propriedades psicoativas, mas também tem sido uma fonte importante para confecção de fibra, corda, na indústria alimentícia e farmacêutica. Nos últimos anos, diversos países têm debatido a ilegalidade da Cannabis, resultando em legalização desta na Holanda e Canadá. A Cannabis para uso medicinal e/ou recreativo também foi descriminalizado de certa forma na Espanha, Portugal, Bélgica, Itália, Uruguai e vários estados dos EUA.
É a droga ilícita mais amplamente usada no mundo, com usuários estimados em 120 a 250 milhões em 2014. Cerca de 4% da população mundial usava Cannabis em 2014. Quando comparamos a 1998, o consumo de Cannabis aumentou cerca de 27%, como consequência do crescimento da população global durante o período12.
A maior prevalência de uso é encontrada na América do Norte (10,8%) e Oceania (10,9%), mas é consumido em quase todos os países. Os dados de prevalência na América do Sul são especialmente preocupantes, estando a Argentina, Chile, Uruguai e Brasil, todos com frequência superior a 8,0%. Nesta região, reconhece-se que há um nível importante de subnotificação12.
Além do crescente uso recreacional, parece que as recentes tendências que promovem a consciência ecológica e alimentos saudáveis causaram aumento na disponibilidade e no consumo de sementes de cânhamo, óleo de cânhamo ou Cannabis e outros produtos derivados da Cannabis. Todos esses fatores parecem contribuir para o aumento dos relatos de alergia à Cannabis. Esses relatos indicam que a alergia à maconha pode manifestar-se por sintomas graves e generalizados com reações cruzadas, principalmente, mas não exclusivamente, com frutas e vegetais. Portanto, é de suma importância familiarizar-se com os sinais e sintomas da alergia à Cannabis, conhecer as opções disponíveis para o diagnóstico, as perspectivas de tratamento e como orientar o paciente.
ALÉRGENOS, EXPOSIÇÃO, SENSIBILIZAÇÃO E REAÇÕES CRUZADAS
Algumas moléculas na Cannabis sativa têm sido descritas como possíveis alérgenos, como o THC, proteína de transferência lipídica não específica (Can s3), proteína taumatina-símile, ribulose-1,5-bifosfonato carboxilase/oxigenase (RuBisCO), e proteína intensificadora dependente de oxigênio2.
Parece que o Can s3, proteína de transferência lipídica não específica (nsLTP), é um dos alérgenos mais importantes, pois está presente em todo o reino vegetal, incluindo frutas e legumes2,13. Consequentemente, um número crescente de casos descritos como graves alergias a alimentos derivados de plantas em pacientes com alergia à Cannabis pode ser explicado pela sensibilização a Can s3. Armentia e cols. confirmaram esta associação com tomate e sugeriram uma associação com alergia ao tabaco também13. Posteriormente, a alergia à Cannabis pareceu estar associada a sintomas após a ingestão de avelãs, nozes, amendoim, milho, nectarinas, cerejas, kiwi, abacate, maçãs, vinho, cerveja e exposição ao látex10,11,14. Essas reações cruzadas motivaram Ebo e cols. a proporem uma nova entidade clínica chamada "síndrome Cannabis-fruta/vegetais" (Figura 1)7,15.
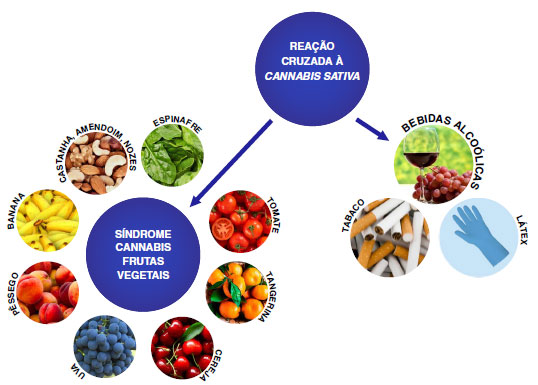
Figura 1 - Sensibilizações cruzadas entre Cannabis sativa e frutas, vegetais, tabaco, álcool e látex
Embora o conhecimento sobre os possíveis alérgenos da maconha ainda seja inicial, um estudo recente de Nayak e cols. esclareceu algo sobre o assunto. Com a ajuda de experimentos por IgE immunoblot, eles identificaram dois alérgenos promissores. O primeiro foi a proteína intensificadora dependente de oxigênio 2 (OEEP2), que exibiu reatividade por IgE em oito dos 23 soros de pacientes com teste cutâneo positivo (34,8%). O segundo era ribulose-1,5-bifosfonato carboxilase/oxigenase (RuBisCO) que exibiu reatividade por IgE com uma frequência de 56,5% nesses soros6.
Experimentos recentes demonstraram que a OEEP2 poderia exercer um papel, embora pequeno, na alergia à Cannabis no noroeste europeu. Como consequência deste estudo, o rOEEP2 foi reconhecido como um novo alérgeno da Cannabis chamado Can s 4 pela OMS/Subcomitê da Nomenclatura Alergênica da IUIS16.
Quanto à RuBisCO, estudos sobre alergia alimentar já haviam confirmado que este alérgeno também está presente no espinafre e tomate17, no grão de bico18, e também na castanha de caju, pistache e pimenta rosa19. Devido às muitas reatividades cruzadas observadas entre Cannabis e frutas e látex, assim como evidências do envolvimento de um alérgeno semelhante a Bet v1 ou um alérgeno semelhante a profilina também é uma possibilidade, porém ainda há necessidade de confirmação11.
MANIFESTAÇÕES CLÍNICAS CUTÂNEAS
A alergia à Cannabis pode provocar uma gama de manifestações dermatológicas, que variam desde reações cutâneas leves até angioedema fatal. Já foram relatadas dermatite de contato, urticária e prurido20-22. Além destes, eritema e edema periorbitário podem ocorrer após inalação de alérgenos de Cannabis5.
Existe ainda a possibilidade do desenvolvimento de manifestações cutâneas após a ingesta de alérgenos alimentares que fazem reações cruzadas com a Cannabis, mesmo em indivíduos que se expuseram indiretamente a Cannabis (respiratório/cutânea)10.
MANIFESTAÇÕES CLÍNICAS RESPIRATÓRIAS
A inalação de pólen de Cannabis reconhecidamente causa sintomas de rinite e (ou) conjuntivite alérgica, e de asma. Outras manifestações como sinusite, angioedema periorbital e edema faríngeo também foram descritas11,12. Essas reações inclusive ocorrem quando a maconha é consumida pelo fumo ou por vaporização, ou mesmo por exposição passiva à sua fumaça7. Asma desencadeada pela exposição ocupacional à Cannabis também já foi relatada em trabalhadores forenses. Aspergilose broncopulmonar alérgica atribuída à contaminação fúngica da maconha também pode ocorrer2,23.
A maconha tem um efeito broncodilatador transitório, por inibição da liberação de acetilcolina, mas o mesmo é seguido de um aumento da inflamação brônquica, com lesão de células epiteliais e macrófagos alveolares, levando a sintomas de bronquite crônica, asma, e aumento da frequência de infecções respiratórias12.
Usuários de maconha geralmente apresentam taxas mais altas de exacerbações da asma e outras condições respiratórias ou alérgicas. Estes muitas vezes não atingem o controle adequado da asma, com idas aos serviços de emergência mais frequentes do que os não usuários12.
ANAFILAXIA
O primeiro relato de anafilaxia à Cannabis foi publicado em 1971, descrevendo uma mulher de 29 anos que depois fumar maconha pela primeira vez apresentou sintomas compatíveis. Testes cutâneos positivos e estudos de transferência passiva confirmaram o diagnóstico clínico. Outras formas de uso ou contato também podem levar à anafilaxia, inclusive oral ou endovenoso2,5,12,24. Anafilaxia ocupacional recorrente em uma policial já foi documentada, sendo evitada somente após o uso de omalizumabe8.
A maioria dos relatos descreve reações de hipersensibilidade de tipo imediato, com um início rápido de sintomas, começando em 20 a 30 minutos após a exposição à Cannabis11. Queixas das vias aéreas superiores, nasais e faríngeas, como prurido, lacrimejamento, congestão nasal e coriza são relatadas com mais frequência, seguidos de sintomas respiratórios inferiores como tosse, dispneia, sibilância e aperto no peito. Prurido e urticária generalizados, além de angioedema, também são descritos. Os sintomas gastrointestinais e cardiovasculares são mais raros11.
DIAGNÓSTICO
O diagnóstico de alergia à Cannabis começa com uma anamnese detalhada, com foco nos sintomas experimentados, o tipo de exposição, o período durante o qual os sintomas aparecem e subsequentemente desaparecem, e também a presença de outros fatores ambientais com potencial de provocar sintomas alérgicos. Na suspeita de alergia à Cannabis, diferentes métodos diagnósticos in vitro e in vivo podem ser usados para corroborar o diagnóstico clínico7,11.
O padrão ouro do seu diagnóstico continua sendo o teste de provocação, em que a maconha é dada para o paciente em um ambiente controlado. Entretanto a maioria dos países possui uma política rigorosa que torna a posse e uso de produtos de maconha ilegais. Por outro lado, vários estudos abordaram a questão da indução de hiper-responsividade brônquica após a inalação de Cannabis. Técnicas de diagnóstico não padronizadas são utilizadas, como testes de puntura com produtos de Cannabis brutos, como folhas, sementes e brotos para verificar a presença de alergia à Cannabis. Embora sejam facilmente executáveis, essas técnicas não são validadas, e têm difícil padronização, logo sendo pouco confiáveis. Outra possibilidade é realizar testes por puntura com extratos preparados. Esses extratos podem ser melhor padronizados e pode-se optar por usar um extrato bruto (de flor, broto, folha, pólen, ou uma combinação destes) ou utilizar componentes alergênicos, como Can s 37,11,25.
Outro método diagnóstico de fácil execução é a dosagem de IgE específica. Vários estudos mostram o uso de quantificações de IgE para Cannabis usando Cannabis bruto, extratos de cânhamo ou componentes purificados ou recombinantes. Os ensaios são seguros, facilmente acessíveis, podem ser realizados em soros armazenados e são relativamente baratos. Uma técnica adicional in vitro é a de ativação de basófilos, que parece apresentar melhor especificidade do que as dosagens de IgE7,11,25.
Diferentes técnicas de diagnóstico para alergia à Cannabis foram desenvolvidas e implementadas, mas sua disponibilidade e desempenho frequentemente são limitados. O mais comumente disponível é o ensaio de IgE específica para cânhamo. Esse teste usa um extrato bruto de cânhamo com a técnica ImmunoCAP e é fornecido pela Thermofisher Scientific (Uppsala, Suécia), entretanto sendo disponível apenas para fins de pesquisa. É um teste sensível (82%), mas teria baixa especificidade (32%), entretanto todos os diagnósticos baseados em produtos ou extratos de Cannabis brutos, também têm especificidade baixa. Logo, na ausência de opções de testes diagnósticos padronizados disponíveis e totalmente confiáveis, a história clínica na avaliação destes pacientes continua sendo fundamental2,7,11.
TRATAMENTO E EVOLUÇÃO CLÍNICA
É recomendado evitar o contato com a Cannabis nas suas diversas formas, e todos os alimentos implicados na sua reatividade cruzada. Dessensibilização pode ser bem sucedida, com e sem o uso de omalizumabe. A dessensibilização estaria indicada nos casos de uso medicinal e em agricultores15.
Da mesma forma, a imunoterapia com Cannabis ou Can s 3 pode revelar-se uma terapêutica bastante útil no futuro7,11. Kumar e cols. implementaram com sucesso um esquema de imunoterapia subcutânea que reduziu os sintomas de rinite alérgica persistente e asma de um paciente durante a temporada de pólen da Cannabis. A imunoterapia foi realizada com doses subcutâneas, duas vezes por semana, começando com 1:5000 peso/volume de antígeno diluído, começando em 0,1 mL e aumentando em 0,1 mL por injeção para uma dose de manutenção de 1 mL de concentração de antígeno 1: 50 por mês durante 1 ano26.
O tratamento sintomático com anti-histamínicos e corticosteroides nasais deve ser usado para controlar os sintomas de rinoconjuntivite alérgica. A asma deve ser tratada com beta-agonistas e corticosteroides inalados. Autoinjetores de adrenalina devem ser prescritos para pacientes com história de anafilaxia2.
A história natural da alergia à Cannabis ainda é desconhecida. Foram observados casos nos quais estes processos persistiam mesmo sem qualquer uso ou contato adicional com a droga7.
CONCLUSÃO
A acessibilidade à Cannabis sativa e seu uso para fins terapêuticos aumentou a necessidade de conhecer as implicações desta na saúde, incluindo doenças alérgicas e consequências imunológicas. Esta breve revisão destacou a diversidade de rotas de sensibilização e reações à planta, enfatizando a heterogeneidade de apresentações da alergia à Cannabis.
Além disso, ressaltamos a natureza dos testes disponíveis e opções de tratamento para hipersensibilidade à Cannabis sativa.
No momento, existem sugestões para o diagnóstico e o tratamento da alergia à Cannabis sativa, que possivelmente irão evoluir nos próximos anos, como dessensibilização e imunoterapia.
REFERÊNCIAS
1. Liskow B, Liss JL, Parker CW. Allergy to marihuana. Ann Intern Med. 1971;75(4):571-3.
2. Ocampo TL, Rans TS. Cannabis sativa: the unconventional weed allergen. Ann Allergy Asthma Immunol. 2015;114:187-92.
3. Basharat P, Sussman G, Beezhold D, Leader N. Hypersensitivity Reactions to Marijuana. Journal of Allergy and Clinical Immunology. 2011;127;2:AB178.
4. Metz-Favre C, Pauli G, Bessot JC, De Blay F. Molecular allergology in practice: an unusual case of LTP allergy. Eur Ann Allergy Clin Immunol. 2011;43(6):193-5.
5. Tessmer A, Berlin N, Sussman G, Leader N, Chung EC, Beezhold D. Hypersensitivity reactions to marijuana. Ann Allergy Asthma Immunol. 2012;108(4):282-4.
6. Nayak AP, Green BJ, Sussman G, Berlin N, Lata H, Chandra S, et al. Characterization of Cannabis sativa allergens. Ann Allergy Asthma Immunol. 2013;111(1):32-7.
7. Ebo DG, Swerts S, Sabato V, Hagendorens MM, Bridts CH, Jorens PG, et al. New food allergies in a European non-Mediterranean region: is Cannabis sativa to blame? Int Arch Allergy Immunol. 2013;161(3):220-8.
8. Engler DB, Malick AA, Saraf SK, Dargel LA. Severe marijuana allergy controlled with omalizumab. J Allergy Clin Immunol. 2013;131:2(Suppl).
9. Decuyper II, Faber MA, Lapeere H, Mertens C, Rihs HP, Van Gasse AL, et al. Cannabis allergy: A diagnostic challenge. Allergy. 2018;73(9):1911-4.
10. Decuyper II, Faber MA, Sabato V, Bridts CH, Hagendorens MM, Rihs HP, et al. Where there's smoke, there's fire: cannabis allergy through passive exposure. J Allergy Clin Immunol Pract. 2017;5(3):864-5.
11. Decuyper II, Van Gasse AL, Faber MA, Elst J, Mertens C, Rihs HP, et al. Exploring the Diagnosis and Profile of Cannabis Allergy. J Allergy Clin Immunol Pract. 2019 Mar;7(3):983-9.e5.
12. Chatkin JM, Zani-Silva L, Ferreira I, Zamel N. Cannabis-Associated Asthma and Allergies. Clin Rev Allergy Immunol. 2017;56(2):196-206.
13. Armentia A, Herrero M, Martín-Armentia B, Rihs HP, Postigo I, Martínez-Quesada J. Molecular diagnosis in cannabis allergy. J Allergy Clin Immunol Pract. 2014;2(3):351-2.
14. Decuyper II, Rihs HP, Van Gasse AL, Elst J, De Puysseleyr L, Faber MA, et al. Cannabis allergy: what the clinician needs to know in 2019. Expert Rev Clin Immunol. 2019;15(6):599-606.
15. Jackson B, Cleto E, Jeimy S. An emerging allergen: Cannabis sativa allergy in a climate of recent legalization. Allergy Asthma Clin Immunol. 2020;16:53.
16. Decuyper II, Rihs HP, Mertens CH, Van Gasse AL, Elst J, De Puysseleyr L, et al. A new cannabis allergen in Northwestern Europe: The oxygen-evolving enhancer protein 2 (OEEP2). J Allergy Clin Immunol Pract. 2020 Jul-Aug;8(7):2421-2424.e2.
17. Foti C, Damiani E, Zambonin CG, Cassano N, Nettis E, Ferrannini A, et al. Urticaria and angioedema to rubisco allergen in spinach and tomato. Ann Allergy Asthma Immunol. 2012 Jan;108(1):60-1.
18. Bar-El Dadon S, Pascual CY, Eshel D, Teper-Bamnolker P, Ibáñez MD, Reifen R. Vicilin and the basic subunit of legumin are putative chickpea allergens. Food Chem. 2013;138(1):13-8.
19. Bastiaan-Net S, Reitsma M, Cordewener JHG, van der Valk JPM, America TAHP, Dubois AEJ, et al. IgE Cross-Reactivity of Cashew Nut Allergens. Int Arch Allergy Immunol. 2019;178(1):19-32.
20. Williams C, Thompstone J, Wilkinson M. Work-related contact urticaria to Cannabis sativa. Contact Dermatitis. 2008;58:62-3.
21. Majmudar V, Azam NA, Finch T. Contact urticaria to Cannabis sativa. Contact Dermatitis. 2006;54:127.
22. Stockli SS, Bircher AJ. Generalized pruritus in a patient sensitized to tobacco and cannabis. J Dtsch Dermatol Ges. 2007;5:303-4.
23. Herzinger T, Schöpf P, Przybilla B, Ruëff F. IgE-Mediated Hypersensitivity Reactions to Cannabis in Laboratory Personnel. Int Arch Allergy Immunol. 2011;156:423-6.
24. Gilbert JD, Grabowski M, Byard RW. Intravenous administration of cannabis and lethal anaphylaxis. Medicine, Science and the Law. 2017; 0(0):1-4.
25. Swerts S, Van Gasse A, Leysen J, Faber M, Sabato V, Bridts CH, et al. Allergy to illicit drugs and narcotics. Clin Exper Allergy. 2014;44(3):307-18.
26. Kumar R, Gupta N. A case of bronchial asthma and allergic rhinitis exacerbated during Cannabis pollination and subsequently controlled by subcutaneous immunotherapy. Indian J Allergy Asthma Immunol. 2013;27:143.



