Número Atual: Abril-Junho 2020 - Volume 4 - Número 2
- Imprimir
- Indicar
- Estatísticas
- (0)
Comentários - Como Citar
- Download da Citação
- Artigos Relacionados
-
Outros dos
Autores
Artigo Original
Utilização da porcentagem e escore Z para avaliar resposta broncodilatadora em crianças asmáticas de idade pré-escolar
Use of percentage and Z-score to evaluate bronchodilator response in preschool asthmatic children
Sandra Lisboa1; Luanda Dias da Silva Salviano1; Ana Carolina Carioca da Costa1; Alessandra L. Malafaia2; Shandra L. Monteiro3; Renata Wrobel Folescu Cohen4
DOI: 10.5935/2526-5393.20200028
1. Fundação Oswaldo Cruz (IFF/Fiocruz), Instituto Nacional de Saúde da Mulher, da Criança e do Adolescente Fernandes Figueira - Rio de Janeiro, RJ, Brasil
2. Centro Universitário de Valença, Curso de Medicina - Valença, RJ, Brasil
3. Fundação Técnico Educacional Souza Marques, Curso de Medicina - Rio de Janeiro, RJ, Brasil
4. Universidade do Estado do Rio de Janeiro (UERJ), Pneumologia - Rio de Janeiro, RJ, Brasil
Endereço para correspondência:
Sandra Lisboa
E-mail: sandra.lisboa@iff.fiocruz.br
Submetido em: 16/11/2019
Aceito em: 30/04/2020
RESUMO
INTRODUÇÃO: A resposta ao broncodilatador (RBD) é frequentemente utilizada no apoio diagnóstico e na tomada de decisões terapêuticas em crianças com sintomas respiratórios. Entretanto, não há um consenso do ponto de corte da RBD em crianças pré-escolares.
OBJETIVO: Avaliar RBD através da porcentagem e do deslocamento do escore Z do volume expiratório forçado em relação ao tempo (VEFt) de crianças asmáticas pré-escolares e propor novos pontos de corte.
MÉTODOS: Estudo transversal com 174 espirometrias de crianças asmáticas do ambulatório de alergia/imunologia de hospital de referência nacional no Rio de Janeiro (RJ), realizadas antes e após 15 minutos do uso do broncodilatador, expressas em escore Z e classificadas com padrão obstrutivo quando VEF1/capacidade vital (CV) < -1,645. O poder discriminatório para a RBD dos parâmetros espirométricos foi analisado por curvas ROC, e novos pontos de corte de RBD positiva foram calculados.
RESULTADOS: 23,4% apresentou padrão obstrutivo. O índice de Tiffeneau em crianças asmáticas com 3 anos é significativamente menor do que em crianças de 4-6 anos (p = 0,040). VEF0,75 apresentou maior poder discriminatório para RBD (variação > 11% e acurácia > 90%). Os pontos de corte encontrados para as variações percentuais na resposta positiva ao RBD foram 9,5 (VEF1); 13,8 (VEF0,75); 0,6 (escore Z VEF1) e 0,8 (escore Z VEF0,75).Taispontos de corte refletem altosvalores de sensibilidade e especificidade, com valores preditivos positivo e negativo variando em 90%. A conclusão pode ser estendida às variações nos escores Z de VEFt.
CONCLUSÕES: O VEF0,75 > 11% apresentou melhor discriminação para RBD, demonstrando ser bom parâmetro para a clínica. Os valores encontrados no deslocamento do escore Z após o broncodilatador corroboram com a percepção de que seja um novo recurso para a interpretação da RBD.
Descritores: Testes de função respiratória, pré-escolar, respirometria, broncodilatadores, asma.
INTRODUÇÃO
O teste de reversibilidade ao broncodilatador em escolares através da espirometria é parte integrante na avaliação do diagnóstico de asma1,2. Entretanto, a aplicabilidade dos critérios de espirometria e as variações nos índices para determinar sua capacidade de detectar a resposta ao broncodilatador (RBD) ainda são questionáveis em pré-escolares com asma3-5. Contudo, alguns autores relataram que a RBD pode ser avaliada de forma confiável através da espirometria em pré-escolares sibilantes, desde que a técnica seja adequada para essa faixa etária e que a avaliação da variabilidade seja no mesmo indivíduo2. Outro estudo relata que a RBD é um teste confiável para discriminar asma e apresenta ainda uma capacidade maior para excluir esse diagnóstico6.
Em 2007, a American Thoracic Society/ European Respiratory Society (ATS/ERS)7 publicou diretrizes sobre teste de função pulmonar para crianças em idade pré-escolar. Estudos demonstram que crianças em idade pré-escolar realizam medidas aceitáveis e reprodutíveis, de acordo com as normas estabelecidas pela ATS/ERS8-11.
Os resultados espirométricos em escore Z ou em percentil contribuem para interpretação do estudo funcional respiratório. Além disso, recomendaram que o volume expiratório forçado (VEF) em 0,5 e 0,75 segundos da manobra expiratória forçada devem ser referenciados7, e que a avaliação da RBD deve basear-se na comparação entre pré-BD e pós-BD para a variável do resultado desejado5,10. Para interpretar e discriminar anormalidade pulmonar dos resultados espirométricos nessa faixa etária, a Global Lung Initiative (GLI) recomenda que os valores da espirometria sejam expressos em escore Z, embora essa recomendação seja pouco aplicada em todo o mundo12.
O volume expiratório forçado é o parâmetro mais utilizado para avaliar a RBD na espirometria. Estudos descrevem que a variação do VEF0,75 é o melhor parâmetro para avaliar positividade da RBD em pré-escolares asmáticos2,6. Apesar destes estudos apresentarem discondância em relação aos métodos e aos pontos de corte encontrados, ambos utilizam a variação da porcentagem para avaliar a RBD no diagnóstico de asma em idade pré-escolar. Além disso, existem poucas evidências sobre os pontos de corte para avaliação da RBD nessa população.
Nesse contexto, o objetivo do presente estudo foi descrever a RBD através da porcentagem e pelo deslocamento de escore Z do volume expiratório forçado em relação ao tempo expiratório das crianças com asma em idade pré-escolar.
MÉTODOS
Trata-se de um estudo transversal de exames de espirometria realizados em crianças asmáticas em idade pré-escolar (3-6 anos de idade) no Laboratório de Prova de Função Respiratória (LPFR) e acompanhadas no Ambulatório de Alergia e Imunologia (AI) do Instituto Nacional de Saúde da Mulher, da Criança e do Adolescente Fernandes Figueira IFF/ FIOCRUZ, no período de dezembro de 2018 a setembro de 2019. Este estudo foi aprovado pelo Comitê de Ética em Pesquisa do IFF/Fiocruz, CAAE: 73354317.9.0000.5269, e número de parecer de aprovação 3.033.822.
Foram realizadas 398 espirometrias em crianças pré-escolares. Foram excluídos 224 pacientes devido aos seguintes motivos: diagnóstico sem confirmação clínica, outras patologias associadas (fibrose cística, bronquiolite obliterante pós-infecciosa), assim como as crianças nascidas com menos de 37 semanas de gestação. Foram selecionadas 174 espirometrias de crianças previamente diagnosticadas com asma e definidas pelo médico assistente do ambulatório de AI usando os critérios estabelecidos pelo Global Initiative for Asthma (GINA). O diagnóstico de asma é essencialmente clínico, baseando-se na anamnese detalhada e exame físico, sendo as seguintes características sugestivas: três ou mais episódios de sibilância ao ano na ausência de viroses respiratórias; pais e/ou irmãos receberam prescrição e usaram medicação inalatória (broncodilatadores, corticoides) em algum momento no passado; dispneia, sibilância, tosse noturna, desencadeadas por exercício físico ou gargalhadas, exposição a aeroalérgenos e na ausência de virores respiratória; resposta a broncodilatador inalatório durante as crises de sibilância acompanhada e comprovada por médico; controle dos sintomas após prova terapêutica com corticosteroide inalatório por dois a três meses, com subsequente piora após a suspensão13.
Antes da realização do exame foi verificado o peso em gramas (balança da marca Líder, modelo P-200 C) e a altura em milímetros (marca Seca, modelo 213, CE 0123) de todas as crianças participantes do estudo. Todas as espirometrias foram realizadas no espirômetro Jaeger Master Scope® (Viasys Healthcare, Hoechberg, Alemanha), com calibração diária realizada antes dos exames.
Os testes espirométrico seguiram as normas da ATS/ER7. As crianças realizaram o exame na posição ortostática com clipe nasal. Na inspeção visual da curva fluxo/volume, os seguintes critérios de aceitabilidade dos exames foram avaliados: ausência de artefatos compatíveis com tosse, obstrução do bocal, vazamento, fechamento da glote e manobra de Valsalva; início satisfatório da expiração; e evidência de esforço máximo atingindo o pico de fluxo expiratório (PFE), com volume de extrapolação (Vbe) menor que 12,5% da capacidade vital forçada (CVF) ou menor ou igual a 80 mL, o que for maior. De acordo com os critérios de reprodutibilidade, foram aceitas duas curvas com o somatório dos maiores valores da CVF com VEFt e que não excederam entre si mais que 100 mL. Foram obtidas pelo menos três curvas aceitáveis, sendo duas dessas reprodutíveis. Caso os critérios não fossem atingidos após 15 tentativas de manobra expiratória forçada, optava-se pela interrupção do teste. Após medições satisfatórias, as crianças receberam broncodilatador (4 puffs de 100 µg de salbutamol) administrado por meio de um espaçador volumétrico e repetiram os testes espirométricos 15 minutos após a inalação do broncodilatador. Os pacientes preencheram todos os requisitos para a realização do exame, como: não ingerir substância de ação broncodilatadora pelo menos 4 horas antes do exame, adiar o exame por 2 semanas após infecção respiratória, e adiar o exame por 7 dias após hemoptise e suspensão das medicações broncodilatadoras de curta (6 horas) ou longa (12 horas) duração antes do exame.
Foram avaliados os seguintes parâmetros espirométricos pré e após BD: CVF, VEF1/CVF, VEF0,5, e VEF1. Os valores espirométricos foramVEF0,75 expressos em escores Z de acordo com a literatura mundial, ajustados para o sexo, a altura e a idade. Para avaliar o D de variação ao broncodilatador foi utilizada a seguinte fórmula: (pós-broncodilatador − valor inicial) × 100/valor inicial. Analogamente, o D de variação do escore Z foi calculado como (escore Z pós-broncodilatador - escore Z pré-broncodilatador) x 100/módulo (escore Z pré-broncodilatador). Os testes espirométricos foram expressos também em escore Z, através do GLI (2012) e classificados como padrão obstrutivo quando o VEF1/capacidade vital (CV) < -1,64520.
Na análise descritiva foram apresentadas as frequências absolutas, relativas, medianas e os intervalos interquartis (IQR 25-75). Para comparar as variações de percentuais dos volumes expiratórios forçados segundo as idades foi utilizado o teste de Kruskal-Wallis. A análise do poder discriminatório dos parâmetros funcionais respiratórios para a resposta broncodilatadora positiva foi realizada através de curvas ROC. As comparações foram baseadas nos pontos de corte do estudo de Busi LE e cols.6: VEF1 > 7%; VEF0,75 > 11%; e VEF0,5 > 12%. Com base no parâmetro espirométrico de melhor poder discriminatório, os parâmetros funcionais basais da população de estudo foram comparados segundo a resposta ao broncodilatador através do teste de Mann-Whitney. Finalmente, por intermédio de curvas ROC, foram calculados os pontos de corte para as variações nos parâmetros funcionais respiratórios e escores Z que discriminam entre respostas broncodilatadoras positivas e negativas. Foram apresentados também as áreas sob a curva (AUC), sensibilidade, especificidade e os respectivos valores preditivos positivos (VPP) e negativos (VPN). Os testes estatísticos foram realizados tendo como referência um nível de significância de 5%. As análises foram conduzidas no software R, versão 3.6.1.
RESULTADOS
Dentre os 174 testes espirométricos em crianças asmáticas avaliados, 111 (63,8%) eram do sexo masculino, com idades variando de 3 a 6 anos e mediana de 5 anos. O VEF1 mediano foi de 1,09 mL (IQR 25-75: 0,91 mL - 1,23 mL) e a mediana da relação VEF1/ CV igual a 85,68% (IQR 25-75: 79,90% - 90,14%). Do total de testes, 128 (76,6%) apresentaram os parâmetros espirométricos dentro da normalidade pelo escore Z (Tabela 1).

Em relação aos resultados da prova de função pulmonar, no que se refere à idade, pode-se observar que as variações dos volumes expiratórios forçados não diferiram significativamente entre as idades (Tabela 2). Cabe ressaltar que, conforme a idade aumenta, a variação percentual do índice de Tiffeneau também aumenta (p-valor = 0,040), sendo significativamente menor em crianças de 3 anos (mediana: 0.61 [IQR 25-75: -2,92-2,81]) comparativamente a crianças de 4 (mediana: 3,35 [IQR 25-75: 1,08-8,46]), 5 (mediana: 4,68 [IQR 25-75: 1,03-8,84]) e 6 anos (mediana: 6,08 [IQR 25-75: 1,99-9,22]) (dados não tabelados).
Quando comparado o desempenho dos parâmetros espirométricos, verifica-se que o VEF0,75 apresenta o melhor poder discriminatório para a resposta broncodilatadora positiva, ou seja, maiores AUC (Figura 1). A acurácia do VEF0,75 é bastante satisfatória, com áreas abaixo da curva superiores a 95%. Assim, nas análises que seguem, a resposta broncodilatadora positiva será definida como uma variação do VEF0,75 superiores a 11%.
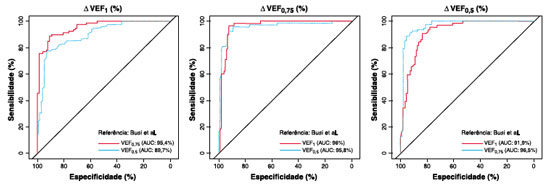
Figura 1. Comparação das curvas ROC para os parâmetros espirométricos discriminando a resposta broncodilatadora positiva, segundo os pontos de corte de um estudo em pacientes portadores de asma6.
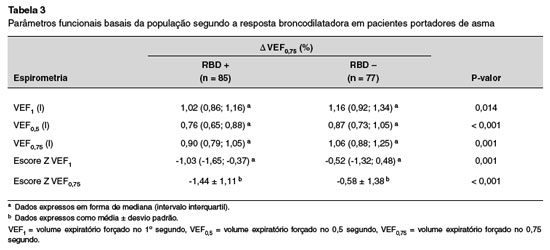
A Tabela 3 apresenta os parâmetros funcionais basais absolutos e escores Z da população de estudo segundo a resposta broncodilatadora. Dos 174 pacientes, 85 apresentaram RBD positiva. Pode-se notar que o ponto de corte supracitado consegue discriminar grupos de testes espirométricos com RBD positiva e negativa que diferem significativamente em relação aos parâmetros funcionais basais e em valores absolutos como em escore Z.
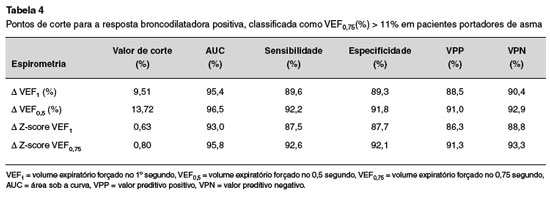
As variações nos parâmetros funcionais respiratórios que discriminam entre respostas broncodilatadoras positivas e negativas calculadas a partir de curvas ROC são mostradas na Tabela 4. As áreas abaixo da curva indicam alto poder discriminatório, traduzido em áreas abaixo da curva em torno de 95%. Os resultados encontrados associam uma RBD positiva a um crescimento de 9,5% no VEF1 e 13,7% no VEF0,5. Em relação aos escores Z, crescimentos de 0,6% no VEF1 e 0,8% no VEF0,75 foram associados à RBD positiva. Os pontos de corte encontrados para as variações percentuais dos VEFt refletem altos valores de sensibilidade e especificidade, com valores preditivos positivo e negativo variando em torno de 90%. Tal fato também pode ser estendido às variações nos escores Z de VEFt.
DISCUSSÃO
Este estudo descreve a resposta broncodilatadora dos testes espirométricos através da porcentagem e do deslocamento do Z score do VEF1 em relação ao tempo, das crianças com asma em idade préescolar.
A espirometria em crianças em idade escolar é considerada padrão-ouro para avaliação da função pulmonar14. As diretrizes recomendam o uso de testes de função pulmonar, principalmente espirometria, para confirmar o diagnóstico de asma em adultos e crianças15. Entretanto, o GINA16 relata que devido à incapacidade da maioria das crianças de 5 anos ou menos de realizar manobras expiratórias reprodutiveis, os testes de função pulmonar não têm um papel importante no diagnóstico de asma nessa faixa etária16. Porém, esta amostra avaliada contribui com outro estudo que relata que muitas crianças aos 5 anos de idade são capazes de realizar espirometria reproduzível se treinadas por um profissional experiente e com incentivos visuais5.
Estudos descrevem, que a maioria das crianças iniciam os sintomas de asma ainda em idade préescolar17,18. Relatam ainda que a asma na infância tem sido associada à função pulmonar reduzida e o estreitamentos das vias aéreas, aumentando a gravidade dos sintomas e o risco de exacerbações em idades mais elevadas19. O VEF1/CVF é utilizado para expressar obstrução das vias aéreas presente na asma20. Em nosso estudo, 76,6% dos exames com diagnóstico de asma, apresentaram os parâmetros espirométricos dentro da normalidade pelo escore Z. Entretanto, no estudo de alguns autores21 a maior parte (59%) dos asmáticos apresentaram um padrão pulmonar obstrutivo.
Nesta pesquisa, foi observado um aumento significativo na variação percentual da RBD do VEF1/ CVF, conforme a idade aumenta (p-valor = 0,040). Segundo um estudo22, os volumes pulmonares estão relacionados ao tamanho do corpo e à altura. Outro aspecto a considerar é que na população pediátrica o recuo elástico é mais elevado e o esvaziamento pulmonar é mais rápido, podendo apresentar maiores valores na relação VEF1/CVF23. Ainda, em relação à faixa etária, em nosso estudo não foram observadas diferenças significativas na variação do percentual da RBD dos parâmetros de VEF0,5, VEF0,75 e VEF1. Não foi encontrado nenhum estudo na literatura que tenha realizado esta análise.
As diretrizes da ATS/ERS recomendam a utilização da variação percentual em relação aos valores absolutos pré e após broncodilatador do VEF1 ou da CVF para caracterizar a resposta ao broncodilatador do mesmo indivíduo20. Poucos estudos estão disponíveis na avaliação da resposta ao broncodilatador em crianças pré-escolares, dificultando a discussão desse assunto. Em nosso estudo, corroborando com a análise de outro autor, os resultados obtidos para avaliar o poder discriminatório para a RBD positiva em relação ao VEFt (0,5, 0,75 e 1 segundo), demonstraram que o VEF0,75 apresenta o melhor poder discriminatório para a resposta broncodilatadora positiva, com uma acurácia satisfatória (com áreas abaixo da curva superiores a 95%) e definida como uma variação maior que 11%6,24.
Um método alternativo válido para interpretação da função pulmonar são os resultados expressos em escores Z7. O uso de escores Z corrige muitos erros, leva em consideração a idade, a altura, o sexo e o grupo étnico, não observados em estudos que utilizam porcentagem do predito. Valores do VEF0,5 e VEF0,75 apresentam boa reprodutibilidade e são úteis para avaliar a resposta ao broncodilatador5,6,24. Ainda assim, existem poucos estudos com crianças em idade pré-escolar sobre avaliação da RBD avaliando sensibilidade e especificidade, dificultando a discussão dessa temática. Neste estudo, foi observado um D variação positivo da RBD no VEF0,75 e VEF1 basal (p-valor < 0,001) em escore Z, quando utilizado a ponto de corte do VEF0,75 > 11% em pré-escolares asmáticos.
Os pontos de corte encontrados para os VEFt possuem excelente acurácia, refletida nos altos valores de sensibilidade, especificidade e preditivos. Linares e cols.24 produziram resultados diferentes aos encontrados em nosso estudo, relatando 30% de sensibilidade e especificidade de 90% usando um aumento de 11% no VEF0,5 em relação à linha de base. Até onde se sabe, não há estudos em que foram avaliados D de deslocamento do escore Z para RBD em pré-escolares. No presente estudo, foi observada uma resposta broncodilatadora positiva no deslocamento pelo escore Z de 0,8% no VEF0,75, e 0,6% no VEF1. Na avaliação do deslocamento do escore Z para RBD em uma população de indivíduos adultos, descrito por Quanjer25, os resultados encontrados apontam que uma variação do deslocamento de zVEF1 > 0,78 produz uma resposta positiva em 7,9% dos pacientes, enquanto que, ao seguir os critérios da ATS/ERS20, observou-se uma resposta positiva em 14,4% da população estudada. Esse estudo ressalta a divergência de resultados comparados nesse estudo, sendo os critérios de percentagem e escore Z mais aceitáveis comparados com os critérios da ATS/ERS25.
Apesar das limitações como não administração de placebo para avaliar a variabilidade biológica instrumental e ausência de grupo controle para conclusão dos resultados, nosso estudo permitiu a avaliação de pontos de corte para as variações percentuais dos parâmetros espirométricos e para os escores Z dos VEFt para crianças asmáticas.
CONCLUSÃO
Dentre os parâmetros espirométricos avaliados, o VEF0,75 > 11% apresentou melhor discriminação para RBD, demonstrando ser um bom parâmetro de aplicabilidade clínica. Os valores encontrados no deslocamento do escore Z após o broncodilatador corroboram com a percepção de que este seja um novo recurso para a interpretação da RBD. Novos estudos sobre esse tema devem ser realizados em pediatria, para maior compreensão desse tema.
REFERÊNCIAS
1. Tantisira KG, Fuhlbrigge AL, Tonascia JT, Van Nata M, Zeiger R, Strunc RC, et al.Bronchodilation and bronchoconstriction:predictors of future lung function in childhood asthma. J Allergy Clin Immunol. 2006;117:1264-71.
2. Borrego LM, Stocks J, Almeida I, Stanojevic S, Antunes J, Leiria-Pinto P, et al. Bronchodilator responsiveness using spirometry in healthy and asthmatic preschool children. Arch Dis Child. 2013;98:112-7.
3. Galant SP, Morphew T, Amaro S, Liao O.Value of the bronchodilator response in assessing controller naïve asthmatic children.J Pediatr. 2007;151:457-62.
4. Lai CK, Beasley R, Crane J, Foliaki S, Shah J, Weiland S, et al. Global variation in the prevalence and severity of asthma symptoms: phase three of the International Study of Asthma and Allergies in Childhood (ISAAC). Thorax. 2009;64:476-83.
5. Vilozni D, Livnat G, Hakim F, Bentur L. Detection of bronchodilator effect by spirometry in preschool asthmatic children. European Respiratory Journal. 2011;38:1117.
6. Busi LE, Restuccia S, Tourres R, Sly PD. Assessing bronchodilator response in preschool children using spirometry. Thorax. 2017;72:367-72.
7. Beydon N, Davis SD, Lombardi E, Allen JL, Arets HG, Aurora P, et al. An official American Thoracic Society/European Respiratory Society statement:pulmonary function testing in preschool children. Am J Respir Crit Care Med. 2007;175(12):1304-45.
8. Nystad W, Samuelsen SO, Nafstad P, Edvardsen E, Stensrud T, Jaakkola JJ. Feasibility of measuring lung function in preschool children. Thorax. 2002;57(12):1021-7.
9. Aurora P, Stocks J, Oliver C, Saunders C, Castle R, Chaziparasidis G, et al. Quality control for spirometry in preschool children with and without lung disease. Am J Respir Crit Care Med. 2004;169(10):1152-9.
10. Burity EF, Pereira CA, Rizzo JÂ, Sarinho ES, Jones MH. Early termination of exhalation:effect on spirometric parameters in healthy preschool children. J Bras Pneumol. 2011;37(4):464-70.
11. Salviano LDS, Sad IR, Lisboa S. Avaliação do teste espirométrico em pré-escolares na unidade hospitalar. Rev Ped SOPERJ. 2017;17(2):30-5.
12. Quanjer PH, Stanojevic S, Cole TJ, Baur X, Hall GL, Culver BH, et al. Multi-ethnic reference values for spirometry for the 3-95-yr age range: the global lung function 2012 equations. Eur Respir J. 2012;40(6):1324-43.
13. Global Initiative for Asthma - GINA- update 2018. Disponível em: www.ginasthma.org
14. Enright PL, Linn WS, Avol EL, Margolis HG, Gong H, Peters JM. Quality of spirometry test performance in children and adolescents: experience in a large field study. Chest. 2000;118:665-71.
15. Lougheed MD, Lemiere C, Ducharme FM, Licskai C, Dell SD, Rowe BH, et al. Canadian Thoracic Society 2012 guideline update: Diagnosis and management of asthma in preschoolers, children and adults. Can Respir J. 2012;19:127-64.
16. Iniciativa Global para o Relatório Asma GINA. Estratégia Global para o Manejo e Prevenção da Asma. 2019.
17. Yunginger J, Reed C, O'Connell E, Melton L, O'Fallon W, Silverstein M. A community-based study of the epidemiology of asthma incidence rates 1964-1983. Am Rev Resp Dis. 1992;146:888-94.
18. McGeachie MJ.Childhood asthma is a risk factor for the development of chronic obstructive pulmonary disease. Curr Opin Allergy Clin Immunol. 2017;17(2):104-9.
19. Grad R, Morgan WJ. Long-term outcomes of early-onset wheeze and asthma. J Allergy Clin Immunol. 2012;130(2):299-307.
20. Pellegrino R, Viegi G, Brusasco V, Crapo RO, Burgos F, Casaburi R, et al. Interpretative strategies for lung function tests. Eur Respir J. 2005;26(5):948-68.
21. Borrego LM, Couto M, Almeida I, Morais-Almeida M. Espirometria em idade pré-escolar na prática clínica.Rev Port Imunoalergologia [Internet]. 2012 Jan [citado 2020 Mar 28];20(1):23-31.
22. Borsboom GJ, Van Pelt W, Quanjer PH. Pubertal growth curves of ventilatory function: Relationship with childhood respiratory symptoms. Am Rev Respir Dis. 1993;147:372-8.
23. Quanjer PH, Stanojevic S, Stocks J, Hall GL, Prasad KVV, Cole TJ et al, on behalf of the Global Lung Initiative. Changes in the FEV1/ FVC ratio during childhood and adolescence: an intercontinental study. Eur Respir J. 2010;36(6):1391-9.
24. Linares Passerini M, Meyer Peirano R, Contreras Estay I, Delgado Becerra I, Castro-Rodriguez JA. Utility of bronchodilator response for asthma diagnosis in Latino preschoolers.Allergol Immunopathol. 2014;42:553-9.
25. Quanjer PH, Ruppel GL, Langhammer A, Krishna A, Mertens F, Johannessen A, et al. Bronchodilator Response in FVC Is Larger and More Relevant Than in FEV 1 in Severe Airflow Obstruction. Chest. 2017;151(5):1088-98.