Número Atual: Abril-Junho 2020 - Volume 4 - Número 2
- Imprimir
- Indicar
- Estatísticas
- (0)
Comentários - Como Citar
- Download da Citação
- Artigos Relacionados
-
Outros dos
Autores
Artigo Original
Impacto do tabagismo passivo nos sintomas da asma na infância
Impact of passive smoking on childhood asthma symptoms
Emily Lindsey Pilato; Thais Fernanda da Luz Filla; Lucas de Castro Couto; Cristine Secco Rosário; Herberto José Chong Neto; Carlos Antônio Riedi; Débora Carla Chong-Silva; Nelson Augusto Rosário Filho
DOI: 10.5935/2526-5393.20200026
Universidade Federal do Paraná - UFPR, Curitiba, PR, Brasil
Endereço para correspondência:
Débora Carla Chong-Silva
E-mail: debchong@uol.com.br
Submetido em: 28/05/2020
Aceito em: 30/05/2020
RESUMO
OBJETIVO: Caracterizar a população asmática pediátrica e avaliar as repercussões do tabagismo passivo nos sintomas da asma na infância.
MÉTODOS: A amostra é composta de 384 pacientes, entre 2 e 14 anos, com diagnóstico de asma, acompanhados no ambulatório de pneumologia pediátrica do Hospital de Clínicas da Universidade Federal do Paraná. A avaliação ocorreu por meio de uma ficha de dados, aplicada em forma de entrevista aos responsáveis ou à criança participante.
RESULTADOS: A exposição ao tabagismo passivo esteve presente em 55% das crianças. Aglomeração domiciliar, menor renda familiar, menor nível de escolaridade materna e paterna foram vistos significativamente no grupo exposto. A população exposta mostrou maior frequência de asma classificada como moderada, maior uso de corticoide inalatório e maior frequência de sintomas diurnos (presentes pelo menos uma vez na semana em 60% dos pacientes).
CONCLUSÃO: Foi alta a prevalência de crianças asmáticas expostas ao tabagismo passivo. Condição socioeconômica baixa foi confirmada no grupo exposto. Asma de gravidade moderada, maior uso de corticoides inalados e maior frequência de sintomas diurnos foram vistos no grupo de expostos. Este estudo confirma a necessidade imediata de adoção de medidas efetivas no combate ao tabagismo passivo como estratégia imprescindível para o controle da asma na infância.
Descritores: Asma, tabagismo passivo, doenças respiratórias, crianças.
INTRODUÇÃO
A asma é uma das principais doenças crônicas da infância, com crescente prevalência, elevado número de internações e alto custo social1,2. É um problema mundial de saúde que acomete cerca de 300 milhões de indivíduos1. Destes, 20 milhões pertencem ao Brasil, representando uma prevalência de 10% da população3. Esse índice aumenta quando se trata de crianças em idade escolar, alcançando até 20% de prevalência4.
A doença consiste na inflamação das vias aéreas, caracterizada por hiper-responsividade e limitação ao fluxo aéreo5. A hiper-responsividade é a resposta broncoconstritora acima do esperado a determinados estímulos, enquanto a redução do fluxo ventilatório decorre dos fenômenos de broncoconstrição, edema das vias respiratórias, congestão vascular e presença de muco1,5.
Como parte importante do controle da asma está a identificação e redução da exposição a alérgenos e irritantes, dentre eles a fumaça do cigarro. Entretanto, o quadro atual é de uma taxa alarmante de crianças constantemente expostas ao tabagismo passivo6-8. Estima-se que existam 700 milhões de crianças fu-mantes passivas no mundo, sendo que, dessas, 15 milhões são brasileiras9. Os efeitos adversos associados a essa exposição estão se tornando cada vez mais evidentes. Em diversos estudos, foram relatados aumento da morbidade e gravidade, e maior dificuldade de controle da asma, incluindo maior necessidade de medicação, sintomas mais graves, insuficiência pulmonar e início precoce da doença10-14.
A alta prevalência de crianças com diagnóstico de asma, o importante número de internamentos por essa doença, combinados com a conhecida exposição de crianças ao tabagismo passivo e suas possíveis implicações no controle da asma, e ainda a falta de dados epidemiológicos correlacionando tabagismo passivo e asma infantil em nossa comunidade foram condições que motivaram a realização desta pesquisa.
O objetivo geral deste estudo foi caracterizar a população asmática pediátrica e avaliar as repercussões do tabagismo passivo nos sintomas da asma na infância. Os objetivos específicos foram: relacionar o tabagismo passivo com a classificação da gravidade da asma, com o uso de medicação de alívio, com o número de exacerbações da asma e com a ocorrência de internamentos decorrentes da asma no último ano.
MATERIAIS E MÉTODOS
Trata-se de um estudo observacional, transversal, não intervencionista. A amostra é composta por 384 pacientes, de 2 a 14 anos, com diagnóstico clínico e/ou espirométrico de asma e que realizam acompanhamento no ambulatório especializado de Alergia, Imunologia e Pneumologia Pediátrica do Hospital de Clínicas da Universidade Federal do Paraná. Os pais e/ou responsáveis foram entrevistados e dados clínicos, familiares, socioeconômicos e de ambiente/ moradia foram obtidos. Coletou-se informações sobre existência de fumantes ativos no ambiente doméstico, frequência de sintomas relacionados a asma, uso de medicamentos para o controle da doença, número de exacerbações e internamentos. A renda mensal familiar foi abordada, bem como a escolaridade dos pais, no entanto, essa pesquisa não realizou qualquer seleção socioeconômica ou cultural dos pacientes. Prontuários médicos também foram consultados para coleta de dados clínicos e laboratoriais.
Os pacientes e/ou responsáveis legais assinaram Termo de Consentimento Livre e Esclarecido (TCLE) e Termo de Assentimento Livre e Esclarecido (TALE). O protocolo foi aprovado pelo Comitê de Ética em Pesquisa em Seres Humanos do CHC-UFPR.
Foram excluídos da amostra pacientes portadores de imunodeficiências primárias ou adquiridas, doenças congênitas, outras doenças crônicas pulmonares, fumantes e pacientes ou responsáveis que não assinaram o TCLE e/ou TALE.
As variáveis categóricas foram expressas em distribuição de frequência. Realizou-se a análise comparativa dos grupos por meio dos testes Qui-quadrado, Mann-Whitney e teste exato de Fisher. Valores de p < 0,05 indicaram significância estatística.
RESULTADOS
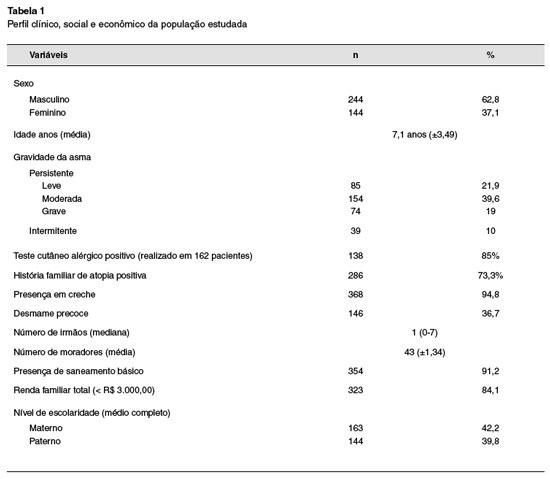
Trezentos e oitenta e quatro participantes foram incluídos. Destes, 241 pacientes (62,8%) eram do gênero masculino, com média de idade de 7,1 anos (±3,49). O percentual de crianças que frequentavam creche ou escola foi de 94,7%. O desmame precoce (antes de 6 meses de idade) foi relatado em 146 crianças (38%).
Quarenta e dois por cento das criança realizaram teste cutâneo alérgico (TCA) para aeroalérgenos e este foi positivo em 85% das crianças testadas. História familiar de atopia em parentes de primeiro grau foi de 73,7%, com predominância de rinite (46,3%).
Quanto aos dados familiares, a mediana do número de irmãos foi de 1 (variando de 0 a 7), e, destes, 84% frequentavam creche ou escola.
A média do número de moradores por residência foi de 4,3 pessoas (±1,34), e a média do número de cômodos foi de 5,8 (±1,78). A maioria dos entrevistados mora na área urbana (91,4%), com saneamento básico (91,2%) e em casas de alvenaria (79,7%). Animais domésticos estiveram presentes em 68,7% das moradias. A renda familiar foi inferior a R$ 3.000,00 mensais (84,1%). O nível de escolaridade predominante foi de ensino médio completo em 42,4% das mães, e em 39,8% dos pais. Ausência de escolaridade foi observada em 11 pais e em uma mãe, enquanto que ensino superior foi relatado por 30 mães e 8 pais (Tabela 1).
A prevalência de crianças expostas ao tabagismo passivo foi de 55,4%. Dentre os expostos, 75 (35,2%) tiveram exposição exclusivamente domiciliar, 87 (40,8%) exclusivamente extradomiciliar e 51 (23,9%) em ambos os locais. De 126 crianças com exposição domiciliar, 29 (23%) os responsáveis confirmavam a exposição na área interna da casa (Figura 1). A maioria dos entrevistados relatou 1 fumante (72,2%) e o consumo médio de cigarros foi de 18,8/dia. Dentre as 138 crianças com exposição extradomiciliar, 44,9% apresentou frequência de contato de sete dias na semana. O consumo médio de cigarros, neste caso, foi de 28/dia.
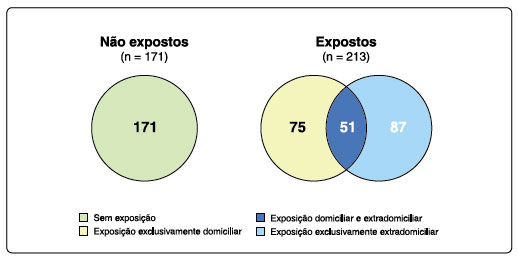
Figura 1. Exposição ao tabagismo passivo.
A mediana do tempo de acompanhamento no ambulatório foi de 24 meses (0-156). A gravidade inicial da asma (primeira consulta) foi moderada persistente em 39,8%. A medicação em uso predominante foi corticoide inalatório (76,5%), sendo em 44,8% e 31,7% isoladamente e com associação de outras medicações, respectivamente. Cerca de 53% dos pacientes apresentou sintomas diurnos de asma pelo menos uma vez na semana. Sintoma noturno esteve presente em 58% das crianças, e limitação de atividade em 60,9%. Não houve necessidade de medicação de alívio semanal em 70%. A análise da função pulmonar pela espirometria não foi realizada por 73,4% das crianças. Daqueles que realizaram espirometria (26,6%), 7% tiveram função pulmonar alterada (valores de VEF1 e CVF inferiores a 80% do previsto). O teste cutâneo foi realizado em 41,2% da amostra, e foi positivo para ao menos um dos alérgenos testados em 85%. O número de exacerbações do quadro asmático no último ano apresentou mediana de 4 (0-60), e 88% das crianças apresentaram pelo menos uma exacerbação no último ano. Setenta e sete por cento das crianças entrevistadas não apresentaram nenhum internamento no último ano.
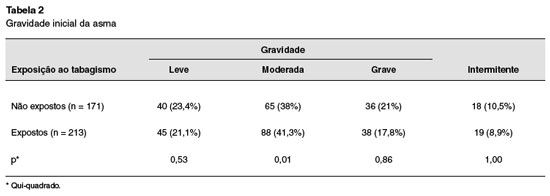
Quando realizada a análise comparativa entre o grupo exposto (n = 213) e não exposto (n = 171), foi observada diferença entre os grupos quanto ao número médio de moradores por domicílio: 4,46 no grupo exposto, e 4,09 no não exposto (p = 0,003). Renda familiar inferior a R$ 1.000,00 foi relatada 73 vezes (34,3%) no grupo exposto, e 39 (22,8%) no não exposto (p < 0,001). Quanto ao nível de escolaridade, o grupo exposto teve 28,6% das mães e 29,1% dos pais com ensino fundamental incompleto, enquanto que o grupo não exposto teve 22,2% das mães e 18,7% dos pais (p = 0,0017 e p < 0,001, respectivamente). O tempo médio de acompanhamento ambulatorial foi de 32,9 meses no grupo exposto, e de 40 meses no grupo não exposto (p = 0,009). A gravidade inicial da asma foi moderada persistente em 41,3% do grupo exposto, e em 38% do grupo não exposto (p = 0,01) (Tabela 2).
Com relação às medicações em uso, 101 crianças (47,4%) do grupo exposto e 71 (41,5%) do grupo não exposto necessitam utilizar de corticosteroide inalatório regularmente para o tratamento da asma (p = 0,001) (Figura 2).
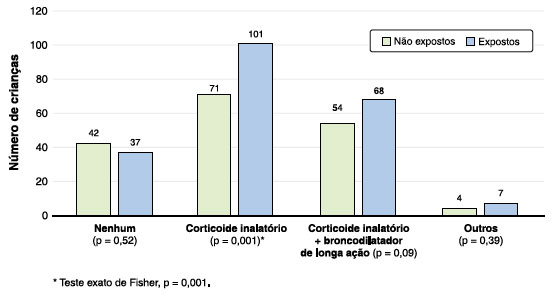
Figura 2. Tratamento de manutenção.
Sintomas diurnos estiveram presentes pelo menos uma vez na semana em 60% do grupo exposto, e em 44,4% do grupo não exposto (p = 0,008). Ausência de sintomas diurnos foi relatada em 39,9% do grupo exposto, e em 55,5% do grupo não exposto (p = 0,008) (Figura 3).
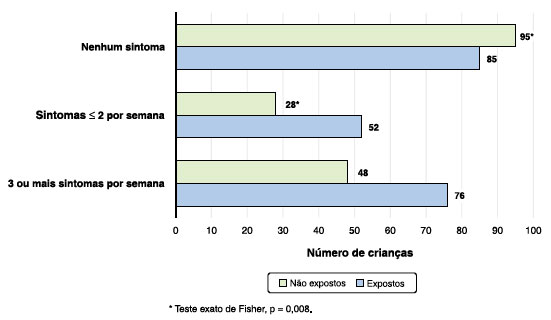
Figura 3. Presença de sintomas diurnos.
Não houve diferenças estatisticamente significativas entre os grupos nas seguintes variáveis: presença de sintomas noturnos, limitação de atividades, alteração da função pulmonar, necessidade de medicação de alívio, número de exacerbações da asma no último ano e número de internamentos decorrentes da asma no último ano.
DISCUSSÃO
Os resultados mostram exposição ao tabagismo passivo em 55,4% das crianças. Segundo a Organização Mundial da Saúde (2006), estima-se que 40% das crianças sejam fumantes passivas no mundo, o que equivale ao número absoluto aproximado de 700 milhões6. A prevalência de crianças asmáticas expostas ao tabagismo passivo no ambulatório estudado se mostra superior à prevalência mundial. Os efeitos adversos causados por essa exposição
foram evidentes em diversos estudos7,8. De forma preocupante, isso demonstra a atual necessidade de medidas intervencionistas para redução do tabagismo passivo nessa população, bem como a importância de estudos populacionais periódicos para avaliação quantitativa e qualitativa do tabagismo, incluindo monitoramento do padrão de consumo.
A análise da amostra geral mostrou prevalência de gênero masculino (62,8%) e história familiar de atopia (73,7%), dados confirmam o padrão epidemiológico da asma demonstrado na literatura existente13,17.
Foi observada baixa renda na maioria entrevistada (85,4%), com renda familiar inferior a R$ 1.000,00 mensais. O nível de escolaridade geral também foi baixo. Isso se justifica pelo perfil da população atendida no ambulatório em questão. O Hospital de Clínicas da UFPR é totalmente público, integralmente financiado pelo SUS, não realizando atendimento particular e sendo a opção para a população carente.
A escolaridade das mães mostrou-se superior a dos pais. Elas apresentaram maiores índices de ensino superior (30 mães vs. 8 pais) e menores taxas de analfabetismo (1 mãe vs. 11 pais). Isso pode ser explicado pelas mudanças no papel da mulher na sociedade do século XXI, que possuem maior autonomia e buscam assumir posições sociais com maiores responsabilidades15,16.
O grupo exposto ao tabagismo passivo, comparado ao não exposto, apresentou o seguinte perfil socioeconômico: maior número médio de moradores por domicílio (4,46 no grupo exposto; 4,09 no grupo não exposto), menor renda familiar (34,3% com renda inferior a R$ 1.000,00 no grupo exposto; 22,8% no grupo não exposto) e menor escolaridade (ensino fundamental incompleto em 28,6% das mães e 29,1% dos pais no grupo exposto; 22,2% das mães e 18,7% dos pais no grupo não exposto). A prevalência dessas características no grupo exposto ao tabagismo era esperada. Diversos estudos relacionam o consumo de tabaco à baixa renda socioeconômica e à baixa escolaridade17-20. O menor nível de escolaridade dos pais no grupo exposto levanta a questão de um possível efeito causal para a prática do tabagismo encontrada. Ainda, a baixa escolaridade também pode ser associada ao menor acompanhamento ambulatorial dos pacientes expostos (tempo médio de 32,9 meses no grupo exposto; 40 meses no grupo não exposto). Esses resultados, portanto, ressaltam a necessidade de investimentos na criação e incentivo de oportunidades de acesso e permanência na educação formal no Brasil18-20, o que possui influência direta nas condições socioeconômicas e nas políticas de controle do tabagismo dessa população.
A associação entre exposição ao tabagismo passivo e maior frequência de asma moderada persistente (41,3% do grupo exposto; 38% do grupo não exposto), maior utilização de medicação inalatória corticoide (47,4% do grupo exposto; 41,5% do grupo não exposto) e maior presença de sintomas diurnos (pelo menos uma vez na semana em 60% do grupo exposto, 44,4% do grupo não exposto) foi confirmada neste estudo. A literatura existente mostra associação do tabagismo passivo com prevalência de asma, gravidade da doença22 e sibilância21-25. A frequência aumentada de sintomas, reatividade aumentada de vias aéreas e maior uso de medicações também são demonstrados em estudos21. Ainda, a exposição ao tabagismo passivo está relacionada à falha do tratamento medicamentoso com corticoides inalatórios no controle de sintomas e a exacerbações persistentes26-28. De acordo com GINA (2020), a presença frequente de sintomas diurnos semanais associada à exposição ao tabagismo classificam a maioria dos pacientes do grupo exposto, em relação ao controle da doença, em parcialmente controlados e com risco aumentado de exacerbações1.
As altas taxas de exposição à fumaça do cigarro, sintomas diurnos e maior necessidade de uso de corticosteroides inalatórios pelo grupo exposto mostram claramente a necessidade de estratégias de combate ao tabagismo passivo. Segundo o GINA (2020), o encorajamento de familiares a cessarem o tabagismo, fornecendo aconselhamento e recursos de apoio (nível de evidência A), bem como a consideração de doses mais altas de corticosteroides inalatórios em casos de asma não controlada em pacientes expostos continuamente (nível de evidência B) constituem medidas para manejo do tabagismo passivo1. A educação em saúde é parte importante da estratégia de combate ao tabagismo, tendo como agentes ativos nessa prevenção a legislação, o pediatra, a escola e, principalmente, pais e responsáveis29-32.
Este estudo confirma a alta prevalência do tabagismo passivo infantil, especialmente entre a população mais carente e a necessidade, imediata, da adoção de medidas efetivas no combate desta prática como estratégia imprescindível para o controle da asma na infância.
REFERÊNCIAS
1. Global Initiative for Asthma (GINA). Global Strategy for Asthma Management and Prevention. 2020 - up date. Disponível em: https://ginasthma.org/wp-content/uploads/2020/04/GINA-2020full-report_-final-_wms.pdf. Acessado em: 30/05/2020.
2. Schleuter DF, Rasberry CN, Buckley R, Mast DK, Cheung K, Luna PJ, et al.Secondhand tobacco smoke exposure among school-aged youth enrolled in school-based asthma management programs: a mixed methods analysis. J Asthma Allergy. 2011;2:173-80.
3. Solé D, Wandalsen GF, Camelo-Nunes IC, Naspitz CK.Prevalence ofsymptomsofasthma, rhinitis, andatopic eczemaamongBrazilian children and adolescents identified by the International Study of Asthma and Allergies in Childhood (ISAAC) - Phase 3. J Pediatr (Rio J). 2006;82(5):341-6.
4. Roncada C, De Oliveira SG, Cidade SF, Sarria EE, Mattiello R, Ojeda BS, et al. Burden of asthma among inner-city children from Southern Brazil. J Asthma Allergy. 2016;5:498-504.
5. Aguirre V, Mallol J. Fisiologia do sistema respiratório na infância. In: Solé D, Wandalsen GF, Lanza FC, eds. Asma no lactente, na criança e no adolescente. 1ª ed. Rio de Janeiro: Atheneu; 2016. p. 13-16.
6. Pirkle JL, Bernert JT, Caudill SP, Sosnoff CS, Pechacek TF.Trends in the exposure of nonsmokers in the U.S.population to secondhand smoke: 1988-2002. Environ Health Perspect. 2006;114:853-8.
7. Crain EF, Walter M, O'Connor GT, Mitchel H, Gruchalla RS, Kattan M, et al. Home and allergic characteristics of children with asthma in seven U.S. urban communities and design of an environmental intervention:the Inner-City Asthma Study.Environ Health Perspect. 2002;110:939-45.
8. Halterman JS, Fagnano M, Conn KM, Szilagyi PG. Do parents of urban children with persistent asthma ban smoking in their homes and cars? Ambulatory Pediatrics. 2006;6:115-9.
9. Levèfre F, Levèfre AMC, Pereira IMT, Stewien GTM, Mirra AP, Oliveira NGS, et al. Smoking parents: what do their children think? J Hum Growth Dev. 2006;2:53-68.
10. Strachan DP, Cook DG. Health effects of passive smoking. 6. Parental smoking and childhood asthma: longitudinal and case-control studies. Thorax. 1998;53:204-12.
11. Chilmonczyk BA, Salmun LM, Megathlin KN, Neveux LM, Palomaki GE, Knight GJ, et al.Association between exposure to environmental tobacco smoke and exacerbations of asthma in children. N Engl J Med.1993;329:1665-9.
12. ManninoDM, Homa DM,Redd SC.Involuntarysmoking andasthma severity in children:datafrom theThirdNational Health and Nutrition Examination Survey. Chest. 2002;122:409-15.
13. Halterman JS, Szilagyi PG, Yoos HL, Conn KM, Kaczorowski JM, Holzhauer RJ, et al. Benefits of a school-based asthma treatment program in the absence of secondhand smoke exposure: results of a randomized clinical trial. Arch Pediatr Adolesc Med. 2004;158:460-7.
14. Silva RMVG, Valente J, Santos MGVL. Tabagismo no domicílio e baixa estatura em menores de cinco anos. Cad Saúde Pública. 2005;5:1540-9.
15. IBGE -Instituto Brasileiro de Geografia e Estatística. Estudos e Pesquisas Informação Demográfica e Socioeconômica número 38. Estatísticas de Gênero -Indicadores sociais das mulheres no Brasil. 2018. [Internet] Disponível em: https://biblioteca.ibge.gov.br/index.php/biblioteca-catalogo?view=detalhes&id=2101551. Acessado em: 30/05/2020.
16. Borges MTT, Simões-Barbosa RH. Cigarro "companheiro": o tabagismo feminino em uma abordagem crítica de gênero. Cad Saúde Pública. 2008;12:2834-42.
17. Cabral ALB, Sousa AW, Mendes FAR, Carvalho CRF. Fenótipos de asma em crianças e adolescentes de baixa renda: análise de agrupamentos. J Bras Pneumol. 2017;1:44-50.
18. Santos SR, Gonçalves MS, Leitão Filho FSS, Jardim JR. Perfil dos fumantes que procuram um centro de cessação de tabagismo. J Bras Pneumol. 2008;34(9):695-701.
19. Passos VMA, Giatti L, Barreto SM.Tabagismo passivo no Brasil: Resultados da Pesquisa Especial do Tabagismo, 2008.Ciênc Saúde Colet. 2011;9:3671-8.
20. Bazotti A, Finokiet M, Conti IL, França MTA, Waquil PD.Tabagismo e pobreza no Brasil: uma análise do perfil da população tabagista a partir da POF 2008-2009. Ciênc Saúde Colet. 2016;1:45-52.
21. Irvine L, Crombie JK, Clark RA, Slane PW, Goodman KE, Feverabend C, et al.What determines levels of passive smoking in children with asthma? Thorax. 1997;52:766-9.
22. Hollenbach JP, Shifano ED, Hammel C, Cloutier MM. Exposure to secondhand smoke and asthma severity among children in Connecticut. PLoS ONE. 2017;12: e0174541.
23. Samet JM, Sockrider M. Secondhand smoke exposure: Effects in children. UpToDate. 2017;1-20, Disponível em: https://www.uptodate.com/contents/secondhand-smoke-exposure-effects-inchildren. Acessado em: maio/2020.
24. Department of Health and Human Services. The Health Consequences of Smoking - 50 Years of Progress: A Report of the Surgeon General. National Institutes of Health and Human Services. US Atlanta, GA. 2014.
25. World Health Organization. International Consultation on Environmental Tobacco Smoke (ETS) and Child Health:Consultation Report.1999 [Internet].Disponível em:http://www.who.int/tobacco/framework/consultation/ets2/en/. Acessado em: maio/2020.
26. Thacher JD, Gruzieva O, Pershagen G.Pre- and postnatal exposure to parental smoking and allergic disease through adolescence. Pediatrics. 2014;134:428-34.
27. Jayes L, Haslam PL, Gratziou CG, Powell P, Britton J, Vardavas C, et al.SmokeHaz:Systematic Reviews and meta-analyses of the effects of smoking on respiratory health. Chest. 2016;150:164-79.
28. Thomson NC, Spears M.The influence of smoking on the treatment response in patients with asthma. Current Opinion in Allergy and Clinical Immunology. 2015;5:57-63.
29. California Environmental Protection Agency and Air Resources Board. Proposed identificativon of environmental tobacco smoke as a toxic air contaminant. California Environmental Protection Agency. Sacramento, 2005.
30. Toebes B, Gispen ME, Been JV, Sheikh A. A missing voice: the human rights of children to a tobacco-free environment.Tob Control. 2018;27(1):3-5.
31. Sociedade Brasileira de Pediatria, Departamento Científico de Pneumologia.Tabagismo:o papel do pediatra. [Internet].Disponível em: http://www.sbp.com.br/fileadmin/user_upload/publicacoes/Pneumo-DocCientifico-Tabagismo.pdf Acesso em: junho/2018.
32. Faber T, Been JV, Reiss IK, Mackenbach JP, Sheikh A. Smoke-free legislation and child health. NPJ Prim Care Respir Med. 2016;26:16067.